Médico especialista do artigo
Novas publicações
Síndrome de Wallenberg-Zakharchenko.
Última revisão: 05.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
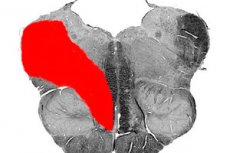
Na medicina, existem diversas doenças chamadas síndromes medulares alternadas do tronco encefálico. Entre elas, uma das mais comuns é a síndrome de Wallenberg-Zakharchenko. A doença foi descrita em 1895 pelo psicoterapeuta Adolf Wallenberg. Posteriormente, 16 anos depois, outro neuropatologista, M. A. Zakharchenko, complementou a descrição da patologia.
A síndrome de Wallenberg-Zakharchenko é caracterizada por lesão na região póstero-lateral da parte medular do tegmento, localizada ao nível da medula oblonga. As estruturas afetadas são representadas pelo núcleo duplo (9º e 10º nervos), o núcleo da via medular (5º nervo), as fibras simpáticas do centro de Budge, o corpo em forma de corda, a alça medial, os núcleos vestibulares (8º nervo), etc.
Abaixo oferecemos uma descrição do desenvolvimento clássico da síndrome de Wallenberg-Zakharchenko.
Síndrome de Wallenberg-Zakharchenko alternada
Tais patologias, coletivamente chamadas de síndromes alternantes, receberam esse nome do termo "alternância", que é traduzido do latim como "oposto". Incluem a síndrome de Wallenberg-Zakharchenko, bem como outras síndromes acompanhadas de danos aos nervos cranianos, com paresia motora central e hipoestesia na metade oposta do corpo. Como a paresia afeta tanto o corpo quanto os membros, é chamada de hemiparesia, e os distúrbios sensoriais que ocorrem por analogia são chamados de hemihipestesia. Devido à especificidade das características clínicas, as síndromes alternantes em neuropatologia também são chamadas de "complexos de sintomas cruzados".
Neurologistas distinguem vários desses complexos de sintomas cruzados. Entre eles estão os distúrbios bulbares (associados a danos na medula oblonga), pontinos (associados a danos na ponte) e pedunculares (associados a um defeito no pedúnculo cerebral). A síndrome de Wallenberg-Zakharchenko, sob essa perspectiva, está relacionada às doenças bulbares.
Epidemiologia
A síndrome de Wallenberg-Zakharchenko se desenvolve com especial frequência em decorrência de acidente vascular cerebral isquêmico. Quando a zona intracraniana da artéria vertebral é bloqueada, sinais alternados persistentes de dano à medula oblonga e sinais transitórios de isquemia das áreas orais do tronco encefálico, lobos temporais e occipitais se combinam. A síndrome de Wallenberg-Zakharchenko se desenvolve em aproximadamente 75% desses casos.
A síndrome é diagnosticada principalmente em pacientes com mais de 50 anos de idade, independentemente do sexo.
 [ 1 ]
[ 1 ]
Causas Síndrome de Wallenberg-Zaharchenko.
A causa mais comum do desenvolvimento da síndrome de Wallenberg-Zakharchenko é considerada trombose da artéria cerebelar inferior posterior (um ramo da artéria vertebral), bem como deficiência de fluxo sanguíneo na bacia vertebrobasilar.
A base para processos dolorosos podem ser as seguintes condições:
- O AVC é a causa mais comum que provoca o desenvolvimento da síndrome. Assim, o fator etiológico do AVC isquêmico é o tromboembolismo, um estado espástico do sistema vascular arterial (em particular, das artérias vertebral, cerebral e basilar). Diz-se que o AVC hemorrágico ocorre quando há sangramento das artérias mencionadas.
- O processo tumoral no cérebro pode afetar diretamente o tronco encefálico ou estar localizado próximo a ele, exercendo pressão sobre as estruturas do tronco encefálico.
- Reações inflamatórias no cérebro – encefalite, abscesso, meningite, disseminação para o tecido do tronco.
- Traumatismos cranianos, danos cerebrais traumáticos - em particular, fraturas dos ossos cranianos que participam da formação da fossa craniana posterior.
- Poliomielite, sífilis.
Fatores de risco
Existem fatores externos e internos que podem influenciar o desenvolvimento da síndrome de Wallenberg-Zakharchenko:
- idade acima de 50 anos;
- distúrbios do sistema de coagulação sanguínea;
- colesterol alto no sangue;
- maus hábitos – fumar e beber álcool;
- ferimentos na cabeça;
- patologias hereditárias;
- obesidade, diabetes;
- complicações sépticas;
- uso prolongado de anticoncepcionais orais, terapia hormonal;
- quimioterapia;
- fase difícil de recuperação pós-operatória;
- estilo de vida sedentário;
- posição desconfortável forçada e prolongada do corpo e dos membros;
- fortes mudanças de temperatura, hipotermia prolongada, insolação;
- neoplasias malignas;
- doenças cardiovasculares;
- estresse, instabilidade do sistema nervoso.
Patogênese
A medula oblongata é pequena, possui uma estrutura anatômica complexa e carrega inúmeras cargas funcionais. Mesmo pequenos focos dolorosos nela levam ao aparecimento de vários sinais clínicos – unilaterais ou bilaterais. Nas patologias da medula oblongata, são detectados comprometimentos funcionais dos 9 a 12 pares de nervos cranianos. A doença também é caracterizada por distúrbios motores piramidais, alterações na sensibilidade da face e do corpo, disfunções do cerebelo, do sistema vasomotor e outros distúrbios do sistema nervoso autônomo.
Danos à medula oblongata são frequentemente observados em contextos de patologias vasculares, inflamatórias ou tumorais que afetam o sistema nervoso. Sangramento direto na medula oblongata é raro: a síndrome de Wallenberg-Zakharchenko é mais frequentemente causada pelo amolecimento das estruturas cerebrais – por exemplo, na poliomielite. Esse tipo de dano é o mais perigoso, devido ao alto risco de desenvolver paralisia respiratória.
 [ 2 ]
[ 2 ]
Sintomas Síndrome de Wallenberg-Zaharchenko.
O curso clássico da síndrome de Wallenberg-Zakharchenko é determinado pelos seguintes sintomas:
- disfunção dos músculos do palato mole com cordas vocais;
- distúrbio de coordenação motora unilateral do tipo cerebelar;
- Complexo de sintomas de Horner (Bernard-Horner) (tríade): queda da pálpebra superior, constrição anormal da pupila, globo ocular afundado;
- comprometimento sensorial dissociado (principalmente as áreas média e caudal de Zelder são afetadas).
O curso da doença pode variar um pouco, dependendo do tipo de patologia (nós as descrevemos abaixo).
Os primeiros sinais da síndrome de Wallenberg-Zakharchenko são bastante típicos:
- deglutição prejudicada;
- fala prejudicada (até e incluindo incapacidade completa de falar);
- perda parcial da funcionalidade do palato mole;
- imobilização das cordas vocais;
- Tríade de Horner (ptose, miose, enoftalmia);
- distúrbios vestibulocerebelares (atividade motora “vazia” dos membros, tremores, perda de equilíbrio, nistagmo);
- dor na cabeça ou no rosto (parcial ou completa).
As características clínicas listadas são explicadas pela oclusão do vaso arterial cerebelar póstero-inferior, o que acarreta necrose das regiões externas da medula oblonga, da zona de saída do nervo trigêmeo e das fibras do sistema simpático.
Estágios
A classificação da síndrome de Wallenberg-Zakharchenko em estágios nem sempre é adequada, por isso poucos especialistas a utilizam. No entanto, ela existe e consiste em quatro estágios do processo patológico:
- Período agudo da síndrome de Wallenberg-Zakharchenko.
- Período de recuperação precoce do paciente, com formação de áreas necróticas e desenvolvimento de fluxo sanguíneo colateral.
- Período de recuperação tardio, com formação de alterações cicatriciais nos tecidos.
- Período de efeitos residuais da síndrome de Wallenberg-Zakharchenko.
Formulários
A síndrome de Wallenberg-Zakharchenko se desenvolve como resultado do bloqueio da artéria cerebelar póstero-inferior. A doença se manifesta no lado da lesão por paresia ou paralisia do palato mole com a corda vocal, lesão das fibras simpáticas e do nervo trigêmeo (tipo segmentar), além de distúrbios cerebelares (ataxia, nistagmo). No lado oposto, a sensibilidade à dor e à temperatura é perdida, e os movimentos são prejudicados na forma de paralisia ou paresia.
O neurologista MA Zakharchenko identificou uma série de variantes de patologia:
- A primeira variante da síndrome de Wallenberg-Zakharchenko ocorre com o desenvolvimento de paralisia do palato mole com as cordas vocais e desvio da língua para o lado oposto ao afetado. Observa-se o complexo de sintomas de Horner, perda do reflexo palatino e faríngeo, piora da excitabilidade elétrica dos músculos palatinos moles, comprometimento da deglutição e da fala, desaparecimento da sensibilidade à dor e à temperatura da parte da face do lado afetado. Há distúrbios no trofismo da pele da orelha, erupção cutânea herpética, ressecamento e descamação da pele na zona de crescimento dos pelos e, na face, desenvolve-se rinite atrófica. No lado saudável, observam-se distúrbios dissociados de sensações de dor e temperatura no corpo e nos membros.
- A segunda variante da síndrome de Wallenberg-Zakharchenko é um pouco diferente da primeira. Quando o processo patológico se espalha para as estruturas acima da ponte, ocorrem danos aos nervos cranianos VI e VII. O sintoma de Horner é registrado, a coordenação e a estática são prejudicadas e surge paresia da corda vocal com o palato mole. Hemianestesia é registrada no lado oposto.
- A terceira variante da síndrome de Wallenberg-Zakharchenko é caracterizada pela paralisia de parte do palato mole, incluindo as cordas vocais, e desvio da língua para o lado oposto. Não há reflexo faríngeo e palatino, a deglutição e a fala são prejudicadas, observa-se o complexo de sintomas de Horner, a sensibilidade de um lado da face é prejudicada e o trofismo da pele e das mucosas piora. Desenvolvem-se rinite atrófica, ataxia locomotora e a estática é prejudicada. Detecta-se uma diminuição da frequência cardíaca e as sensações gustativas em um lado da língua mudam. O paciente é incomodado por tonturas (às vezes com vômitos) e nistagmo na direção da área afetada. No lado oposto, observa-se uma insuficiência dissociada da sensibilidade no tronco e nos membros.
- A quarta variante da síndrome de Wallenberg-Zakharchenko é observada quando o processo se espalha para as seções descendentes até a intersecção dos tratos piramidais. Há paresia do palato mole com a corda vocal, complexo de sintomas de Horner, coordenação e estática dos membros prejudicadas, triplegia cruzada (ou hemiplegia) é detectada, bem como distúrbio sensorial alternado (na área afetada na face, no lado oposto - no corpo e nos membros).
 [ 3 ]
[ 3 ]
Complicações e consequências
Na síndrome de Wallenberg-Zakharchenko, assim como em todas as síndromes alternadas, podem surgir complicações graves. Na hemiparesia espástica, desenvolvem-se contraturas articulares, que agravam os distúrbios motores. Na paresia nervosa, a simetria facial é alterada, o que se torna um problema estético significativo. Na paresia unilateral do grupo oculomotor, ocorre visão dupla, o que afeta negativamente a função visual.
As complicações mais perigosas se desenvolvem no contexto da progressão da patologia, quando o processo se espalha para as áreas do cérebro responsáveis pela funcionalidade respiratória e cardiovascular.
A qualidade da recuperação dos pacientes depende de muitos fatores, e é quase impossível prever com antecedência o desenvolvimento subsequente de eventos e o resultado da síndrome de Wallenberg-Zakharchenko.
Diagnósticos Síndrome de Wallenberg-Zaharchenko.
A presença da síndrome de Wallenberg-Zakharchenko pode ser determinada já durante o exame por um neurologista. As informações visuais obtidas permitem um diagnóstico preliminar, estabelecendo a localização do problema. Com base nas características do curso da doença, a etiologia da síndrome pode ser estimada. Portanto, o diagnóstico diferencial geralmente é realizado já no momento do exame médico inicial.
Os processos tumorais são caracterizados por um aumento constante dos sintomas ao longo de alguns meses (em alguns casos, até mesmo várias semanas).
Nos processos inflamatórios, observam-se principalmente sinais gerais de intoxicação: febre alta, fraqueza, sonolência, mucosas secas, etc.
Nos acidentes vasculares cerebrais, a síndrome alternada sempre se desenvolve abruptamente, com um rápido aumento dos sintomas simultaneamente às alterações na pressão arterial.
No acidente vascular cerebral hemorrágico, observa-se um quadro atípico de síndrome alternante, que pode ser explicado pela limitação pouco clara do foco doloroso devido a reações perifocais pronunciadas (edema, sinais reativos).
Para esclarecer a causa do desenvolvimento da síndrome de Wallenberg-Zakharchenko, o médico prescreve diagnósticos adicionais.
O diagnóstico instrumental inclui os seguintes procedimentos:
- Ressonância magnética do cérebro (ajuda a examinar a área inflamada, o local da hemorragia, o processo tumoral, a zona do AVC, a distinguir entre AVC hemorrágico ou isquêmico, a avaliar a gravidade da pressão nas estruturas do tronco cerebral).
- Ultrassonografia Doppler transcraniana dos vasos cerebrais (revela acidentes vasculares cerebrais, sintomas de tromboembolismo, espasmo local dos vasos cerebrais).
- Exame ultrassonográfico dos vasos extracranianos (ajuda a diagnosticar a oclusão das artérias vertebrais e carótidas).
Exames de sangue e urina são realizados da maneira usual, mas são de pouca utilidade no diagnóstico da síndrome de Wallenberg-Zakharchenko. Uma punção lombar pode ser realizada se houver suspeita de patologia infecciosa e inflamatória. Em caso de inflamação infecciosa, o líquido cefalorraquidiano estará turvo, haverá aumento do conteúdo de elementos celulares devido a neutrófilos e bactérias também serão detectadas. Testes bacteriológicos e virológicos adicionais ajudarão a identificar o patógeno.
Quem contactar?
Tratamento Síndrome de Wallenberg-Zaharchenko.
É necessário iniciar o tratamento da síndrome de Wallenberg-Zakharchenko o mais cedo possível. O principal objetivo desse tratamento é normalizar a função de órgãos vitais e áreas do cérebro, bem como eliminar o edema tecidual e estabilizar a circulação sanguínea.
As medidas gerais incluem o uso de descongestionantes e neuroprotetores, bem como agentes que corrigem a pressão arterial. Quando um trombo se forma, são prescritas terapias trombolítica e vascular.
Em geral, a terapia inicial para a síndrome de Wallenberg-Zakharchenko consiste nas seguintes etapas:
- inalações de oxigênio, respiração artificial;
- estabilização da pressão arterial (se os valores aumentarem, são administrados sulfato de magnésio, Enap, metoprolol);
- eliminação do edema do tecido cerebral (L-lisina, Furosemida, Manitol);
- correção da nutrição das células nervosas (Piracetam, Cavinton, Neurobion, Ceraxon, Neuromax, etc.);
- administração de trombolíticos ou anticoagulantes (Actilise, Heparina, Clexane);
- terapia sintomática com uso de analgésicos, anti-inflamatórios, antibióticos.
O período de reabilitação é monitorado por uma equipe conjunta de especialistas, como um especialista em reabilitação, um quiroprático, um médico fisioterapeuta e um fisioterapeuta.
Medicamentos para a síndrome de Wallenberg-Zakharchenko
Modo de administração e dosagem |
Efeitos colaterais |
|
Metoprolol |
No período agudo, o medicamento é administrado por via intravenosa, em doses individuais (análogo do Betaloc). Posteriormente, se necessário, é administrado por via oral na dose de 100-150 mg por dia, em 1-2 doses. |
Bradicardia, palpitações, fadiga, tontura, náusea, falta de ar. |
Furosemida |
É administrado por injeção, em dose selecionada individualmente, levando em consideração a dose média diária recomendada de 1500 mg. |
Desequilíbrio eletrolítico, hipotensão arterial, náuseas, pancreatite aguda, coceira, urticária. |
Neurobion |
É administrado por via intramuscular, no período agudo - uma ampola por dia, depois - uma ampola 1-3 vezes por semana. |
Excitação nervosa, tontura, náusea, dor abdominal. |
Clexane |
É administrado por via subcutânea, em dosagem selecionada individualmente, sob o controle das propriedades de coagulação sanguínea. |
Episódios hemorrágicos, dor de cabeça, reações alérgicas. |
Heparina |
Administrado por via intravenosa ou subcutânea, em doses individuais. Anticoagulantes indiretos são prescritos de 1 a 3 dias antes da suspensão do medicamento. |
Trombocitopenia, dor de cabeça, aumento das transaminases hepáticas, osteoporose, erupção cutânea. |
Vitaminas e características nutricionais
A dieta de pacientes diagnosticados com a síndrome de Wallenberg-Zakharchenko deve ser enriquecida ao máximo com vitaminas. Deve consistir em frutas, vegetais, cereais, frutas vermelhas, laticínios e óleos vegetais. O cardápio diário inclui alimentos que contêm fibras alimentares para normalizar a função intestinal e prevenir o aumento dos níveis de colesterol.
É importante consumir alimentos ricos em ácidos graxos ômega-3. Eles estão presentes em peixes (cavala, atum, salmão) e óleo de peixe e ajudam a prevenir trombose e estabilizar a circulação sanguínea.
Também é recomendável consumir mais produtos que contenham vitamina E: brotos de trigo, óleos vegetais (linhaça, oliva), linhaça, sementes de girassol, abacate. A vitamina E possui propriedades antioxidantes. Fortalece os vasos sanguíneos, melhora a imunidade e previne o desenvolvimento de doenças coronárias.
Exclua margarina, produtos de carne gordurosos, alimentos defumados e doces da dieta.
A decisão sobre o uso de vitaminas adicionais em preparações farmacêuticas complexas é tomada pelo médico assistente. A ingestão adicional de ácido nicotínico, ácido fólico e vitaminas B6 e B12 pode ser recomendada.
Tratamento de fisioterapia
Para obter o melhor resultado terapêutico para pacientes que sofrem da síndrome de Wallenberg-Zakharchenko, são utilizados tipos específicos de exercícios físicos, que envolvem impacto na área afetada. Com a ajuda desse impacto, é possível eliminar o inchaço e restaurar os vasos sanguíneos e o tecido cerebral danificados.
Métodos modernos permitem influenciar a área mais afetada pela síndrome. A estimulação da circulação sanguínea e a nutrição dos tecidos são especialmente necessárias para a reabilitação mais rápida do paciente.
A fisioterapia neste caso tem como objetivos:
- restauração da atividade da fala;
- regulação da atividade física (restauração da coordenação e de algumas funções perdidas).
- Entre os métodos mais eficazes de influência física estão:
- Eletroforese, em paralelo com tratamento medicamentoso. A duração de uma sessão pode ser de 10 a 30 minutos.
- A eletromioestimulação ajuda a restaurar a circulação sanguínea e o suprimento sanguíneo para as áreas afetadas. Os procedimentos são realizados por um longo período, até que a condição do paciente melhore gradualmente.
- A darsonvalização é usada para ativar processos básicos em membros lesionados.
- A terapia magnética aumenta a resistência do corpo a doenças, normaliza o tônus vascular, acelera o fluxo sanguíneo vascular e expande o sistema capilar.
Além disso, massagens vibratórias, tratamentos com frio e calor, aplicação de parafina nas áreas afetadas e compressas de ozocerita são frequentemente prescritos para restaurar o corpo após a síndrome de Wallenberg-Zakharchenko. Pacientes que tomaram banhos terapêuticos com extratos de pinho e sal receberam excelentes avaliações.
Remédios populares
Durante o período agudo da síndrome de Wallenberg-Zakharchenko, o paciente deve ser tratado apenas em ambiente hospitalar. Na fase de reabilitação, quando a capacidade funcional do corpo é restaurada, o tratamento domiciliar é permitido, utilizando medicina tradicional e popular. Assim, os curandeiros sugerem o uso das seguintes receitas para acelerar a recuperação:
- Moa 1 colher de chá de rizoma de peônia triturado e deixe em infusão em 200 ml de água fervente por uma hora. Tome 1 colher de sopa do remédio a cada três horas.
- Tome banhos mornos com a adição de uma decocção do rizoma de rosa mosqueta e canela. Esses procedimentos são realizados a cada dois dias, com um mínimo de 25 sessões.
- Despeje 200 ml de água fervente sobre 1 colher de sopa de agulhas de abeto, deixe em infusão por uma hora e filtre. Adicione o suco de meio limão e tome em jejum, aos poucos, ao longo do dia. O tratamento deve ser feito por pelo menos 60 dias consecutivos.
- Tome 2 g de mumiyo antes de dormir por 28 dias. Depois, faça uma pausa de 10 dias, após a qual o tratamento poderá ser retomado.
- Misture 5 partes de agulhas de pinheiro com 2 partes de casca de cebola e 2 partes de rosa mosqueta. Despeje 2 colheres de sopa da mistura em 1 litro de água, ferva por 10 minutos, despeje em uma garrafa térmica e deixe descansar por 10 a 12 horas. O remédio resultante é preparado diariamente e bebido ao longo do dia, substituindo água ou chá.
- Misture 100 g de mel e a mesma quantidade de suco de cebola. Tome 1 colher de sopa do remédio após cada refeição. Guarde na geladeira.
Durante o período de recuperação, os pacientes são aconselhados a incluir tâmaras e ovos de codorna crus em sua dieta.
Tratamento à base de ervas
- Misture 100 g de flores de camomila, erva-de-são-joão, imortela e brotos de bétula. Despeje 10 g da mistura em uma panela, adicione 500 ml de água fervente, deixe em infusão por 30 minutos e filtre. Tome 200 ml da infusão à noite, com uma colher de chá de mel, e também pela manhã, 30 minutos antes da primeira refeição.
- Prepare uma mistura de erva-cidreira, urze, espinheiro, orégano, rosa mosqueta e cardo-mariano. Coloque 500 ml de água fervente e 40 g da mistura em uma garrafa térmica. Beba a infusão ao longo do dia. O tratamento dura 2 meses.
- Adicione 1 colher de sopa de sálvia a 200 ml de água fervente e tome internamente em vez de chá. Tome também banhos com decocção de sálvia (300 g da planta para cada 10 l de água).
- Tome partes iguais de valeriana, peônia e raízes de espinheiro-azul. Despeje 20 g da mistura em um litro de água, ferva por 30 minutos em fogo baixo e filtre. Tome 100 ml antes de dormir, diariamente.
- Rizomas de azedinha são cortados, despejados em vodca (1 parte de raiz para 10 partes de vodca) e deixados em infusão por 3 semanas. Filtre e tome 40 gotas com água três vezes ao dia.
Homeopatia
Durante o período de recuperação após a síndrome de Wallenberg-Zakharchenko, um médico homeopata pode recomendar o tratamento com um ou mais medicamentos homeopáticos. O principal objetivo desse tratamento é restaurar as funções perdidas e melhorar a qualidade de vida do paciente. Por exemplo, podem ser oferecidos ao paciente os seguintes medicamentos homeopáticos:
- Lycopodium clavatum – restaura as capacidades motoras dos membros;
- Calcarea fluorica – estabiliza os processos metabólicos, melhora a condição dos vasos sanguíneos;
- Arnica – acelera a regeneração dos tecidos, especialmente indicada para lesões do lado esquerdo;
- Lachesis é um medicamento “de ação lateral esquerda” que melhora a microcirculação nas áreas afetadas do cérebro;
- Botrops é um medicamento “de lado direito” que melhora o suprimento sanguíneo dos tecidos e acelera a reabsorção do trombo;
- Bufo rana – ajuda a restaurar a função de fala prejudicada, tem propriedades calmantes;
- Lathyrus sativus – restaura as capacidades motoras dos membros inferiores;
- Helleborus niger – limpa a consciência do paciente, alivia a letargia;
- Nux vomica – melhora o funcionamento do sistema nervoso, restaura a funcionalidade da cavidade abdominal e dos órgãos pélvicos.
Entre os remédios homeopáticos complexos para a síndrome de Wallenberg-Zakharchenko, os seguintes são frequentemente usados:
- Ubiquinona compositum (Heel) – ajuda a restaurar o trofismo e a condutividade nervosa. O medicamento é administrado por via intramuscular, 2,2 ml, 1 a 3 vezes por semana, durante 2 a 5 semanas;
- Cerebrum compositum – previne acidentes vasculares cerebrais, acelera a regeneração do tecido cerebral. O medicamento é administrado por via intramuscular, 2,2 ml até três vezes por semana, durante 3 a 6 semanas;
- Aesculus compositum – normaliza a circulação sanguínea vascular, estimula a restauração das estruturas nervosas. O medicamento é tomado 10 gotas três vezes ao dia, aproximadamente 15 minutos antes das refeições, durante 4 a 6 semanas.
Os medicamentos são selecionados por um especialista com base não apenas nos sintomas existentes, mas também no bem-estar geral do paciente e em suas características constitucionais.
Tratamento cirúrgico
- Endarterectomia carotenoide.
Esta operação envolve a remoção do revestimento interno do vaso arterial afetado, juntamente com o trombo formado em seu interior. Essa intervenção ajuda a minimizar o risco de danos cerebrais recorrentes: na maioria das vezes, é indicada se o estreitamento do lúmen da artéria for superior a 70% ou se for diagnosticada deficiência circulatória cerebral crônica. O acesso cirúrgico ao local da intervenção é no pescoço. Um dos riscos dessa operação é o descolamento do trombo da parede arterial, com o subsequente desenvolvimento de acidente vascular cerebral isquêmico. Para evitar essa complicação, o cirurgião insere uma espécie de "filtro" no lúmen da artéria.
- Angioplastia e cirurgia de colocação de stent.
Ambos os métodos acima são geralmente combinados. A essência da angioplastia é a seguinte: um cateter especial é inserido no lúmen da seção afetada do vaso arterial (geralmente através do vaso de suprimento, com observação radiográfica obrigatória). Em seguida, um balão é inflado na extremidade do cateter, o que ajuda a expandir o lúmen do vaso. A angioplastia das artérias afetadas é realizada. Em seguida, inicia-se a colocação de stent: uma estrutura especial em forma de armação é instalada, fixando o lúmen do vaso e prevenindo a formação de coágulos sanguíneos nele.
Prevenção
A prevenção da síndrome de Wallenberg-Zakharchenko deve ser realizada de forma abrangente e em várias direções. Primeiramente, é desejável determinar a probabilidade de predisposição hereditária e realizar um exame de sangue genético-molecular e bioquímico. É especialmente importante realizar um diagnóstico completo para pessoas que apresentam fatores que sugerem risco aumentado de formação de trombos. Por exemplo, um alto grau de risco está definitivamente presente em pacientes que já tiveram episódios de trombose sem causa ou recorrentes que surgiram após fatores desencadeantes menores: lesões traumáticas leves, gravidez, etc.
As principais medidas que ajudarão a evitar o desenvolvimento da síndrome de Wallenberg-Zakharchenko são as seguintes:
- garantir atividade física moderada, excluindo atividade excessiva e inatividade física (caminhar em áreas verdes - em um parque, praça, floresta - é considerado ótimo);
- beber bastante líquido diariamente, usar roupas confortáveis;
- prevenção de patologias infecciosas, procedimentos de endurecimento, fortalecimento do sistema imunológico, uma dieta completa rica em vitaminas;
- cessação do tabagismo e do abuso de álcool;
- evitar exposição prolongada à luz solar intensa, condições quentes ou frias;
- terapia vitamínica preventiva periódica, tomando anticoagulantes (se indicado).
Previsão
O resultado da doença depende em grande parte da rapidez com que o atendimento médico é prestado ao paciente. A demora na hospitalização leva à incapacidade do paciente – menos de 20% dessas pessoas conseguirão viver mais de cinco anos.
O atendimento de emergência para um paciente com síndrome de Wallenberg-Zakharchenko deve ser realizado nas primeiras 2 a 3 horas, a partir do aparecimento dos primeiros sinais da patologia. Somente nessa situação a vida de uma pessoa pode ser salva e a recuperação relativa das funções perdidas pode ser alcançada. A probabilidade de recuperação completa não é superior a 2 a 3%.
Os seguintes sinais indicam um possível prognóstico desfavorável:
- desenvolvimento da síndrome do encarceramento (síndrome de deseferentação), na qual o paciente perde uma resposta adequada a qualquer estímulo externo devido à tetraplegia e paralisia dos músculos bulbar, facial e mastigatório;
- distúrbios das funções respiratórias, cardiovasculares e termorreguladoras;
- presença de distúrbios neurológicos por 12 meses ou mais.
Via de regra, a síndrome de Wallenberg-Zakharchenko resulta na incapacidade do paciente.

