Médico especialista do artigo
Novas publicações
Síndrome do compartimento
Última revisão: 29.06.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
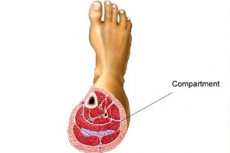
A síndrome compartimental é uma condição patológica que se desenvolve no contexto do aumento da pressão dentro de um determinado espaço limitado. Pode haver muitas causas, mas a essência se resume ao fato de que dentro de uma determinada cavidade se forma um aumento da pressão parcial, devido ao qual a pressão é exercida sobre as paredes da cavidade, ocorre um alongamento mecânico das membranas e da camada muscular, desenvolve-se dor e vários distúrbios funcionais e estruturais. Subjetivamente, nos estágios iniciais, é percebida como uma sensação de pressão e alongamento na área de uma determinada cavidade, após a qual outros sintomas da patologia se juntam. Frequentemente requer intervenção cirúrgica. No entanto, também existem métodos tradicionais de tratamento. [ 1 ]
Síndrome de compressão abdominal em cirurgia
É um conjunto de fatores, incluindo processos patológicos estruturais e fisiológicos no corpo, que acarretam um aumento da pressão na região abdominal. A condição mais grave é considerada um aumento acentuado da pressão intra-abdominal. Nesse caso, a pessoa sente uma pressão crescente nas paredes da cavidade abdominal e nos órgãos internos. No início, há apenas pressão e o desconforto associado, mas gradualmente os sintomas aumentam e a dor aparece.
A condição é perigosa porque a cavidade pode romper, além de causar distúrbios sistêmicos na circulação sanguínea e na pressão arterial, até mesmo acidente vascular cerebral e necrose. Em cirurgia, essa condição é chamada de síndrome de compressão abdominal, pois a patologia está localizada na cavidade abdominal. Métodos tradicionais de tratamento podem ser tentados, mas, na maioria das vezes, são ineficazes, sendo necessário recorrer a métodos radicais de tratamento. [ 2 ]
Epidemiologia
Segundo as estatísticas, as síndromes miofasciais e abdominais são as mais frequentemente diagnosticadas. A primeira é observada em cerca de 45% dos casos, a segunda - em 50%. Alguns pesquisadores e clínicos distinguem outras formas de síndrome compartimental, mas elas representam no máximo 5%. Em cerca de 30% dos casos, a causa são várias doenças internas, fatores predisponentes. Em 15%, a causa são tumores, hematomas, edema grave. Cerca de 40% da patologia é causada por vários traumas, lesões, compressão mecânica da cavidade ou músculo. Os 15% restantes são devidos a várias outras causas, que podem ser muitas, por exemplo, aumento da pressão no contexto da hipertensão, violações do estado funcional dos rins, fígado, baço, coração. [ 3 ]
Estatísticas mostram que cerca de 40% das patologias terminam em complicações diversas; em 10% dos casos, desenvolvem-se peritonite e distúrbios graves do estado funcional do fígado e do trato gastrointestinal. Em 9% dos casos, desenvolvem-se patologias hepáticas e renais, que frequentemente progridem e terminam em morte. A insuficiência cardíaca crônica se desenvolve em cerca de 11% dos casos, cerca de 12% são patologias hepáticas, 8% são patologias do baço e 10% são insuficiência renal. Frequentemente, essas patologias se desenvolvem de forma complexa. Em 100% dos casos, desenvolve-se uma violação da homeostase e da função de barreira das membranas mucosas. [ 4 ], [ 5 ]
Causas síndrome compartimental
Há um número bastante grande de razões pelas quais a síndrome compartimental pode se desenvolver. Primeiramente, ela é determinada pela forma da patologia. Assim, a forma abdominal se desenvolve principalmente como resultado de paresia intestinal, desenvolvimento de obstrução, violação de seu estado funcional e atonia. Frequentemente se desenvolve como efeito colateral após vários procedimentos invasivos terapêuticos e diagnósticos, como a laparoscopia, especialmente se realizada em caráter de emergência, sem preparação prévia do paciente. Também é frequentemente causada por terapia de infusão abundante, que leva a um aumento do volume de fluido intersticial.
Frequentemente, a causa do desenvolvimento da síndrome compartimental é o trauma, especialmente o trauma múltiplo na cavidade abdominal, resultante de trauma e compressão das paredes da cavidade abdominal. Acidentes automobilísticos e industriais frequentemente causam acúmulo de líquido na cavidade retroperitoneal, aumentando a pressão. Danos ao diafragma, à coluna vertebral, aos órgãos internos adjacentes e à região pélvica podem causar o desenvolvimento da síndrome compartimental. Existem também muitos fatores anatômicos congênitos que predispõem ao desenvolvimento da patologia.
Na forma miofascial (muscular) da síndrome compartimental, a causa geralmente reside na carga inadequada do músculo, traumatismo e dano mecânico. Além disso, o dano pode ser devido a fatores genéticos, predisposição e lesões congênitas. Frequentemente, a aplicação inadequada de torniquete, bandagem ou gesso acarreta um aumento da pressão dentro do músculo. Deve-se levar em consideração que a pressão pode continuar a aumentar apenas até certos valores limitados, após os quais a cavidade se rompe. Para reduzir o efeito traumático, são utilizados medicamentos especiais. Se não forem eficazes, recorre-se a métodos de tratamento cirúrgico.
A pressão também pode ser exercida por um tumor, hematoma, tecidos danificados circundantes, ossos deslocados e deslocados e inchaço grave. [ 6 ]
Fatores de risco
Todos os fatores que podem exercer pressão sobre o corpo humano são considerados fatores de risco importantes. Entre eles, estão os fatores mecânicos que estão em contato direto com as estruturas do corpo humano (torniquetes, espartilhos, bandagens de pressão, ossos deslocados).
Fatores externos que causam aumento da pressão arterial e, consequentemente, da pressão de outros fluidos corporais também podem ser um fator de risco. Pode ser a pressão subaquática (frequentemente experimentada por mergulhadores, mergulhadores autônomos, salva-vidas e pessoas que mergulham em profundidades consideráveis). Frequentemente, essa patologia se desenvolve em pessoas que praticam mergulho em águas profundas, mergulho em grandes profundidades ou esportes radicais.
Vale ressaltar que a pressão parcial do fluido pode aumentar em condições climáticas de alta altitude, ar rarefeito e em estado de ausência de gravidade. Pode ser considerada uma doença ocupacional para pilotos, pilotos de caça, montanhistas, astronautas e diversos testadores. Frequentemente se desenvolve em condições de laboratório em funcionários de usinas nucleares e termelétricas.
Pessoas que passaram recentemente por intervenções intra-abdominais ou intramusculares, como cirurgias, procedimentos de diagnóstico ou tratamento laparoscópico, também correm risco. Certos medicamentos e produtos farmacêuticos pesados podem atuar como fatores de risco. Há também um risco significativamente aumentado em pessoas em quimioterapia, pacientes com tumores do trato digestivo, anormalidades no tônus vascular, pressão arterial, doenças cardíacas, doenças renais e edema. [ 7 ]
Patogênese
Atualmente, acredita-se que a patogênese se baseia em uma violação da pressão arterial, bem como na violação da pressão na cavidade de certos órgãos. Depende da forma da patologia. Assim, na forma abdominal, as violações ocorrem na cavidade abdominal. Na forma miofascial, a pressão do fluido nos músculos aumenta. O processo começa como resultado de um aumento na pressão de pelo menos 15 unidades, após o qual os processos patológicos apenas aumentam e progridem, e a condição piora.
Um aumento de pressão acima de 30 unidades é muito perigoso, pois pode levar ao desenvolvimento de outras doenças, incluindo a falência de múltiplos órgãos. Manter a pressão intra-abdominal elevada por um dia é perigoso, pois acarreta comprometimento do estado funcional dos órgãos, bem como necrose, interrupção do fluxo sanguíneo sistêmico e do suprimento sanguíneo para os órgãos. Desenvolvem-se fenômenos como SCA e HIA, que desencadeiam uma série de outras alterações patológicas no corpo, que afetam todo o corpo e todos os sistemas orgânicos. Em geral, os sintomas progridem gradualmente, à medida que a pressão aumenta e os processos metabólicos se deterioram.
Portanto, em primeiro lugar, existem distúrbios em nível local. Podem ser distúrbios na camada muscular ou na cavidade abdominal. A pressão aumenta e o fluxo sanguíneo local fica comprometido. A troca entre o fluido tecidual e o sangue e a linfa se deteriora. Isso leva à permanência de metabólitos no fluido tecidual, envenenando o corpo. A hipóxia também aumenta e, simultaneamente, a hipercapnia (resultando em uma diminuição acentuada do oxigênio e um aumento do nível de dióxido de carbono, primeiro no fluido tecidual e, em seguida, no sangue, no fluxo sanguíneo sistêmico total).
Vale ressaltar que, à medida que a pressão arterial aumenta, a síndrome da dor surge gradualmente. O processo se espalha para além da cavidade afetada, através das artérias e veias próximas, o suprimento sanguíneo para os tecidos circundantes é prejudicado, a condição das membranas mucosas é alterada e a oxigenação de parede a parede diminui.
É especialmente perigoso para a cavidade abdominal, pois o peristaltismo e a motilidade intestinal são imediatamente perturbados, a estagnação se desenvolve e o nível de acidez cai tanto diretamente na cavidade estomacal quanto nas membranas mucosas. Isso reduz a reatividade do intestino e dos receptores, interrompendo os processos digestivos. Mesmo que as patologias pronunciadas ainda não sejam notadas e o bem-estar não tenha piorado, no nível histológico, a patogênese já é bastante pronunciada.
Em primeiro lugar, chama-se a atenção para o fato de que, em um contexto de acidez reduzida, o risco de processos cancerígenos aumenta repetidamente, podendo desenvolver-se tumores malignos (cancerígenos), frequentemente inoperáveis. Especialmente quando localizados na região do estômago. A diminuição gradual da motilidade e do peristaltismo, com o desenvolvimento de congestão, acarreta um risco aumentado de congestão, o que só agrava a situação e contribui para um aumento ainda maior da pressão intra-abdominal.
Desenvolvem-se processos purulentos e sépticos-purulentos, que podem progredir para necrose tecidual e desenvolvimento de peritonite. A patogênese da peritonite está associada ao desenvolvimento de inflamação, na qual toda a cavidade abdominal é infectada. Frequentemente termina em sepse (envenenamento do sangue) e acarreta a morte dos tecidos circundantes. É acompanhada de intoxicação grave, na qual endotoxinas e exotoxinas se espalham por todo o corpo.
Posteriormente, desenvolvem-se processos patológicos que afetam todas as áreas do intestino, incluindo o intestino delgado e o grosso. Tudo isso acarreta um aumento da carga sobre os órgãos do sistema urinário, o fígado, que deixa de lidar com a crescente quantidade de endotoxinas, agravada por processos patológicos infecciosos e sépticos-purulentos. A intoxicação aumenta, assim como a carga sobre o fígado e outros sistemas envolvidos na neutralização de toxinas.
Vale ressaltar que há um desenvolvimento concomitante de doença hepática, patologias autoimunes, hepatomegalia e esplenomegalia. Em muitos pacientes, há um desenvolvimento combinado de hepatomegalia e esplenomegalia. O estágio final da patogênese pode ser a insuficiência renal e hepática grave, que acarreta débito cardíaco prejudicado, insuficiência cardíaca e distúrbios multiorgânicos. E isso já atua como um critério prognóstico negativo, que termina em morte se medidas adequadas não forem tomadas. [ 8 ]
Sintomas síndrome compartimental
Nos estágios iniciais do desenvolvimento da síndrome compartimental, a pessoa é incomodada por uma sensação de pressão interna, que se desenvolve na cavidade dos órgãos internos. Na maioria das vezes, a patologia afeta o trato gastrointestinal e os músculos. Gradualmente, à medida que o processo patológico progride, a sensação de alongamento e pressão interna aumenta. Muitas pessoas relatam a sensação de que estão prestes a "estourar" por dentro, ou "estourar como um balão". A dor então se desenvolve, podendo se espalhar por toda a área afetada. Frequentemente, há danos sistêmicos aos vasos sanguíneos e um aumento geral da pressão arterial e da pressão venosa.
Um dos sintomas comuns da síndrome compartimental é um ritmo cardíaco anormal. Isso se manifesta por uma sensação de falta de ar, combinada com pressão alta, arritmias, taquicardia e, menos frequentemente, bradicardia. Também pode haver dor nos rins, fígado e coração. A função respiratória é prejudicada, especialmente com dificuldade para expirar. Pode ocorrer dispneia e a frequência respiratória pode diminuir. As principais alterações ocorrem nos sistemas respiratório e cardiovascular, com aumento da pressão intratorácica.
O primeiro sinal que indica o desenvolvimento de uma patologia é uma sensação de pressão nas paredes dos órgãos ocos, vinda de dentro. Isso causa desconforto, que aumenta gradualmente e é acompanhado por diversas sensações desagradáveis, até o desenvolvimento da síndrome dolorosa.
Estágios
O processo patológico ocorre em várias etapas. No primeiro estágio, surgem sintomas precursores e precoces, indicando aumento da pressão arterial e fluidos nas cavidades do corpo (dependendo da área da lesão). Ao mesmo tempo, as sensações não são reconfortantes e são bastante desagradáveis. Há uma tendência a aumentar e se intensificar.
No segundo estágio da síndrome compartimental, a homeostase é perturbada e o processo patológico começa a se espalhar. A doença ainda pode ser pouco pronunciada e perceptível, e o único sintoma pode ser a pressão. Mas, nos parâmetros laboratoriais, já há sinais de distúrbios bioquímicos sanguíneos, sinais precoces de endotoxemia.
À inspeção visual, observa-se edema e hiperemia acentuada dos tecidos. À palpação, observa-se espessamento e inflamação dos linfonodos, além de dor. O fluxo sanguíneo aumenta em média de 10 a 20 unidades, o que é bastante perigoso para o organismo. Em particular, cria uma carga insustentável no fígado e acarreta danos necróticos, com cerca de 15% dos hepatócitos morrendo, o que é bastante perigoso para o fígado. Isso é claramente visível em análises bioquímicas e é diagnosticado, em primeiro lugar, por um aumento nos níveis de AlAT e fosfatase alcalina.
Se não for tratada, inicia-se o terceiro estágio do processo patológico. Se tratada em tempo hábil e a pressão arterial for reduzida aos níveis normais da normalidade fisiológica humana, a condição geralmente se normaliza. Mas, em caso de morte das células hepáticas, sua recuperação não é observada. Os hepatócitos danificados são substituídos por tecido conjuntivo, o que aumenta significativamente o risco de cirrose hepática e cria uma carga adicional nos rins, coração e sistema respiratório.
O terceiro estágio da síndrome compartimental está associado a distúrbios do estado funcional dos rins, fígado, coração e pulmões. Consequentemente, a probabilidade de desenvolver insuficiência desses órgãos aumenta drasticamente. Cardiocitos, hepatócitos e nefrócitos também começam a morrer. A morte de uma grande proporção de células é acompanhada por uma violação do estado fisiológico natural desses órgãos. Vale ressaltar também que, na maioria dos casos, o terceiro estágio termina com o desenvolvimento de falência múltipla de órgãos.
O quarto estágio é o mais grave e frequentemente termina em morte. Assim, o fígado deixa de lidar com as toxinas e os sintomas de intoxicação aumentam. A pressão arterial continua a aumentar, o quadro piora e o quadro clínico de intoxicação continua a se agravar. Surge a necrose tecidual. A carga sobre os tecidos que permaneceram vivos aumenta significativamente, resultando em um risco aumentado de insuficiência renal. Nos rins, a filtração tubular é prejudicada e processos necróticos se desenvolvem nos rins, resultando na insuficiência renal. Gradualmente, a patologia se agrava, e isso já leva à falência de múltiplos órgãos, pois a regulação hormonal também é prejudicada. Em particular, o sistema renina-aldosterona é prejudicado, o funcionamento do sistema aldosterona é prejudicado. A diurese diminui e, às vezes, desaparece completamente. A pessoa pode entrar em coma ou morrer.
O quinto estágio da síndrome compartimental, como tal, não existe, mas alguns clínicos o distinguem. Este estágio é geralmente grave e irreversível, acompanhado de intoxicação grave e falência de múltiplos órgãos. Uma pessoa pode ficar inconsciente, em estado comatoso. Edema cerebral e pulmonar se desenvolvem e tudo termina em morte. Se uma pessoa está neste quinto estágio, não houve casos de recuperação. Se excluirmos os casos em que uma pessoa está em suporte artificial de vida. [ 9 ]
Formulários
Existem vários tipos de síndrome compartimental. Na maioria das vezes, a divisão se baseia no quadro clínico e nos sintomas básicos que constituem as principais queixas de uma pessoa, nas peculiaridades da patogênese e nos órgãos afetados.
O tipo mais comum de síndrome compartimental é a síndrome abdominal, que é acompanhada por aumento da pressão intra-abdominal, bem como distúrbios do fluxo sanguíneo sistêmico. Vale ressaltar também que é essa forma de patologia que mais frequentemente leva à morte, pois compromete todo o trato digestivo e também contribui para o desenvolvimento de neoplasias malignas no estômago. A congestão se forma, o que se torna uma fonte de infecção e toxinas, acompanhada de intoxicação, atrofia da camada muscular, paresia intestinal e peritonite.
A segunda forma, bastante comum na prática médica, é a forma miofascial, que é acompanhada por distúrbios do sistema muscular. A pressão dentro do músculo aumenta e a condição das fibras musculares é alterada. Uma característica distintiva é que essa síndrome é frequentemente acompanhada por dor intensa na região muscular, que progride gradualmente até atingir toda a musculatura esquelética. Uma característica é a diminuição progressiva do tônus muscular, que pode eventualmente resultar em paralisia muscular e falência completa dos membros.
O ponto mais perigoso é a lesão da musculatura lisa, na qual o tônus dos músculos lisos que formam os órgãos internos e as camadas mucosa e submucosa é reduzido. Vale ressaltar também que, neste caso, pode ocorrer até morte súbita por parada cardíaca ou respiratória, em decorrência da paralisia completa da musculatura respiratória.
Um tipo menos comum de síndrome compartimental é a forma intratorácica, na qual a pressão aumenta na região do esterno, na cavidade pleural. A principal consequência negativa é o aumento da pressão intracraniana. Isso se deve ao fato de que o aumento da pressão na cavidade torácica acarreta pressão nas áreas intercostais, na coluna torácica e na medula espinhal. Gradualmente, a pressão também aumenta na coluna cervical e nas estruturas subcostais. Consequentemente, a pressão intracraniana também aumenta.
O processo inverso também é frequentemente observado, no qual o traumatismo cranioencefálico é acompanhado por um aumento da pressão intracraniana. O processo é acompanhado por pressão nas estruturas do tronco e em várias partes da medula espinhal. Dentro da cavidade torácica, também há um aumento da pressão. Há edema do cérebro e da medula espinhal, bloqueio do córtex cerebral e aumento do risco de lesões cerebrais isquêmicas.
Com lesões combinadas do cérebro e do abdômen, órgãos internos, há um aumento da pressão na cavidade torácica. O edema aumenta e o cérebro sofre novas alterações disfuncionais. A pressão começa a aumentar, tanto na região do cérebro quanto no peritônio. Ao mesmo tempo, a pressão na região do esterno aumenta. Isso é acompanhado por lesões cardiovasculares pronunciadas, nas quais o edema continua a aumentar. O edema pulmonar é bastante perigoso, pois quase sempre termina em morte.
Ainda mais raras são patologias como a síndrome compartimental da tíbia, coxa, nádega, antebraço e cotovelo. Na maioria dos casos, a lesão é acompanhada por uma lesão do sistema muscular. A maioria dos pesquisadores não distingue esses tipos em uma categoria separada, mas refere todas essas lesões à síndrome miofascial.
Síndrome compartimental abdominal
A forma abdominal da síndrome compartimental refere-se a uma lesão abdominal acompanhada por um aumento intenso da pressão na região do peritônio. É acompanhada por sensações desagradáveis, uma sensação de pressão dentro da cavidade abdominal. A condição é bastante grave e perigosa. Perigosa, em primeiro lugar, pelas suas complicações. Complicações que afetam o fígado, os rins e o coração desenvolvem-se rapidamente. Desenvolve-se falência múltipla de órgãos, acompanhada de coma e morte.
O tratamento geralmente é medicamentoso, tradicional, mas também se recorre a métodos radicais. No entanto, essas são medidas extremas que são utilizadas se outros métodos forem ineficazes. O tratamento visa principalmente reduzir a pressão na cavidade abdominal, reduzir o edema e aliviar a dor. [ 10 ]
Síndrome compartimental da tíbia
Frequentemente, a síndrome compartimental da perna refere-se à forma miofascial dessa síndrome, que é acompanhada por aumento da pressão nos músculos que formam o tornozelo. A articulação do tornozelo também sofre deformação significativa. O tratamento visa reduzir a pressão, eliminar a dor e o inchaço, e prevenir a paralisia e a atonia muscular. [ 11 ]
Síndrome compartimental glútea
É uma lesão dos músculos glúteos, na qual a pressão fascial dentro da fibra muscular aumenta. Trata-se de uma combinação de fatores que são acompanhados por um conjunto de alterações, fenômenos patológicos que ocorrem em um espaço muscular limitado. Via de regra, inicia-se com uma lesão local de um único músculo e um aumento da pressão sobre ele, acompanhado de isquemia e hipertensão, com paralisia e paresia graduais.
Esta condição é bastante perigosa devido à perfusão muscular, que causa edema grave. Hipertensão. Parte dos músculos fica hipertrofiada, enquanto parte, ao contrário, perde tônus de forma progressiva e acelerada. Na maioria das vezes, a síndrome compartimental no músculo glúteo se desenvolve em conexão com danos traumáticos tanto no músculo propriamente dito quanto em sua camada fascial.
Os sintomas comuns incluem o desenvolvimento de edema pós-traumático, hipertensão grave, hematoma, edema e compressão posicional. Frequentemente, um tumor progressivo e de crescimento rápido exerce pressão sobre o músculo, resultando em aumento da pressão arterial no músculo. Ou seja, a patogênese subjacente é uma compressão posicional gradual do músculo, mas, ao mesmo tempo, seu volume permanece o mesmo. O músculo só consegue suportar essa contração progressiva até certos limites. Ao mesmo tempo, o aumento da pressão arterial continua a progredir até que o músculo se rompa ou ocorra necrose necrótica.
Os principais sinais são dor, que é acompanhada por uma sensação de pressão, compressão, pulsação constante de natureza crescente. A dor aumenta à noite e diminui ligeiramente pela manhã. A articulação danificada também sofre danos significativos, torna-se menos móvel, sua nutrição é perturbada, a quantidade de lubrificante sinovial, responsável pela segurança e integridade da articulação, diminui. Também uma característica é que a dor é significativamente reduzida com movimentos ativos da área afetada e significativamente aumentada com movimentos passivos, especialmente ao alongar um músculo, sua compressão. Além disso, se a posição do joelho em relação à nádega for alterada, a dor também aumenta. Os pacientes chamam fenômenos bastante desagradáveis de tensão de caráter crescente, inchaço, flexão, parestesias, hiperestesias. Também há aumento da sensibilidade na pele. [ 12 ]
Síndrome compartimental do antebraço
Muitas vezes, após vários acidentes e desastres, desenvolve-se a síndrome compartimental no antebraço. Esta é uma condição na qual o músculo é comprimido ou danificado mecanicamente, o que é acompanhado por aumento da pressão na fáscia muscular. Uma característica distintiva desta condição é a dor de caráter moderado, bem como a rápida progressão do processo patológico, que afeta rapidamente outras partes do corpo. Por exemplo, frequentemente no processo patológico envolve tanto o departamento do ombro quanto toda a cintura das extremidades superiores. Assim, uma complicação da patologia do antebraço é a síndrome compartimental do ombro, clavícula e, às vezes, da região torácica. [ 13 ]
Síndrome compartimental na peritonite
A síndrome compartimental é frequentemente acompanhada de peritonite, assim como a peritonite frequentemente desenvolve esta síndrome. Assim, com o aumento da pressão na cavidade abdominal, frequentemente ocorre estase, o peristaltismo e a motilidade são prejudicados, resultando em diminuição do tônus, aumentando o risco de complicações, como processos inflamatórios e infecciosos. Como estágio final de dano grave ao peritônio, pode ocorrer peritonite.
Também é comum observar casos em que se desenvolve peritonite (por exemplo, inflamação grave, estase fecal, paresia intestinal, obstrução). Nesse caso, a peritonite resulta em um aumento repentino da pressão na cavidade abdominal, resultando na síndrome compartimental. Uma característica é que esse processo se desenvolve rapidamente. Se no primeiro caso é um processo gradual e gradual, acompanhado por um aumento gradual da pressão. No segundo caso, desenvolve-se um processo rápido e rápido, que é acompanhado por um aumento acentuado da pressão no peritônio. [ 14 ]
Complicações e consequências
Complicações e diversas consequências negativas se desenvolvem rapidamente. São graves e frequentemente levam à morte. Assim, por exemplo, na síndrome compartimental abdominal, ocorre uma diminuição rápida do peristaltismo, da motilidade e da acidez. Todo o funcionamento do trato digestivo é prejudicado: ocorre congestão, atonia do intestino grosso e delgado, processos inflamatórios e infecciosos e peritonite. Em um contexto de acidez reduzida, tumores malignos se desenvolvem com bastante frequência. Os mais perigosos são os tumores localizados no estômago, pois a maioria deles é inoperável.
Complicações das síndromes compartimentais miofasciais também são consideradas perigosas. Frequentemente, tais complicações são consequências de distúrbios do tônus muscular e aumento da pressão na fáscia. Portanto, uma condição bastante perigosa é a diminuição do tônus da musculatura respiratória. Em última análise, isso pode resultar em paralisia do centro respiratório, ausência de processos respiratórios e parada respiratória. Patologias da atividade cardíaca também se desenvolvem com frequência, e o funcionamento normal dos rins, fígado e baço é prejudicado. A regulação hormonal do corpo, o estado imunológico são prejudicados e a intensidade do metabolismo diminui.
A síndrome compartimental é frequentemente acompanhada de edema pulmonar e cerebral. As consequências mais perigosas podem ser consideradas insuficiência cardíaca, respiratória, renal e hepática, que eventualmente evolui para falência múltipla de órgãos, levando ao desenvolvimento de coma, confusão e morte.
A síndrome compartimental é uma condição patológica especial na qual há um aumento da pressão na cavidade dos órgãos. Nesse caso, as paredes dos órgãos são distendidas, os receptores são irritados e uma série de patologias associadas se desenvolvem. O principal sintoma é uma sensação persistente de pressão, que necessariamente aumenta. À medida que a patologia progride, a dor se desenvolve. Dependendo da forma da síndrome, o processo patológico pode afetar os músculos ou a cavidade abdominal. A causa mais comum é trauma ou dano mecânico, comprimindo a área afetada. Mas também pode haver outras causas.
A patogênese é baseada no aumento da pressão de fluidos internos nas paredes de órgãos ocos. Por exemplo, um aumento na pressão intra-abdominal, intratorácica e pleural. A condição requer diagnóstico e tratamento imediatos, pois é perigosa com suas complicações. Uma das principais complicações é a paresia intestinal (na forma abdominal), paralisia muscular (na forma miofascial). Peritonite, intoxicação, derrames, necrose tecidual, que terminam em falência de múltiplos órgãos, coma, edema cerebral e pulmonar e morte também são comuns. [ 15 ]
Diagnósticos síndrome compartimental
Para diagnosticar a síndrome compartimental, você deve consultar um clínico geral, que, por sua vez, encaminhará o paciente ao especialista adequado. Em caso de evolução aguda, uma ambulância deve ser chamada. Quanto mais cedo o diagnóstico for feito e o atendimento de emergência for prestado, mais segura será a condição e menor o risco de morte. Em caso de trauma, o diagnóstico é feito por um traumatologista.
Os métodos de diagnóstico da síndrome compartimental são determinados principalmente pela forma da patologia. Na forma miofascial, para fins de diagnóstico, é realizado um exame físico padrão, durante o qual são utilizados métodos de investigação padrão, como ausculta, palpação e percussão. Isso permite identificar edema, hematoma, hiperemia, possível ruptura e espessamento tecidual. É importante monitorar a taxa de desenvolvimento do edema e o aumento dos sintomas. Na síndrome compartimental traumática, o edema mais pronunciado é observado 5 a 12 horas após a lesão. Além disso, o estágio da síndrome compartimental é avaliado pela duração da aplicação do torniquete (se disponível).
Análises
Os testes clínicos padrão são pouco informativos e raramente utilizados. No entanto, mesmo os testes clínicos de urina, sangue e fezes podem revelar muito a um diagnosticador experiente. Por exemplo, podem indicar a direção aproximada de processos patológicos observados no corpo. E com base neles, já é possível avaliar futuras alterações, prever o desfecho da doença, avaliar a eficácia do tratamento e determinar o plano para futuras pesquisas.
Diagnóstico instrumental
Atualmente, existem métodos especiais para medir a pressão subfascial que permitem determinar com precisão o nível de pressão. Para isso, utiliza-se o dispositivo Riva-Rocci, um manômetro de mercúrio especial com agulha de injeção. A medicina moderna dispõe de inúmeros métodos inovadores que permitem o monitoramento a longo prazo da pressão subfascial e intra-abdominal. Sem dúvida, os métodos instrumentais de diagnóstico continuam sendo os mais confiáveis.
Um aumento único e ocasional da pressão arterial, ou um ligeiro aumento da pressão arterial, ainda não é motivo para o diagnóstico de síndrome compartimental. Para fazer esse diagnóstico, a pressão arterial deve aumentar em 40 unidades. Nesse caso, o atendimento de emergência deve ser imediato, pois, se essa pressão persistir por 5 a 6 horas, os músculos sofrerão lesões isquêmicas com subsequente desenvolvimento de necrose tecidual.
Existem também métodos abertos para medir a pressão intra-abdominal. Estes estão disponíveis se houver uma cavidade aberta. Por exemplo, uma lesão grave. Ou tal procedimento é realizado durante laparoscopia e outros procedimentos invasivos. Além disso, a possibilidade de usar métodos de medição direta surge na presença de drenos, durante a diálise peritoneal. Sem dúvida, esses métodos são os mais precisos. Mas também são perigosos. Portanto, são realizados muito raramente e somente se sua implementação for justificada e apropriada. Vale ressaltar que o procedimento requer alta precisão e habilidade do especialista que o realizará. É sempre necessário levar em consideração o alto risco de complicações. Portanto, se houver tal possibilidade, o diagnóstico indireto é realizado.
No caso da síndrome compartimental abdominal, o diagnóstico baseia-se na medição da pressão vesical. Isso ocorre porque a pressão se espalha para todos os pontos da cavidade abdominal sem alteração (de acordo com a Lei de Pascal). Portanto, ela será a mesma na bexiga e em todos os pontos do abdômen e retroperitônio, bem como na veia cava inferior. A monitorização diária da pressão vesical é considerada o método de investigação mais eficaz e preciso. Além disso, é seguro e inofensivo, sem consequências negativas para a saúde.
Para esse monitoramento, utiliza-se um urímetro, um sistema fechado com um dispositivo de medição e um filtro hidrofóbico embutido. Mas esse método tem suas próprias contraindicações. Por exemplo, não pode ser usado em casos de lesão da bexiga, compressão por hematoma ou tumor. Nesse caso, recorre-se a uma sonda gástrica para medir a pressão, medindo a pressão intragástrica. Em casos extremos, quando é impossível utilizar outros métodos, a pressão intra-abdominal é medida por cateterização da veia cava inferior. O cateter é inserido através da veia femoral.
Diagnóstico diferencial
O diagnóstico diferencial baseia-se na necessidade de diferenciar os sinais da síndrome compartimental dos sinais de outras condições patológicas semelhantes. A dor pode ser um critério diagnóstico importante. Sua natureza também é avaliada por muitas características do curso da patologia. O desenvolvimento da síndrome compartimental é indicado por uma dor de caráter pulsante, que se localiza profundamente nas camadas internas do músculo ou órgão. Em uma lesão normal, a dor geralmente é superficial e a pulsação não é sentida. Além disso, o aumento da pressão é indicado pela dor durante o alongamento e a compressão passivos. Com movimentos ativos, a dor é significativamente reduzida e a condição é aliviada. Com a imobilização, a dor, ao contrário, diminui.
Síndrome de Zudek
É uma condição patológica que ocorre como resultado de compressão ou trauma. Frequentemente, é resultado de atendimento de emergência inadequado ou da ausência de atendimento qualificado para fraturas de membros. Nessa síndrome, desenvolve-se neurodistrofia, seguida de enfraquecimento e posterior morte da camada muscular.
Na maioria das vezes, a síndrome de Zudek é observada após fraturas (após a remoção do gesso). O osso pode não se fundir adequadamente, pressionando os tecidos circundantes. Os principais sintomas são o desenvolvimento de inchaço, dor, marmorização da pele e frio na área afetada. Às vezes, ao contrário, ocorre um aumento da temperatura local na área afetada. Frequentemente, há formigamento, queimação e coceira na área afetada.
No futuro, desenvolve-se necrose das fibras musculares e os tecidos musculares morrem. A condição pode resultar em paralisia. Também se desenvolve em um contexto de osteoporose, processos distróficos e necróticos. Primeiramente, a patogênese baseia-se em um distúrbio neurogênico, no qual há comprometimento da condução nervosa, diminuição da sensibilidade, reatividade e resposta ao estímulo.
Os métodos de diagnóstico incluem ultrassom, radiografia e medição da temperatura corporal com termovisor. O tratamento visa aliviar a dor, eliminar o inchaço e prevenir a necrose tecidual. Se houver algum sinal da Síndrome de Zudek, consulte um médico o mais rápido possível e realize o tratamento necessário. Caso contrário, o terceiro estágio é praticamente intratável e termina em morte.
Síndrome do acidente
É uma patologia que ocorre como resultado de um único impacto intenso no músculo de vários fatores traumáticos. Nesse caso, ocorre uma destruição acentuada do tecido muscular com a liberação de produtos de decomposição do tecido muscular (mioglobina, metabólitos celulares) no sangue. Tudo isso é acompanhado por intoxicação grave. O fenômeno é chamado de rabdomiólise. Nesse caso, ocorre intoxicação por produtos da decomposição do tecido muscular. Há uma insuficiência renal gradual com o desenvolvimento da insuficiência renal, pois a carga sobre os rins e todo o sistema urinário aumenta significativamente. Os sintomas de intoxicação aumentam, ocorre falência de múltiplos órgãos e morte.
A causa mais comum da Síndrome do Crash é um único impacto prejudicial de alta intensidade. Aproximadamente 50% dos casos ocorrem em áreas onde ocorrem hostilidades, conflitos localizados, bombardeios, ataques terroristas e explosões. Também é frequentemente observada em áreas de emergência e desastres (terremotos, tsunamis, inundações, incêndios em massa, desabamentos e sob edifícios destruídos). A patogênese pode ser baseada não apenas na violação da integridade do tecido muscular, mas também no bloqueio dos vasos sanguíneos, sua oclusão, compressão ou trombose, resultando em circulação sanguínea prejudicada e o tecido muscular não recebe a nutrição necessária. Desenvolvem-se intoxicação, distrofia e hipóxia com hipercapnia. Após a destruição do tecido, elementos estruturais são liberados no sangue, espalhando-se por todo o corpo, e o estado estrutural e funcional de todo o organismo é perturbado.
Síndrome de compressão prolongada
Como resultado da compressão prolongada do músculo, pode desenvolver-se uma síndrome, que recebeu o nome de síndrome de compressão prolongada. Como o próprio nome indica, a patogênese baseia-se numa violação do trofismo no tecido muscular, que se desenvolve como resultado da compressão prolongada das fibras musculares. Os processos de circulação sanguínea e inervação do músculo também são perturbados. A saída de metabólitos do corpo é perturbada, existindo um obstáculo à penetração de oxigênio e nutrientes no tecido muscular.
Como resultado, o conteúdo de dióxido de carbono aumenta no tecido muscular, produtos metabólicos se acumulam e a nutrição e o suprimento sanguíneo para o músculo são prejudicados. Os vasos também sofrem oclusão e alterações distróficas. Consequentemente, ocorrem primeiro alterações funcionais e, em seguida, estruturais no tecido muscular, até a desintegração dos elementos estruturais e a necrose do tecido. Restos de tecido muscular são excretados na corrente sanguínea e transportados por todo o corpo, o que leva a danos adicionais aos órgãos internos por substâncias tóxicas.
Os sintomas são dormência, vermelhidão da área afetada, dor e latejamento. Inicialmente, há aumento local da temperatura, inchaço e hiperemia. Em seguida, a pele começa a ficar azulada e surge coceira. A pele fica fria, o que indica uma grave violação dos processos metabólicos, uma diminuição do suprimento sanguíneo para o músculo. A sensibilidade e os processos tróficos são prejudicados e os sintomas de intoxicação aumentam. Junto com isso, também se desenvolvem patologias dos órgãos internos.
Vale ressaltar que a síndrome de compressão prolongada pode resultar em paralisia e incapacidade, exigindo atenção médica urgente. É necessário remover o inchaço o mais rápido possível, normalizar a nutrição e a circulação sanguínea nos tecidos e, em seguida, eliminar os sintomas de intoxicação.
Tratamento síndrome compartimental
O tratamento etiológico da síndrome compartimental é o mais eficaz. Isso implica que, em primeiro lugar, é necessário eliminar a causa que causa a compressão e o aumento da pressão na cavidade. É necessário restaurar a circulação sanguínea prejudicada o mais rápido possível e normalizar a condutividade do tecido muscular. Para isso, esfregue a área afetada com movimentos rápidos e leves. Primeiro, faça-os com movimentos superficiais leves, agitando. Movimentos profundos podem ser perigosos, pois podem levar à violação da integridade dos vasos danificados. Remova todas as bandagens, disseque o gesso, se necessário, e remova ou afrouxe o equipamento de tração esquelética. O membro é colocado na altura do coração para normalizar os processos metabólicos e a circulação sanguínea.
Após o restabelecimento da circulação sanguínea, são aplicados medicamentos que manterão o nível ideal de nutrição dos tecidos danificados. É importante garantir a circulação sanguínea normal, o que permitirá a remoção oportuna de subprodutos e metabólitos do corpo, além de manter um nível ideal de oxigênio e uma taxa de trofismo normal. Para isso, são utilizados anticoagulantes e antiespasmódicos, que contribuem para a eliminação da hipercoagulação e do espasmo vascular. Além disso, são prescritos medicamentos que melhoram as propriedades reológicas do sangue. Reosorbilato e pentoxifilina são os mais frequentemente prescritos. Para dor intensa, são utilizados anestésicos. Primeiramente, são prescritos analgésicos narcóticos. Geralmente, a necessidade desses medicamentos permanece nos primeiros 3 dias após a lesão. Gradualmente, à medida que a pressão diminui, a dor diminui. É possível mudar para analgésicos não narcóticos.
É obrigatório o uso de meios que visem aliviar o edema, visto que o edema continua a agravar a situação, interrompendo a circulação sanguínea. Com a ajuda de bicarbonato de sódio e outros meios, realiza-se uma terapia que visa eliminar a acidose.
Quase sempre o tratamento começa com métodos conservadores. E somente se forem ineficazes, recorre-se a métodos radicais.
Além disso, são utilizados medicamentos, métodos fisioterapêuticos, remédios populares, homeopatia e fitoterapia. Em casos raros, também são utilizadas terapias vitamínicas e hormonais.
Pode ser necessário tratamento com antibióticos e antivirais. Também é importante manter uma dieta adequada, praticar atividade física regularmente e seguir a rotina diária.
Medicamentos
Ao usar qualquer medicamento, precauções devem ser rigorosamente observadas. Isto é especialmente verdadeiro se a pressão arterial estiver alta. Como medida de precaução básica, deve-se considerar a necessidade de consultar um médico em todos os momentos e seguir suas recomendações. Também é importante, antes de iniciar o tratamento, eliminar a causa que causou a síndrome compartimental. Esta é uma regra básica, pois sem ela nenhum remédio será eficaz e há risco de complicações e efeitos colaterais. Os principais efeitos colaterais são piora da condição, aumento da dor, disseminação para outras áreas, desenvolvimento de inchaço, diminuição da sensibilidade e acidose. Os efeitos colaterais mais graves são distúrbio trófico, necrose tecidual e toxicose.
Remédios locais que visam aliviar a dor e a inflamação localmente funcionam muito bem. Por exemplo, a pomada de condroitina é usada quando há dor intensa, com risco de desenvolver processos infecciosos e inflamatórios. Use até 5 a 6 vezes ao dia, tudo depende da intensidade da síndrome compartimental e do grau de sua progressão. Vale ressaltar que o tratamento dura em média 10 a 15 dias. É usado em todas as fases do processo patológico, mas o maior efeito é alcançado no tratamento das fases iniciais, quando ainda não há distúrbios graves na circulação sanguínea e no trofismo.
Vários analgésicos são prescritos para aliviar a dor. Analgin é considerado o mais eficaz e seguro. É prescrito um comprimido de 2 a 3 vezes ao dia. O tratamento dura de 3 a 7 dias, dependendo da gravidade da patologia, da intensidade da dor e da síndrome do edema. É necessário ter cautela em pacientes com tendência a sangramento, pois Analgin afina fortemente o sangue. Não é combinado com anticoagulantes.
Spasmalgon é usado para aliviar espasmos, pinças musculares e dores. Tome 1 a 2 comprimidos (50 a 100 mg) 3 a 4 vezes ao dia. A duração do tratamento varia de 7 dias a um mês.
Em caso de edema local pronunciado, hiperemia tecidual ou circulação sanguínea local prejudicada, a menovazina é prescrita. Está disponível em gel, spray ou pomada. A apresentação do medicamento é escolhida pelo médico. Possui efeito analgésico e anti-inflamatório. Muitos especialistas optam pelo spray, pois o spray é aplicado na superfície do corpo, no local onde se observa a maior gravidade da síndrome compartimental. Após a aplicação, aguarde a absorção do spray e, em seguida, aplique calor seco na superfície. Este é o remédio mais conveniente que pode ser usado em diversas situações. É usado em casos de aumento da dor, bem como em crises graves, conforme necessário. Além disso, o spray não requer fricção nem preparação especial do corpo. O curso do tratamento pode variar de 5 a 60 dias.
Vitaminas
Ajuda a aliviar os sintomas de intoxicação, alivia a dor e tonifica os músculos. Para eliminar a síndrome compartimental, são necessárias pelo menos 60 mg por dia de várias vitaminas do complexo B: C - 1000 mg, A - 420 mg, E - 45 mg.
A vitamina C é especialmente importante porque alivia dores, espasmos, intoxicações, os efeitos da rabdomiólise e intoxicações graves. É especialmente necessária durante a fase de recuperação ou em estágios graves do desenvolvimento de patologias.
Tratamento de fisioterapia
Diversos métodos de tratamento fisioterapêutico são utilizados. Eles permitem melhorar o trofismo, normalizar os processos metabólicos, restaurar a sensibilidade e normalizar a circulação sanguínea. São especialmente eficazes em tratamentos complexos, bem como no período de recuperação. Os principais métodos de tratamento fisioterapêutico são o tratamento com ultrassom, microcorrentes, ondas de diferentes comprimentos e eletroforese.
Esses procedimentos funcionam bem se alternados com sessões de massagem e terapia manual. O principal objetivo desses procedimentos é controlar a dor, garantir o relaxamento completo das áreas tensas do corpo, tonificar as áreas atônicas e relaxadas, aumentar a capacidade dos músculos de responder a estímulos e as sensações táteis. É importante restaurar a sensibilidade dos proprioceptores.
Utiliza-se a eletroforese, na qual os medicamentos são injetados diretamente no tecido lesionado. A profundidade de sua penetração é regulada por microcorrentes. Crioprocedimentos e procedimentos com calor são indicados. Às vezes, eletroprocedimentos são utilizados. A eletromioestimulação é importante, com a qual as microcorrentes aumentam a atividade elétrica dos músculos esqueléticos e lisos, normalizando o potencial elétrico e a reatividade das fibras musculares.
A acupuntura, também conhecida como acupuntura, possui propriedades semelhantes. Melhora significativamente a microcirculação e normaliza os processos metabólicos nos tecidos. Nenhum procedimento será eficaz sem exercícios terapêuticos, ginástica ativa e passiva. Esses métodos permitem atingir o estado muscular desejado, proporcionar mobilidade, nutrição, normalizar os processos metabólicos nos tecidos circundantes, a circulação sanguínea e a inervação.
Outros tratamentos de fisioterapia também podem ser utilizados, dependendo da prescrição médica.
Tratamento popular
- Receita n.º 1.
Pomada caseira é usada para lubrificação e fricção na área onde a dor, o inchaço ou a sensibilidade diminuída são mais pronunciados. Muitas vezes, essa pomada é usada durante a massagem, em vez do óleo de massagem. O efeito principal é alcançado devido ao efeito aquecedor e estimulante.
Para preparar uma pomada, você precisa preparar a base com antecedência. Pode ser uma beluga comum, vendida em farmácias. Ela é enriquecida com a adição de ingredientes auxiliares: um pouco de alecrim e eucalipto. Mexa até que a pomada fique homogênea e uniforme. Em seguida, use-a para aplicação externa.
- Receita n.º 2.
Aplicação do bálsamo: em um frasco de 1 litro de álcool, despeje lentamente o pó de material vegetal moído: cistoseira-barbuda, fucus vesiculoso, erva-de-são-joão, casca de carvalho, erva-de-bicho-da-montanha, flores de lavanda. Despeje tudo isso em álcool e deixe por pelo menos 3 a 4 dias. Não use mais do que 50 gramas por dia.
- Receita n.º 3.
Compressas e loções são frequentemente aplicadas na área afetada. Nesse caso, utiliza-se a seguinte composição: 5 a 10 gramas de sementes de trigo sarraceno, plátano, cargazona comum, alfineteiro e urtiga, despeje um litro de água fervente e cubra com uma tampa.
Tratamento à base de ervas
Em todos os momentos, a síndrome compartimental foi efetivamente eliminada pelo tratamento com ervas. Portanto, a sálvia pode ajudar a aliviar dores e inflamações intensas. A decocção é a melhor maneira de usá-la. A proporção aproximada é de 1:100 com água fervente, onde 1 parte é planta e 100 partes são água.
Você pode eliminar o inchaço com uma decocção de camomila. As flores são usadas como matéria-prima medicinal. Prepare uma decocção na mesma concentração da sálvia. Tome de 2 a 3 colheres de sopa de flores por copo de água fervente. Você pode beber puro, adicionando mel (a gosto). Beba todo o volume em um dia.
Lavanda - efeito calmante, responsável por aliviar a irritação e a dor. Despeje uma colher de sopa de flores em um copo de água fervente. Use uma infusão, para o preparo das flores, folhas e raízes de lavanda, despeje álcool, deixe por 24 horas e beba uma colher de sopa três vezes ao dia. Beba a decocção um copo por dia. A decocção também pode ser usada para fazer loções, especialmente quando houver dor e inchaço.
Tratamento cirúrgico
Os métodos de tratamento cirúrgico são utilizados apenas se os métodos tradicionais não forem eficazes. O principal método de tratamento cirúrgico é a fasciotomia. O objetivo da operação é reduzir a pressão intracavitária.
Fasciotomia para síndrome compartimental
Quando se trata de fasciotomia como método de tratamento cirúrgico para síndrome compartimental, o primeiro aspecto a ser considerado é a anatomia normal. Por exemplo, normalmente o músculo é dividido pela fáscia em segmentos separados. Na síndrome compartimental, há um aumento da pressão no músculo. A fasciotomia visa dissecar as fáscias. Assim, a área de superfície é aumentada e, consequentemente, há uma diminuição da pressão. A operação é realizada sob anestesia geral.
Prevenção
A base da prevenção é a prevenção do aumento da pressão nos órgãos e músculos. Para isso, é necessário evitar traumas, danos aos ossos, estruturas musculares, processos inflamatórios, hipotermia e correntes de ar. Exercícios regulares, um estilo de vida ativo e o cumprimento das regras de higiene, trabalho e descanso são medidas importantes de prevenção. É necessário realizar exames médicos regulares e exames médicos. Se os sintomas forem detectados precocemente, medidas terapêuticas devem ser tomadas o mais rápido possível. Também é importante alimentar-se adequadamente e incluir na dieta a quantidade necessária de vitaminas e minerais.
Previsão
Se a causa da síndrome compartimental for identificada a tempo e o tratamento necessário for realizado, o prognóstico será favorável. Ao mesmo tempo, é fundamental seguir as recomendações médicas. Se o diagnóstico e o tratamento forem tardios, o prognóstico pode ser imprevisível. Na ausência de tratamento, a síndrome compartimental frequentemente resulta em incapacidade e até mesmo morte.

