Médico especialista do artigo
Novas publicações
Plasmocitoma
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
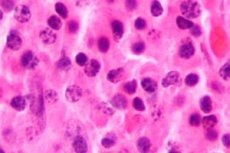
Uma doença como o plasmocitoma é de grande interesse no campo da pesquisa imunológica, pois é caracterizada pela produção de um grande número de imunoglobulinas com estrutura homogênea.
Plasmocitoma refere-se a tumores malignos compostos de células plasmáticas que crescem em tecidos moles ou dentro do esqueleto axial.
Causas plasmocitomas
Os médicos ainda não entenderam completamente o que faz com que os linfócitos B sofram mutação e se transformem em células de mieloma.
 [ 11 ]
[ 11 ]
Fatores de risco
Os principais fatores de risco para esta doença foram identificados:
- Homens mais velhos e de meia-idade – o plasmocitoma começa a se desenvolver quando a quantidade do hormônio masculino testosterona no corpo diminui.
- Pessoas com menos de 40 anos representam apenas 1% dos pacientes com esta doença, então pode-se argumentar que a doença afeta mais frequentemente pessoas após os 50 anos de idade.
- Hereditariedade – cerca de 15% dos pacientes com plasmocitoma cresceram em famílias onde parentes tinham casos de mutações de linfócitos B.
- Pessoas com sobrepeso – a obesidade causa uma diminuição no metabolismo, o que pode levar ao desenvolvimento desta doença.
- Exposição a substâncias radioativas.
Patogênese
O plasmocitoma pode ocorrer em qualquer parte do corpo. O plasmocitoma ósseo solitário surge de plasmócitos localizados na medula óssea, enquanto o plasmocitoma extramedular é considerado como tendo origem em plasmócitos localizados em membranas mucosas. Ambas as variantes da doença são grupos diferentes de neoplasias em termos de localização, progressão tumoral e sobrevida global. Alguns autores consideram o plasmocitoma ósseo solitário um linfoma de células marginais com extensa diferenciação plasmocitária.
Estudos citogenéticos revelam perdas recorrentes no cromossomo 13, braço cromossômico 1p e braço cromossômico 14Q, bem como regiões nos braços cromossômicos 19p, 9q e 1Q. A interleucina 6 (IL-6) continua sendo um importante fator de risco para a progressão de distúrbios das células plasmáticas.
Alguns hematologistas consideram um plasmocitoma ósseo solitário como um estágio intermediário na evolução da gamopatia monoclonal de etiologia desconhecida para o mieloma múltiplo.
Sintomas plasmocitomas
No plasmocitoma ou mieloma, os rins, as articulações e o sistema imunológico do paciente são os mais afetados. Os principais sintomas dependem do estágio da doença. Vale ressaltar que em 10% dos casos o paciente não apresenta sintomas incomuns, visto que a paraproteína não é produzida pelas células.
Com um pequeno número de células malignas, o plasmocitoma não se manifesta de forma alguma. Mas quando um nível crítico dessas células é atingido, ocorre a síntese de paraproteínas, com o desenvolvimento dos seguintes sintomas clínicos:
- Dores nas articulações – surgem sensações dolorosas nos ossos.
- Os tendões doem – proteínas patológicas são depositadas neles, o que interrompe as funções básicas dos órgãos e irrita seus receptores.
- Dor na região do coração
- Fraturas ósseas frequentes.
- Imunidade reduzida - as defesas do corpo são suprimidas porque a medula óssea produz poucos leucócitos.
- Uma grande quantidade de cálcio do tecido ósseo destruído entra no sangue.
- Função renal prejudicada.
- Anemia.
- Síndrome DIC com desenvolvimento de hipocoagulação.
Formulários
Existem três grupos distintos da doença definidos pelo International Myeloma Working Group: plasmocitoma solitário ósseo (SPB), plasmocitoma extraósseo ou extramedular (EP) e uma forma multifocal de mieloma múltiplo que é primário ou recidivado.
Para simplificar, os plasmocitomas solitários podem ser divididos em 2 grupos, dependendo da localização:
- Plasmocitoma do sistema esquelético.
- Plasmocitoma extramedular.
O mais comum deles é o plasmocitoma ósseo solitário. Representa cerca de 3 a 5% de todos os tumores malignos causados por células plasmáticas. Ocorre como lesões líticas no esqueleto axial. Os plasmocitomas extramedulares são mais frequentemente encontrados no trato respiratório superior (85%), mas podem estar localizados em qualquer tecido mole. Paraproteinemia é observada em cerca de metade dos casos.
Plasmocitoma solitário
Plasmocitoma solitário é um tumor constituído por células plasmáticas. Esta doença óssea é localizada, sendo esta a sua principal diferença em relação ao plasmocitoma múltiplo. Alguns pacientes desenvolvem inicialmente mieloma solitário, que pode então se transformar em múltiplo.
No plasmocitoma solitário, o osso é afetado em uma área. Durante os exames laboratoriais, o paciente é diagnosticado com disfunção renal e hipercalcemia.
Em alguns casos, a doença progride completamente despercebida, mesmo sem alterações nos principais indicadores clínicos. Nesse caso, o prognóstico para o paciente é mais favorável do que no mieloma múltiplo.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
Plasmocitoma extramedular
O plasmocitoma extramedular é uma doença grave na qual as células plasmáticas se transformam em tumores malignos com rápida disseminação por todo o corpo. Via de regra, esse tumor se desenvolve nos ossos, embora em alguns casos possa estar localizado em outros tecidos do corpo. Se o tumor afetar apenas as células plasmáticas, o diagnóstico é de plasmocitoma isolado. No caso de múltiplos plasmocitomas, pode-se falar em mieloma múltiplo.
Plasmocitoma espinhal
O plasmocitoma espinhal é caracterizado pelos seguintes sintomas:
- Dor intensa na coluna. A dor pode aumentar gradualmente, simultaneamente ao crescimento do tumor. Em alguns casos, a dor é localizada em um local, em outros, irradia para os braços ou pernas. Essa dor não desaparece após o uso de analgésicos de venda livre.
- A sensibilidade da pele das pernas ou braços do paciente muda. Frequentemente, há dormência completa, sensação de formigamento, hiper ou hipoestesia, aumento da temperatura corporal, calor ou, inversamente, sensação de frio.
- O paciente tem dificuldade para se movimentar. A marcha muda e podem surgir dificuldades para caminhar.
- Dificuldade para urinar e evacuar.
- Anemia, fadiga frequente, fraqueza por todo o corpo.
Plasmocitoma ósseo
Quando os linfócitos B amadurecem em pacientes com plasmocitoma ósseo, ocorre uma falha sob a influência de certos fatores – em vez de plasmócitos, forma-se uma célula de mieloma. Ela tem propriedades malignas. A célula mutada começa a se clonar, o que aumenta o número de células de mieloma. Quando essas células começam a se acumular, desenvolve-se o plasmocitoma ósseo.
A célula do mieloma se forma na medula óssea e começa a crescer a partir dela. No tecido ósseo, ela se divide ativamente. Assim que essas células penetram no tecido ósseo, elas começam a ativar os osteoclastos, que o destroem e criam cavidades dentro dos ossos.
A doença progride lentamente. Em alguns casos, pode levar até vinte anos entre a mutação do linfócito B e o diagnóstico.
Plasmocitoma pulmonar
O plasmocitoma pulmonar é uma doença relativamente rara. Afeta mais frequentemente homens entre 50 e 70 anos. Tipicamente, plasmócitos atípicos crescem em brônquios de grande calibre. Quando diagnosticado, podem ser observados nódulos homogêneos, arredondados, amarelo-acinzentados e bem definidos.
No plasmocitoma pulmonar, a medula óssea não é afetada. As metástases se espalham hematogenicamente. Às vezes, os linfonodos vizinhos são envolvidos no processo. Na maioria das vezes, a doença é assintomática, mas em casos raros, os seguintes sinais são possíveis:
- Tosse frequente com produção de expectoração.
- Sensações dolorosas na região do peito.
- Aumento da temperatura corporal para níveis subfebris.
Os exames de sangue não revelam alterações. O tratamento envolve cirurgia para remover os focos patológicos.
Diagnósticos plasmocitomas
O diagnóstico do plasmocitoma é realizado pelos seguintes métodos:
- É feita uma anamnese - o especialista pergunta ao paciente sobre a natureza da dor, quando ela surgiu, quais outros sintomas ele consegue identificar.
- O médico examina o paciente - nesta fase, os principais sinais do plasmocitoma podem ser identificados (o pulso acelera, a pele fica pálida, há múltiplos hematomas, selos tumorais nos músculos e ossos).
- Realização de um exame de sangue geral - no caso de doença de mieloma os indicadores serão os seguintes:
- ESR – não inferior a 60 mm por hora.
- Diminuição do número de eritrócitos, reticulócitos, leucócitos, plaquetas, monócitos e neutrófilos no soro sanguíneo.
- Diminuição do nível de hemoglobina (menos de 100 g/l).
- Algumas células plasmáticas podem ser detectadas.
- Realização de exame bioquímico de sangue - no caso de plasmocitoma serão detectados:
- Aumento dos níveis totais de proteína (hiperproteinemia).
- Diminuição da albumina (hipoalbuminemia).
- Aumento do ácido úrico.
- Aumento dos níveis de cálcio no sangue (hipercalcemia).
- Aumento de creatinina e ureia.
- Realização de um mielograma - o processo examina a estrutura das células da medula óssea. Uma punção é feita no esterno com um instrumento especial, de onde é extraída uma pequena quantidade de medula óssea. No caso de mieloma, os indicadores serão os seguintes:
- Alta contagem de células plasmáticas.
- Uma grande quantidade de citoplasma foi encontrada nas células.
- A hematopoiese normal é suprimida.
- Existem células atípicas imaturas.
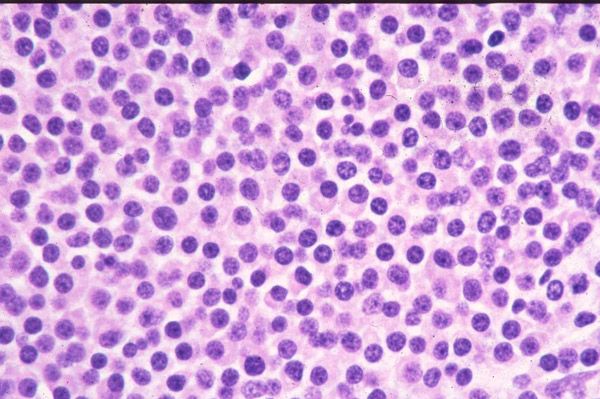
- Marcadores laboratoriais de plasmocitoma: o sangue é coletado de uma veia no início da manhã. Às vezes, a urina pode ser usada. No caso de plasmocitoma, paraproteínas serão encontradas no sangue.
- Realização de uma análise geral de urina – determinação das características físicas e químicas da urina do paciente.
- Realização de exame radiográfico dos ossos – com a ajuda deste método é possível detectar os locais de seus danos, bem como fazer um diagnóstico final.
- Realização de tomografia computadorizada espiral - é feita uma série de imagens de raios X, graças às quais é possível ver: onde exatamente os ossos ou a coluna foram destruídos e onde ocorreu a deformação, em quais tecidos moles os tumores estão presentes.
Critérios diagnósticos para plasmocitoma solitário ósseo
Os critérios para definir um plasmocitoma ósseo solitário variam. Alguns hematologistas incluem pacientes com mais de uma lesão e níveis elevados de proteína no mieloma e excluem pacientes cuja doença progrediu por 2 anos ou que apresentaram proteína anormal após radioterapia. Com base em ressonância magnética (RM), citometria de fluxo e reação em cadeia da polimerase (PCR), os seguintes critérios diagnósticos são atualmente utilizados:
- Destruição de tecido ósseo em um local sob a influência de clones de células plasmáticas.
- A infiltração da medula óssea com células plasmáticas não é maior que 5% do número total de células nucleadas.
- Ausência de lesões osteolíticas de ossos ou outros tecidos.
- Sem anemia, hipercalcemia ou insuficiência renal.
- Baixas concentrações séricas ou urinárias de proteína monoclonal
 [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ]
Critérios diagnósticos para plasmocitoma extramedular
- Detecção de células plasmáticas monoclonais por biópsia de tecido.
- A infiltração da medula óssea com células plasmáticas não é maior que 5% do número total de células nucleadas.
- Ausência de lesões osteolíticas de ossos ou outros tecidos.
- Sem hipercalcemia ou insuficiência renal.
- Baixa concentração de proteína M sérica, se presente.
Diagnóstico diferencial
As formas esqueléticas da doença frequentemente evoluem para mieloma múltiplo em 2 a 4 anos. Devido às suas semelhanças celulares, os plasmocitomas devem ser diferenciados do mieloma múltiplo. Plasmocitomas SPB e extramedulares são caracterizados pela presença de apenas uma localização da lesão (óssea ou de tecido mole), estrutura normal da medula óssea (<5% de plasmócitos) e ausência ou níveis baixos de paraproteínas.
Quem contactar?
Tratamento plasmocitomas
A doença do plasmocitoma ou mieloma é tratada por meio de vários métodos:
- Cirurgia de transplante de células-tronco ou de medula óssea.
- Realizando quimioterapia.
- Realização de radioterapia.
- Uma operação para remover um osso que foi danificado.
A quimioterapia é usada para plasmocitomas múltiplos. Via de regra, o tratamento é realizado com apenas um medicamento (monoquimioterapia). Mas, em alguns casos, pode ser necessário um complexo de vários medicamentos.
A quimioterapia é um método bastante eficaz de tratamento do mieloma múltiplo. 40% dos pacientes alcançam remissão completa e 50%, remissão parcial. Infelizmente, muitos pacientes apresentam recidiva da doença ao longo do tempo.
Para eliminar os principais sintomas do plasmocitoma, são prescritos vários analgésicos, bem como procedimentos:
- Magnetoturbotron – o tratamento é realizado utilizando um campo magnético de baixa frequência.
- Eletrosono – tratamento realizado através de correntes pulsadas de baixa frequência.
No mieloma, também é necessário tratar doenças concomitantes: insuficiência renal e distúrbios do metabolismo do cálcio.
Tratamento do plasmocitoma solitário do osso
A maioria dos oncologistas utiliza aproximadamente 40 Gy para lesões na coluna e 45 Gy para outras lesões ósseas. Para lesões maiores que 5 cm, 50 Gy deve ser considerado.
Conforme relatado no estudo de Liebross et al., não há relação entre a dose de radiação e o desaparecimento da proteína monoclonal.
A cirurgia é contraindicada na ausência de instabilidade estrutural ou déficits neurológicos. A quimioterapia pode ser considerada o tratamento preferencial para pacientes que não respondem à radioterapia.
Tratamento do plasmocitoma extramedular
O tratamento do plasmocitoma extramedular é baseado na radiossensibilidade do tumor.
A terapia combinada (cirurgia e radioterapia) é o tratamento aceito, dependendo da ressecabilidade da lesão. A terapia combinada pode proporcionar os melhores resultados.
A dose ideal de radiação para lesões locais é de 40-50 Gy (dependendo do tamanho do tumor) e é administrada ao longo de 4-6 semanas.
Devido à alta taxa de danos aos gânglios linfáticos, essas áreas também devem ser incluídas no campo de radiação.
A quimioterapia pode ser considerada para pacientes com doença refratária ou plasmocitoma recorrente.
Previsão
A recuperação completa do plasmocitoma é quase impossível. Somente com tumores isolados e tratamento oportuno podemos falar em recuperação completa. Os seguintes métodos são utilizados: remoção do osso danificado; transplante de tecido ósseo; transplante de células-tronco.
Se o paciente seguir certas condições, pode ocorrer uma remissão bastante longa:
- Nenhuma doença concomitante grave foi diagnosticada com mieloma.
- O paciente apresenta alta sensibilidade a medicamentos citostáticos.
- Não foram observados efeitos colaterais graves durante o tratamento.
Com o tratamento adequado de quimioterapia e esteroides, a remissão pode durar de dois a quatro anos. Em casos raros, os pacientes podem viver dez anos após o diagnóstico e o tratamento.
Em média, com quimioterapia, 90% dos pacientes sobrevivem por mais de dois anos. Sem tratamento, a expectativa de vida não ultrapassará dois anos.
 [ 40 ]
[ 40 ]

