Médico especialista do artigo
Novas publicações
Pés de elefante
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
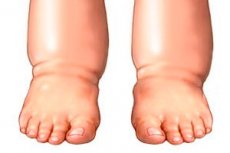
A elefantíase é uma doença rara causada pela interrupção do fluxo linfático. Vamos considerar as características desta patologia, tipos, estágios, métodos de diagnóstico e tratamento.
De acordo com a classificação internacional de doenças CID-10, a elefantíase das pernas se enquadra na categoria IX Doenças do aparelho circulatório (I00-I99):
I95-I99 Outras doenças do aparelho circulatório e as não especificadas.
- I97 Distúrbios pós-procedimento do sistema circulatório, não classificados em outra parte.
- I97.2 Síndrome do linfedema pós-mastectomia (elefantíase, obliteração dos vasos linfáticos, mastectomia).
A elefantíase dos membros inferiores ocorre devido à estagnação da linfa. O fluido linfático desempenha funções importantes no corpo. Ele limpa tecidos e células de toxinas acumuladas e normaliza o equilíbrio hídrico. O líquido incolor fornece sangue a todos os órgãos e sistemas e participa da formação da imunidade.
Com o edema persistente, os produtos metabólicos não são removidos dos tecidos, os compostos proteicos se desintegram e provocam a formação de fibrina. Isso leva ao aparecimento de tecido conjuntivo grosso entre os músculos. Os membros aumentam de tamanho, adquirindo uma forma cilíndrica, que externamente se assemelha às pernas de um elefante. A pele dos tecidos afetados ulcera, fica coberta de rachaduras, erupções cutâneas e verrugas.
A doença pode ocorrer devido à fraqueza congênita do sistema linfático, lesões, infecções parasitárias e bacterianas. Em 70% dos casos, a doença aparece apenas em uma perna; casos de linfedema bilateral são extremamente raros. Mas o problema não está apenas na deformação dos membros. A patologia afeta órgãos e sistemas internos, interrompendo o funcionamento de todo o corpo. Em casos particularmente graves, a elefantíase afeta não apenas as pernas, mas também os braços, o rosto, as glândulas mamárias e os genitais.
Epidemiologia
Mais de 300 milhões de pessoas – 13% da população mundial – enfrentam o problema do edema linfático. Todas elas pertencem ao grupo de alto risco para elefantíase. Ao mesmo tempo, estatísticas médicas indicam que a infecção por filária, por si só, causa a doença em 100 milhões de pessoas nos trópicos.
Em países europeus e em continentes de clima temperado, a doença tem baixa prevalência. Nesses países, a elefantíase ocorre devido a uma série de outros fatores, tanto congênitos quanto adquiridos.
Segundo as estatísticas, o linfedema afeta mais frequentemente as extremidades inferiores – cerca de 95% dos casos da doença. Menos frequentemente, é diagnosticado inchaço persistente nas mãos, glândulas mamárias, rosto e genitais. Em 70% dos casos, o problema é unilateral.
Causas elefantíase
A elefantíase está associada a alterações patológicas no sistema linfático. O acúmulo de líquido ocorre devido ao bloqueio ou estreitamento dos ductos linfáticos. As causas da elefantíase nas pernas dependem do tipo de doença.
A elefantíase secundária, ou seja, adquirida, está diretamente relacionada a um distúrbio do sistema linfático de diversas etiologias e pode ocorrer em qualquer idade.
- Lesões tumorais e remoção de linfonodos, quimioterapia. O linfonodo afetado libera linfa com certas condições. O fluido se acumula nos vasos, distende-os e até penetra nos tecidos. A estagnação prolongada provoca edema grave e proliferação de tecido conjuntivo.
- Erisipela e flegmão são causados por infecção estreptocócica. Os microrganismos se multiplicam nos capilares linfáticos e as toxinas que eles secretam provocam reações alérgicas. O sistema imunológico combate o problema provocando o aumento da divisão celular e o aumento do tecido.
- Danos aos vasos linfáticos ocorrem com congelamento, ferimentos extensos e queimaduras. Uma grande quantidade de linfa fica estagnada nos tecidos, o que causa inchaço persistente.
- Varizes e síndrome pós-tromboflebite. Danos às veias profundas prejudicam o funcionamento e a nutrição dos tecidos moles. Gradualmente, as alterações afetam os vasos linfáticos, interrompendo sua permeabilidade, o que leva à estagnação da linfa. Microrganismos patogênicos se multiplicam nas células alteradas, causando intoxicação do corpo. Isso leva à proliferação de tecidos e erupções cutâneas.
- Infestações parasitárias por picadas de insetos são outra causa de elefantíase. Mosquitos e mariposas podem infectar uma pessoa com filárias, vermes que parasitam os vasos linfáticos. Os helmintos se entrelaçam em bolas, obstruindo e dilatando o lúmen dos vasos. A reação tóxico-alérgica do corpo é acompanhada por edema e proliferação de tecidos conjuntivos.
A linfostase primária (congênita) pode estar associada às seguintes causas:
- Aumento da produção de linfa.
- Síndrome de Nonne-Milroy-Meige (distúrbio trófico tecidual).
- Síndrome de Shershevsky-Turner (patologia cromossômica).
- Anomalias no desenvolvimento dos vasos linfáticos (aplasia, displasia, hipoplasia, hiperplasia).
- Lesões do sistema nervoso central.
- Distúrbios endócrinos.
- Insuficiência valvar.
Em 3 a 5% dos casos, é difícil estabelecer as causas primárias, por isso essa forma da doença é chamada de idiopática. A patologia congênita frequentemente leva a danos em ambos os membros.
Fatores de risco
A elefantíase se desenvolve devido a muitas razões associadas a fatores congênitos e adquiridos.
A ocorrência da doença pode ser influenciada por fatores de risco como:
- Patologias oncológicas com lesão dos vasos linfáticos.
- Quimioterapia ou radiação.
- Doenças venéreas.
- Distúrbios circulatórios.
- Doenças do sistema hematopoiético.
- Varizes.
- Intervenções cirúrgicas com remoção de linfonodos.
- Lúpus eritematoso sistêmico.
- Patologias autoimunes.
- Infestações parasitárias.
- Congelamento severo.
- Lesões nos tecidos moles das extremidades inferiores.
- Sobrepeso, obesidade.
- Eczema crônico.
As doenças acima mencionadas são perigosas não apenas pelo alto risco de desenvolver elefantíase, mas também pela interrupção significativa do funcionamento normal do corpo.
Patogênese
O sistema linfático está envolvido em processos metabólicos e na limpeza de células de toxinas. É composto por vasos, nódulos, troncos e capilares. A livre passagem de fluidos pelo leito vascular garante o fluxo normal da linfa.
O mecanismo de desenvolvimento da elefantíase está associado à insuficiência das funções do sistema linfático e à interrupção do fluxo de fluidos. Normalmente, os tecidos das extremidades inferiores sintetizam cerca de 2 litros de linfa por dia, mas com bloqueios vasculares, ocorre congestão, que se manifesta como edema persistente.
A patogênese da elefantíase é baseada no desenvolvimento sequencial das seguintes alterações patológicas:
- Violação da drenagem linfática.
- Retenção de líquidos nos tecidos.
- Edema linfático devido à impregnação do tecido com proteínas.
- Reestruturação patológica do sistema linfático.
- Processos fibrosos que afetam a derme, o tecido subcutâneo e a fáscia.
A interrupção do fluxo de fluidos leva ao aumento da pressão intralinfática e à diminuição da reabsorção (absorção). Fluidos e proteínas se acumulam nos tecidos. Compostos proteicos se desintegram e se transformam em fibras de fibrina. Os fibroblastos penetram nos tecidos alterados e formam fibras de colágeno. Nesse contexto, ocorrem graves rupturas nas células do tecido conjuntivo.
As alterações fibrosas da elefantíase afetam a pele, a camada de gordura subcutânea, os músculos, a fáscia e as paredes dos vasos arteriais, venosos e linfáticos. O edema crescente piora a hemodinâmica e a linfodinâmica. Produtos metabólicos se acumulam nos tecidos e ocorre hipóxia. Isso leva ao enfraquecimento das propriedades protetoras do sistema imunológico. Surge um edema pastoso e mole. Quando se intensifica, a derme torna-se facilmente lesionada. Nesse contexto, desenvolvem-se patologias dos tecidos moles e distúrbios tróficos. A rápida progressão da linfostase leva à deformação do membro lesionado.
Sintomas elefantíase
Os sinais da elefantíase dependem inteiramente das causas, do tipo e do estágio do processo patológico. Os sintomas da elefantíase nas pernas surgem à medida que a doença progride. Vejamos os principais:
- O edema geralmente aparece em apenas um membro. Lesões unilaterais são típicas da forma adquirida da doença. Em patologias congênitas, a linfostase de ambas as pernas é possível simultaneamente.
- À medida que o inchaço aumenta, surge uma sensação de distensão no membro. O desconforto é acompanhado por aumento da fadiga e deterioração do bem-estar geral.
- O inchaço aparece no pé ou na mão, ou seja, abaixo da área afetada dos vasos linfáticos. Ele se move gradualmente para o tornozelo e depois para a coxa. O inchaço é suave, então, ao pressionar o tecido, surgem covinhas.
- A interrupção da drenagem linfática leva à proliferação de microrganismos patogênicos no sistema linfático e ao espessamento da pele. Os linfonodos que filtram a linfa na área afetada aumentam de tamanho e ficam inflamados.
- O fluido no espaço intermuscular e a gordura subcutânea são gradualmente substituídos por tecido conjuntivo. Por causa disso, a perna fica dura ao toque, ou seja, o inchaço endurece. A pele fica quase impossível de se dobrar e, quando pressionada, não há marcas.
- A progressão persistente do edema leva à deformação do membro. Todas as protuberâncias do tornozelo são suavizadas e a perna adquire uma forma cilíndrica. O membro aumenta de volume várias vezes.
- A circulação sanguínea prejudicada leva à atrofia das glândulas sebáceas e sudoríparas (sua secreção protege a derme de bactérias e vírus). Devido à ruptura da camada protetora, surgem na pele diversas erupções cutâneas, papilomas, verrugas, abscessos, lesões ulcerativas e rachaduras. A presença de flora bacteriana é perigosa devido ao desenvolvimento de reações alérgicas.
- O excesso de fluido linfático começa a ser excretado pela pele. Fístulas se formam nos tecidos, por onde flui um fluido amarelado. Na maioria das vezes, as perfurações estão localizadas em locais com pele fina, ou seja, nas dobras interdigitais.
- Devido à circulação sanguínea prejudicada, os tecidos começam a produzir muita melanina. Manchas marrons aparecem nas extremidades. O aumento da divisão celular leva ao crescimento de protuberâncias disformes e outros crescimentos, separados por dobras transversais.
O complexo de sintomas descrito acima pode ser acompanhado por distúrbios em outros sistemas orgânicos, piorando significativamente o bem-estar.
Pernas inchadas na elefantíase
Linfedema é uma condição patológica com inchaço progressivo dos tecidos moles da área afetada. O inchaço das pernas na elefantíase se desenvolve como resultado de uma interrupção no fluxo da linfa através dos vasos linfáticos. Essa patologia pode estar associada a fatores congênitos e adquiridos.
Existem vários tipos de edema linfático, vamos analisá-los:
- Mecânicos – aparecem após trauma tecidual.
- Caquético - associado a patologias cardiovasculares e esgotamento do organismo.
- Congestiva – aumento da pressão capilar, permeabilidade vascular acentuada e diminuição dos níveis de albumina.
- Patologias neuropáticas – endócrinas, alcoolismo.
- Hidrêmica - acúmulo de linfa causado por doenças renais.
Na elefantíase leve, o inchaço desaparece após repouso adequado e uso de malhas compressivas. Na gravidade moderada, observa-se inchaço persistente e persistente, com crescimento de tecido conjuntivo. A pele fica tensa e densa. O paciente queixa-se de sensações dolorosas e distensão das pernas, e o bem-estar geral piora. Cãibras e parestesia temporárias são possíveis.
O edema grave, ou seja, o último estágio da elefantíase, leva a danos irreversíveis ao fluxo linfático e a alterações fibrocísticas nos tecidos. O membro fica gravemente deformado e não consegue funcionar normalmente. Consequentemente, desenvolvem-se contraturas, osteoartrose deformante, eczema, erisipela e úlceras tróficas. Outro perigo do edema persistente é o aumento do risco de linfossarcoma.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ]
Primeiros sinais
Uma característica do linfedema é que, a princípio, seus sintomas são tão vagos que o paciente não lhes dá muita importância. À noite, surge um leve inchaço nos pés e tornozelos, frequentemente atribuído à fadiga diurna. O inchaço é especialmente perceptível em climas quentes, após esforço físico prolongado e durante o ciclo menstrual. Ao mesmo tempo, a articulação mantém a mobilidade normal e não há dor na perna.
Os primeiros sinais da elefantíase:
- Inchaço periódico de um ou ambos os membros.
- O inchaço é especialmente perceptível no final do dia, mas desaparece completamente após uma noite de descanso.
- O inchaço aumenta com o posicionamento vertical dos membros, após maior esforço físico e com mobilidade limitada.
- No estágio inicial, não ocorre crescimento irreversível do tecido e outras alterações patológicas.
Além disso, os sintomas da doença descritos acima podem persistir por muitos anos, acompanhados de deterioração do bem-estar geral e fraqueza.
Estágios
O complexo de sintomas da elefantíase das extremidades inferiores tem os seguintes estágios:
- Inicialmente, surgem pequenos inchaços. Eles estão associados ao crescimento de tecido fibroso e à interrupção do metabolismo tecidual. O inchaço começa no pé e se espalha gradualmente do joelho até a coxa.
- Inchaço assimétrico das extremidades.
- Inchaço suave (após pressionar a pele, permanece uma depressão).
- Os tecidos parecem muito claros, são facilmente deslocados, mas são difíceis de juntar em dobras.
- Aparecem erupções cutâneas e coceira na pele.
A duração do primeiro estágio é de cerca de 6 a 8 meses.
- Os sintomas se tornam mais pronunciados. A área inchada engrossa e aumenta de tamanho gradualmente.
- Vasos linfáticos dilatados podem ser sentidos.
- O inchaço afeta não apenas os pés, mas também as canelas e as coxas.
- O movimento das articulações é limitado.
- Não há dor, mas há um leve desconforto.
- A pele do membro afetado fica muito esticada e imóvel.
- Os tecidos são muito sensíveis, até mesmo uma leve pressão causa desconforto.
- A perna afetada aumenta significativamente de tamanho.
O segundo estágio começa de 2 a 7 anos após o início do linfedema.
- Este estágio é considerado o mais grave e incurável. A pele fica muito áspera e surgem diversas neoplasias (verrugas, papilomas, bolhas, úlceras). Os membros afetados ficam deformados e formam-se dobras, dificultando os movimentos.
- Espessamento do estrato córneo da epiderme.
- Diversas neoplasias e fissuras nos tecidos.
- Ruptura dos vasos linfáticos, vazamento de linfa através de fístulas.
- Os gânglios linfáticos estão aumentados, inflamados e muito doloridos.
- A perna tem formato cilíndrico e é 2 a 3 vezes maior que uma perna saudável.
- Envenenamento do sangue.
- Atrofia do tecido muscular e morte celular.
O terceiro estágio se desenvolve de 7 a 15 anos após o aparecimento dos primeiros sinais da doença.
Se a elefantíase das pernas for detectada precocemente, o tratamento medicamentoso em combinação com a fisioterapia permite restaurar a condição do paciente. O último estágio não pode ser corrigido. Nesse caso, o tratamento visa aliviar a condição dolorosa do paciente.
Formulários
A elefantíase das pernas ocorre devido a diversos fatores. Os tipos da doença dependem de sua etiologia, portanto, distinguem-se as seguintes formas de linfostase:
- Primária (idiopática) – associada a distúrbios funcionais congênitos do sistema linfático. A patologia ocorre quando:
- Hipoplasia de linfonodos e vasos.
- Hiperplasia dos ductos linfáticos.
- Insuficiência valvar.
- Linfangiectasia.
Os primeiros sinais aparecem na infância, mas pioram à medida que as pessoas envelhecem.
- Secundária – associada a lesões traumáticas nos membros, distúrbios no sistema linfático e outros processos patológicos no corpo. Pode ser de origem inflamatória e não inflamatória.
A elefantíase das pernas tem vários tipos, com base na deformação dos membros:
- Grau I – inchaço e leve deformação do pé.
- Estágio II – o processo patológico se espalha para o pé e a perna.
- Estágio III – ocorre inchaço persistente no pé, na perna e na coxa.
- Grau IV – danos no pé, perna, coxa em combinação com distúrbios tróficos (rachaduras, papilomatose, linforreia).
A doença também é dividida por critérios etários. A linfostase juvenil se distingue entre 15 e 30 anos de idade e tardia - após 30 anos. De acordo com o curso clínico, pode-se distinguir entre estável, lenta e rápida. De acordo com a duração: aguda, latente, transitória e crônica.
Complicações e consequências
O sistema linfático humano é composto por linfonodos e vasos. Os vasos linfáticos correm paralelos aos vasos sanguíneos e drenam para os linfonodos, filtrando vírus, células mortas, bactérias e outros patógenos. No linfedema, o fluido não se move pelos vasos, mas se acumula nos tecidos, causando inchaço persistente.
- As consequências e complicações da elefantíase no primeiro estágio estão associadas a infecções cutâneas secundárias. Nesse contexto, a trombose venosa profunda se desenvolve com muita frequência.
- No segundo estágio, devido ao crescimento do tecido conjuntivo, o inchaço endurece, os tecidos ficam muito esticados e surgem sensações dolorosas. Se o tratamento não for iniciado neste estágio, a elefantíase progredirá, piorando a qualidade de vida do paciente.
- O membro afetado fica gravemente deformado, comprometendo sua função. Além dos problemas de mobilidade, também são observados defeitos estéticos. Devido ao comprometimento do suprimento sanguíneo, formam-se áreas avermelhadas na área do edema, que gradualmente se transformam em úlceras tróficas.
Pacientes com elefantíase crônica com duração superior a 10 anos correm o risco de desenvolver linfangiossarcoma (câncer dos vasos linfáticos). O prognóstico para essa complicação é muito ruim, pois mesmo com a amputação do membro afetado, o risco de morte é bastante alto. Processos infecciosos desencadeiam outra complicação: a sepse, ou seja, a infecção do sangue.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
Diagnósticos elefantíase
Os testes diagnósticos para elefantíase dependem em grande parte das causas da doença. Se a elefantíase for causada por erisipela, um especialista em doenças infecciosas é responsável pelo diagnóstico e tratamento. Se a infecção for por filária, você deve consultar um parasitologista. Todos os outros casos são tratados por um cirurgião.
O diagnóstico começa com a coleta da anamnese e questionamento do paciente:
- Quando o inchaço começou a aparecer.
- Os tecidos se recuperam após repouso prolongado?
- O inchaço desaparece se o membro estiver em posição elevada?
- Existem doenças venosas ou erisipela?
- Visitas recentes a países tropicais (risco de infecção por filaria).
- O inchaço causa dor nas articulações ou perda de mobilidade?
- Presença de doenças cardiovasculares, renais ou hepáticas.
A próxima etapa envolve o diagnóstico laboratorial: análises clínicas e bioquímicas de sangue e urina. Os exames instrumentais incluem ultrassonografia das veias dos membros inferiores, órgãos abdominais e pelve.
Também são realizados exames de ressonância magnética, duplex scan dos vasos das extremidades e radiografias. O diagnóstico diferencial com doenças com sintomas semelhantes é obrigatório.
 [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ]
[ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ]
Testes
O diagnóstico laboratorial da linfostase dos membros inferiores começa com um exame de sangue geral. O estudo é realizado para contar todos os tipos de células sanguíneas e suas características. A análise visa determinar o nível de eosinófilos, albumina e o grau de coagulação sanguínea. Com base nos resultados obtidos, o médico pode tirar conclusões sobre a presença de processos inflamatórios no corpo.
Testes sorológicos de soro sanguíneo também são indicados. Este teste é prescrito se houver suspeita de elefantíase causada por infecção por filária. Nesse caso, anticorpos específicos contra parasitas podem ser detectados. Os testes são realizados em todas as fases do tratamento para monitorar a condição do paciente e a eficácia da terapia prescrita.
Diagnóstico instrumental
Para confirmar o linfedema dos membros inferiores e determinar seu tipo e estágio, o paciente recebe uma série de exames instrumentais. O diagnóstico consiste em:
- Raio-X (angiografia) – realizado para visualizar alterações nos tecidos moles. A imagem pode mostrar sinais de osteoporose, espessamento ósseo (o último estágio da doença), camadas na superfície óssea e depósitos de potássio em invasões parasitárias.
- Exame ultrassonográfico – revela áreas de estreitamento e bloqueio nos vasos linfáticos, presença de coágulos sanguíneos e danos às válvulas dos grandes vasos. Além disso, podem ser identificadas áreas dilatadas e varicosas com fluxo prejudicado do fluido linfático.
- A ressonância magnética é uma visualização camada por camada de uma seção do membro afetado. A elefantíase é caracterizada pela presença dos seguintes sintomas:
- Estreitamento ou bloqueio dos vasos sanguíneos/linfáticos.
- Varizes dos capilares linfáticos e sua ruptura.
- Forte proliferação de fibras de tecido conjuntivo grosseiro.
- Bolas de filárias no lúmen dos vasos sanguíneos e depósitos de cálcio devido à sua morte.
- Densidade reduzida de gordura subcutânea (estágios iniciais).
- Invasão de tecidos por fibras fibrosas (últimos estágios).
- A ultrassonografia Doppler das extremidades revela aumento dos gânglios linfáticos e seu inchaço, presença de tromboflebite e varizes.
- Termografia - exame do membro afetado realizado com radiação infravermelha. A presença de linfostase é indicada por uma diminuição de 1,5 grau na temperatura da área afetada em comparação com os tecidos saudáveis e distúrbios circulatórios. Também pode ocorrer aumento local da temperatura nos focos de inflamação.
- Linfocintilografia – um medicamento especial é injetado nos vasos linfáticos, o que confirma as alterações patológicas. A doença é caracterizada por uma redução na velocidade de distribuição do medicamento e sua lenta absorção nos tecidos.
- Teste de bolha de McClure-Aldrich: uma solução salina é injetada em tecidos doentes e saudáveis para formar uma pequena bolha na pele. Na elefantíase, o defeito desaparece em 5 a 10 minutos, pois os tecidos afetados têm maior capacidade de absorver líquidos. Em uma perna saudável, o medicamento é absorvido em até uma hora.
Com base nos resultados do diagnóstico instrumental, o médico elabora um plano de tratamento ou prescreve exames complementares.
Diagnóstico diferencial
Apesar de o principal sintoma da elefantíase das pernas ser o aumento do volume dos membros afetados, o diagnóstico diferencial da doença pode ser significativamente complicado, devido à existência de muitas outras patologias com evolução semelhante.
A elefantíase é diferenciada da forma linfática das fístulas arteriovenosas. Esta patologia é caracterizada por alongamento e espessamento do membro, temperatura elevada e manchas na pele, além de aumento da oxigenação do sangue venoso.
Na hemangiomatose disseminada, os membros apresentam múltiplos inchaços de consistência macia e elástica. Os inchaços são dolorosos à palpação e causam desconforto durante o esforço físico. A pele é muito fina e pigmentada, e sua temperatura é elevada.
O linfedema é necessariamente comparado com as seguintes doenças:
- Forma de síndrome pós-tromboflebítica com edema e dor.
- Síndrome de Parkes-Weber-Rubashov.
- Síndrome de Klippel-Trenaunay.
- Hemangioma.
- Obesidade.
- Lesões tumorais das extremidades.
- Lesões metastáticas e traumáticas do trato linfático.
- Edema histérico.
- Neurofibromatose.
- Doenças do sistema cardiovascular e dos rins.
- Eritromelalgia.
Na obesidade, a lipomatose difusa das pernas é caracterizada pelo aparecimento de edema simétrico de consistência macia. A pele não se altera e facilmente se dobra. Os dedos e o pé têm tamanho normal, mas há dor ao pressionar o edema. O mecanismo de desenvolvimento da obesidade está associado a distúrbios do sistema nervoso central e das glândulas endócrinas.
A doença pós-trombótica é caracterizada por um inchaço suave e doloroso, que produz uma depressão quando pressionado. Os tecidos ficam cianóticos e uma rede de veias subcutâneas dilatadas é visível. Dor aguda ocorre à palpação dos músculos da panturrilha.
A elefantíase das pernas é diferenciada do mixedema. Este distúrbio é um edema específico com deposição de substância mucinosa nos tecidos devido a danos na glândula tireoide. Depósitos de proteína alteram a estrutura e a elasticidade da pele. Na tireotoxicose, o processo patológico ocorre localmente, afetando a região pré-tibial.
Tratamento elefantíase
Restaurar o fluxo linfático normal é o principal objetivo do tratamento da linfostase. Isso pode ser alcançado por meio de uma abordagem abrangente que visa:
- Fortalecimento das propriedades protetoras do sistema imunológico.
- Fortalecimento das paredes vasculares.
- Aceleração de processos biológicos e metabólicos.
Prevenção
Existe um conjunto de medidas preventivas para prevenir a linfostase dos membros inferiores. Atenção especial deve ser dada às pessoas em risco de desenvolver a doença: pacientes com ferimentos extensos, queimaduras e congelamento nas pernas, pessoas que tiveram linfonodos removidos, erisipela ou tromboflebite. Pessoas com obesidade, queimaduras solares graves e infecções fúngicas da pele.
Recomendações preventivas:
- Um exame abrangente do corpo para identificar fatores patológicos que causam edema persistente.
- Mantenha a higiene pessoal. É necessário lavar bem as extremidades inferiores duas vezes ao dia, limpá-las bem e usar meias, meias-calças ou collants de materiais naturais.
- Trate qualquer dano ao tecido com antissépticos, por exemplo, solução verde brilhante.
- Atividade física regular – ginástica, natação.
- Abandonar maus hábitos: alcoolismo, abuso de pílulas para dormir ou antidepressivos, tabagismo.
- Dieta equilibrada e racional, com quantidade mínima de sal. Cumprimento do regime de ingestão de líquidos.
Se o inchaço nas pernas ocorrer com frequência, consulte um cirurgião. O diagnóstico e o tratamento oportunos ajudarão a eliminar a doença em um estágio inicial e evitar o desenvolvimento de complicações graves.
Previsão
Com diagnóstico e tratamento oportunos, a elefantíase tem um prognóstico favorável. O tratamento conservador em estágio inicial da doença previne sua progressão. Um bom prognóstico é obtido com o tratamento cirúrgico em combinação com medicamentos e métodos fisioterapêuticos.
Se a elefantíase das pernas for detectada em estágios tardios e de rápida progressão, seu prognóstico piora significativamente. Isso se deve ao risco de complicações, das quais as mais perigosas são lesões oncológicas dos linfonodos e sepse.
 [ 58 ]
[ 58 ]

