Médico especialista do artigo
Novas publicações
Osteófitos da articulação do joelho
Última revisão: 29.06.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
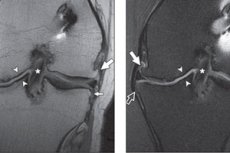
Osteófitos são crescimentos ósseos excessivos na área da superfície articular, muitas vezes na forma de pontas e saliências afiadas. Osteófitos da articulação do joelho provocam dor intensa no joelho, quase sem resposta ao uso de analgésicos. A formação de osteófitos está associada a alterações patológicas no tecido ósseo. Osteófitos marginais são um sinal frequente de osteoartrite do joelho e outras articulações diartrodiais. Essas protuberâncias ósseas são formadas no periósteo na junção da cartilagem e do osso cobertos por membrana sinovial nas articulações diartrodiais. [ 1 ], [ 2 ] O tratamento é longo e às vezes bastante complexo, combinado.
Epidemiologia
De acordo com estatísticas da Organização Mundial da Saúde, osteófitos da articulação do joelho são mais comuns em pacientes com 35 anos ou mais. Especialistas atribuem essa tendência à carga excessiva sobre os joelhos e ao aumento da atividade física.
A prevalência desta patologia em países industrializados é de cerca de 30-60%.
O sintoma mais marcante e frequente da doença, com o qual os pacientes recorrem aos médicos, é dor aguda ao movimentar o joelho.
Em cerca de 20 a 30% das pessoas, os osteófitos podem estar presentes sem quaisquer sintomas. Segundo alguns relatos, os osteófitos estão presentes em mais de 80% das pessoas com mais de 79 anos, sendo que apenas 13% delas são diagnosticadas.
Os homens são mais propensos ao aparecimento precoce dos sintomas associados aos osteófitos do joelho. No entanto, o quadro clínico é mais pronunciado em pacientes do sexo feminino.
A presença de osteófitos é um dos critérios diagnósticos para uma condição como a gonartrose (osteoartrite do joelho). Cerca de 13% das mulheres e 10% dos homens com 60 anos ou mais apresentam osteoartrite sintomática do joelho. A proporção de pessoas com osteoartrite sintomática do joelho provavelmente aumentará devido ao envelhecimento da população e ao nível de obesidade ou sobrepeso na população em geral. [ 3 ]
Causas osteófitos do joelho
Os osteófitos da articulação do joelho ocorrem como resultado da remodelação óssea durante algum processo patológico. A osteoartrite e as alterações a ela associadas causam danos à cartilagem abaixo da qual o osso está localizado. Isso afeta negativamente a proteção do tecido ósseo. Como resultado, a pressão de carga sobre o osso aumenta, e alterações patológicas o afetam. Mecanismos compensatórios são acionados, o tecido ósseo engrossa e os osteófitos surgem sob a carga.
Acelerar o curso da patologia:
- Gonartrose avançada;
- A velhice e as mudanças a ela associadas;
- Hipermineralização óssea.
No entanto, os osteófitos da articulação do joelho nem sempre são causados por processos patológicos e podem atuar como um dos sinais de alterações relacionadas à idade no aparelho ósseo e articular.
Fatores gerais e específicos estão envolvidos na formação e progressão da doença. Assim, as articulações do joelho são mais frequentemente afetadas por excesso de peso, sinovite e lesões subcondrais da tíbia.
Fatores de risco
Cargas regulares na articulação do joelho levam gradualmente ao início de processos degenerativos e ao desgaste do tecido cartilaginoso da articulação. Se, ao mesmo tempo, fatores como idade acima de 30 anos, lesões articulares, patologias nos pés (deformidades, etc.) e uso de calçados desconfortáveis forem somados, o impacto negativo nas estruturas ósseas do joelho aumenta significativamente.
No processo de desgaste dos tecidos articulares, a carga direta sobre a articulação do joelho e o aparelho ligamentar aumenta, o que acarreta espessamento dos ligamentos, aumento do atrito e, como consequência, crescimento de osteófitos.
As alterações degenerativas começam em idade relativamente jovem. Na maioria dos casos, é uma patologia de desenvolvimento lento que dificilmente se manifesta até que os crescimentos comecem a afetar as estruturas nervosas.
Os fatores que podem acelerar os processos degenerativos podem ser os seguintes:
- Características congênitas do sistema musculoesquelético;
- Características nutricionais;
- Estilo de vida, maus hábitos;
- Lesões traumáticas, incluindo sobrecargas esportivas, acidentes de trânsito, etc.
Entre os fatores mais frequentes no aparecimento de osteófitos da articulação do joelho está a osteoartrite, contribuindo frequentemente para a patologia em pacientes com mais de 55 anos.
Patogênese
A formação de osteófitos marginais começa com a desregulação da condrogênese envolvendo a diferenciação de células condrogênicas localizadas no periósteo, resultando na formação de uma estrutura semelhante à cartilagem chamada condrófito. O condrófito então sofre ossificação para formar um condroosteófito, e toda a estrutura eventualmente se transforma em osso para formar um osteófito. [ 4 ], [ 5 ] Os crescimentos ósseos patológicos aparecem no contexto de processos de ossificação da camada do periósteo, aparelho ligamentar e outros tecidos adjacentes à articulação do joelho. No estado normal do sistema esquelético, os osteófitos não crescem.
O problema afeta principalmente as grandes articulações, como cotovelos, ombros, tornozelos, joelhos e quadris. Vértebras, costelas e clavículas também podem ser afetadas.
De acordo com as instruções patogênicas, os osteófitos são categorizados nos seguintes tipos:
- Pós-traumático - formado após lesão traumática com descolamento do periósteo ou fraturas ósseas. O processo é particularmente ativado quando agentes infecciosos entram nos tecidos — em particular, isso ocorre em fraturas expostas.
- Degenerativo-distrófica - desenvolve-se num contexto de destruição intensiva da cartilagem articular com danos ao osso subcartilaginoso. Um exemplo é a artrose deformante do joelho com amplitude de movimento limitada.
- Pós-inflamatórios - surgem devido a reações inflamatórias, inclusive no contexto de tuberculose, osteomielite, artrite reumatoide, brucelose e assim por diante.
- Sistêmico, endócrino - associado a certas alterações esqueléticas e distúrbios endócrinos. Um exemplo é a formação de osteófitos em pacientes com acromegalia.
- Osteófitos devido a lesões do sistema nervoso central - surgem quando a inervação nervosa dos tecidos articulares é perturbada.
- Pós-carga - formada devido à sobrecarga física na área de exposição do periósteo às contrações da musculatura inserida.
- Osteófitos que se formam devido a microdanos na cápsula articular ou seu impacto entre as superfícies articulares durante períodos de atividade de movimento repentino.
Embora osteófitos marginais tenham sido identificados como um sinal sensível e precoce da presença de lesões de cartilagem em pacientes com osteoartrite, a patogênese exata dos osteófitos está apenas começando a ser compreendida. Os achados citomorfológicos e os padrões de expressão gênica durante a formação de osteófitos assemelham-se aos da consolidação da medula de fratura e da ossificação da placa de crescimento endocondral. [ 6 ] Foi demonstrado recentemente que a formação de osteófitos e a presença de lesões de cartilagem são fenômenos fisicamente independentes. [ 7 ] Estudos publicados anteriormente mostraram que o crescimento de osteófitos é devido à liberação de citocinas da cartilagem danificada em vez de ações mecânicas na cápsula articular, que o tecido sinovial desempenha um papel importante na regulação da formação de osteófitos e que citocinas administradas exogenamente podem induzir ou inibir a formação de osteófitos. [ 8 ], [ 9 ], [ 10 ]
Duas citocinas que desempenham um papel central no início da condrogênese, o primeiro passo na formação do osteófito, são o fator de crescimento transformador beta (TGF-β) e a proteína morfogenética óssea-2 (BMP-2). O TGF-β e a BMP-2 estão presentes em altas concentrações em osteófitos obtidos de pacientes com osteoartrite do joelho e do quadril, [ 11 ], [ 12 ] bem como no fluido sinovial de animais após lesão aguda da cartilagem. [ 13 ] O TGF-β e a BMP-2 também demonstraram induzir a condrogênese in vivo por injeção direta na articulação do joelho de animais e in vitro por injeção exógena em células mesenquimais em cultura, enquanto os inibidores dessas citocinas foram encontrados para prevenir a condrogênese. [ 14 ], [ 15 ]
Sintomas osteófitos do joelho
Os primeiros sinais de osteófitos são dor constante e estalidos articulares. Vale ressaltar que a gravidade da doença na radiografia nem sempre corresponde à intensidade dos sintomas. Há casos em que a articulação do joelho sofreu destruição significativa, mas as manifestações clínicas estavam praticamente ausentes. Há também situações opostas, em que as alterações patológicas na radiografia são pequenas e os sintomas são vívidos e multifacetados.
O tamanho dos osteófitos em si é mais importante do que o tamanho do espaço articular.
Em pacientes que sofrem de osteoartrite da articulação do joelho:
- O crescimento ósseo aumenta significativamente o risco de síndrome de dor crônica;
- Tanto o tamanho quanto o número de osteófitos influenciam na intensidade das manifestações dolorosas;
- A presença de osteófitos aumenta o risco de danos ligamentares.
Outros sintomas possíveis:
- Dor surda irradiando para o calcanhar e coxa;
- Dormência ou formigamento na perna afetada;
- Fraqueza progressiva no membro;
- Mudanças na marcha, claudicação.
A sintomatologia aumenta com a atividade física e diminui após um período de calma.
Devido ao fato de que o quadro clínico dos osteófitos da articulação do joelho é semelhante ao de algumas outras doenças articulares, é necessário examinar completamente os pacientes para esclarecer o diagnóstico.
Sinais condicionalmente específicos de crescimentos patológicos na articulação do joelho podem ser considerados:
- A chamada dor "de partida", que aparece no momento de começar a andar ou descer escadas, com localização na superfície anterointerna do joelho (às vezes "vai" para a perna ou coxa);
- Aumento da dor no momento da flexão da articulação;
- Às vezes - enfraquecimento e alterações atróficas do músculo quadríceps, sensações dolorosas à sondagem na área de projeção da abertura articular ou zonas periarticulares.
Muitos pacientes apresentam curvatura externa do joelho, bem como instabilidade articular.
Estágios
Distinguem-se os quatro principais estágios dos osteófitos da articulação do joelho:
- O primeiro estágio é caracterizado por desconforto e leve dor no joelho associada à pouca atividade física.
- O segundo estágio é caracterizado por uma dor mais prolongada e intensa, que desaparece somente após um longo período de repouso. Alguns movimentos ativos podem ser limitados, e a dor à sondagem do joelho é quase constante.
- O terceiro estágio é caracterizado por um aumento significativo da intensidade da dor. Aparece rigidez dos movimentos pela manhã.
- O quarto estágio é acompanhado por dor constante no joelho, com aumento acentuado com a carga. Os músculos periarticulares atrofiam e a atividade motora é limitada.
Formulários
Osteófitos aumentam significativamente o risco de síndrome da dor crônica na articulação do joelho. Se os crescimentos forem grandes ou pontiagudos, podem danificar os ligamentos e os meniscos. No entanto, o prognóstico e a intensidade das manifestações clínicas dependem em grande parte do tipo de formação óssea.
Osteófitos de borda da articulação do joelho ocorrem nas bordas dos segmentos ósseos. Tais crescimentos são mais frequentemente causados por alterações degenerativas relacionadas à idade, cargas intensas e frequentes na região do joelho, excesso de peso corporal e estilo de vida sedentário.
Grandes crescimentos representam uma ameaça direta à mobilidade do membro afetado. Ao mesmo tempo, pequenos osteófitos da articulação do joelho podem ser achados incidentais durante exames radiológicos ou tomográficos e podem não apresentar sintomas.
Complicações e consequências
Osteófitos na articulação do joelho podem causar complicações, que dependem principalmente do tamanho, número, localização e estágio de desenvolvimento dos crescimentos. As complicações podem ser moderadas e graves, afetando a saúde geral do paciente.
Entre os efeitos adversos mais comuns estão:
- Compressão das terminações nervosas, resultando em dor intensa, fraqueza, posição forçada e mobilidade restrita do membro afetado;
- Imobilização completa do joelho;
- Processos degenerativos, atrofia muscular;
- Deformidade de membro.
Com o tempo, uma pessoa com osteófitos na articulação do joelho perde a capacidade de manter atividade física por longos períodos. Inicialmente, há dificuldades para caminhar longas distâncias, depois, para curtas. A partir daí, torna-se necessário o uso de diversos dispositivos de apoio (bengalas, muletas, etc.).
O curso da patologia torna-se especialmente grave em estágios avançados de desenvolvimento, quando há curvatura da articulação e comprometimento de sua função. O comprimento do membro muda, surgem dificuldades para caminhar. O estreitamento progressivo do espaço articular leva ao bloqueio do joelho. Ao mesmo tempo, desenvolvem-se artrite, sinovite reativa, etc. No desenvolvimento mais desfavorável dos eventos, forma-se anquilose - perda completa da mobilidade devido à fusão das superfícies articulares com o crescimento de tecido fibroso inelástico. A circulação sanguínea é prejudicada, o fornecimento de nutrientes e oxigênio ao tecido é prejudicado, o que só piora a situação.
À medida que a função articular se deteriora, a carga sobre todo o sistema musculoesquelético é distribuída de forma desigual. Segmentos sobrecarregados também sofrem alterações patológicas, agravando ainda mais a condição do paciente. Podem ocorrer deformidades nos pés e na coluna vertebral, desalinhamento pélvico, etc.
Além disso, na ausência de tratamento, ocorrem bursite, miosite, osteonecrose, etc. Quase todas as estruturas do sistema musculoesquelético sofrem, e a pessoa fica incapacitada.
Diagnósticos osteófitos do joelho
Não há valores laboratoriais específicos para osteófitos de joelho. No entanto, exames ainda são prescritos, em particular:
- No diagnóstico diferencial (deve-se observar a ausência de alterações inflamatórias no exame de sangue geral, ausência de anticorpos contra o peptídeo citrulinado cíclico, teor normal de ácido úrico no sangue);
- Para determinar prováveis contraindicações a um método de tratamento específico (exames clínicos de sangue e urina, química do sangue);
- Para excluir uma reação inflamatória (avaliação da velocidade de hemossedimentação e da proteína C-reativa).
A análise do líquido sinovial é realizada em casos de sinovite e suspeita de artrite. Em geral, em osteófitos não inflamatórios, o líquido sinovial é claro, estéril e moderadamente viscoso.
O diagnóstico instrumental nesta situação é mais indicativo. Neste caso, o método mais acessível e informativo é considerado a radiografia, que permite detectar o estreitamento do espaço articular, a presença direta de osteófitos e a esclerose subcondral.
A largura do espaço articular é medida na área mais estreita. A norma para a articulação do joelho é de 6 a 8 mm. Dependendo do grau de estreitamento e da extensão dos osteófitos, o médico determina o estágio radiológico do processo patológico:
- Manifestações radiológicas questionáveis (estreitamento inexistente ou limitado, osteófitos aparecem como pequenas acuminações superficiais).
- As manifestações são mínimas (o estreitamento é pequeno, osteófitos são únicos na área das margens articulares).
- As manifestações são moderadas (estreitamento moderado, as protuberâncias não são pequenas e isoladas, há sinais de osteoesclerose subcondral e leve curvatura das superfícies articulares).
- As manifestações são intensas (o estreitamento é pronunciado, as protuberâncias são múltiplas e grandes, há sinais de osteoesclerose subcondral e distorção das epífises ósseas).
A radiografia das articulações do joelho é realizada de acordo com a técnica padrão, utilizando projeção reta/posterior e flexão passiva (ambos os joelhos devem estar em contato com o cassete e no mesmo plano que as articulações do quadril, patela e extremidades dos dedões dos pés). Um único exame radiológico geralmente é suficiente. Radiografias repetidas são necessárias se o médico suspeitar da associação de outra doença ou se estiver planejada uma operação cirúrgica na região articular.
Outros possíveis estudos instrumentais incluem:
- ressonância magnética;
- tomografia computadorizada;
- Ultrassom;
- Densitometria radiológica.
Caso seja detectada sinovite da articulação do joelho, é realizada punção articular com retirada do líquido sinovial e posterior análise para verificar a presença de processos inflamatórios cristalinos.
A artroscopia é mais sensível que a ressonância magnética para detectar lesões superficiais da cartilagem. [ 16 ], [ 17 ] No entanto, existem áreas significativas nos côndilos femorais posteriores que ficam ocultas à artroscopia e, portanto, são melhor avaliadas pela ressonância magnética. [ 18 ]
A taxa de falso-positivos para osteófitos marginais detectados em radiografias chega a 53% para osteófitos patelofemorais, 44% para os mediais e 33% para os laterais, tendo a artroscopia como padrão de referência [ 19 ] e chega a 41% para osteófitos patelofemorais e 17% para os tibiofemorais, tendo a ressonância magnética como padrão de referência. [ 20 ], [ 21 ]
Diagnóstico diferencial
Geralmente, os osteófitos da articulação do joelho são diagnosticados sem muita dificuldade durante o exame radiológico.
Como parte do diagnóstico diferencial, são utilizados critérios como a detecção de capacidades motoras limitadas, dor durante a extensão passiva e flexão do joelho, bem como a natureza das alterações radiológicas:
- Estreitamento do espaço articular;
- Peculiaridades da forma e localização dos osteófitos;
- Presença de esclerose subcondral, cistos, etc.
Na articulação do joelho, podem estar presentes não apenas crescimentos osteofíticos, mas também protrusões entesofíticas, que são muito semelhantes entre si. Os entesófitos são zonas isoladas de ossificação localizadas na área de inserção do aparelho ligamentar, tendões e cápsula articular ao tecido ósseo. Na articulação do joelho, os entesófitos são mais frequentemente encontrados na região da patela – na área de inserção do ligamento patelar e do tendão do músculo 4-coronário da coxa. Tanto os osteófitos quanto os entesófitos podem causar síndrome dolorosa bastante intensa.
Em geral, o diagnóstico diferencial é feito com outras doenças articulares conhecidas.
Quem contactar?
Tratamento osteófitos do joelho
Como se livrar de osteófitos na articulação do joelho? As medidas de tratamento são sempre combinadas, utilizando métodos farmacológicos e não farmacológicos. Eliminar completamente os crescimentos dessa forma não será possível, mas o tratamento contribui com sucesso para a eliminação da síndrome da dor, melhora da função articular e prevenção da progressão da doença.
Os pacientes recebem fisioterapia terapêutica: exercícios aquáticos e exercícios aeróbicos são especialmente recomendados, pois reduzem com sucesso a intensidade da dor na articulação do joelho.
Para alívio do joelho em estágios avançados do processo patológico, é necessário o uso de uma bengala de apoio na mão oposta ao joelho afetado. Em casos avançados, recomenda-se caminhar com muletas ou andadores.
Em caso de distúrbios biomecânicos articulares, prescreve-se o uso de supinadores, palmilhas, joelheiras e órteses, que aliviam a articulação.
A fisioterapia desempenha um papel importante, sendo utilizada ativamente, especialmente nos estágios iniciais da patologia. Além disso, medicamentos também são utilizados. Em primeiro lugar, estamos falando de terapias básicas de longo prazo, que incluem sulfato de condroitina, glucosamina g/h ou sulfato, suas combinações, bem como diacereína, Rumalon, preparações de abacate ou soja, Alflutop e Condrogard. Esses medicamentos têm efeito cumulativo, aliviam a dor, interrompem o desenvolvimento da inflamação e, em geral, retardam a progressão da osteoartrite e da osteoartrite. Tome esses medicamentos por um longo período, anualmente, por pelo menos seis meses. O efeito aparece após cerca de 1,5 a 3 meses e, após a interrupção do tratamento, dura de 1 a 2 meses. Outra vantagem desses medicamentos é a redução do uso de anti-inflamatórios não esteroidais, o que reduz significativamente a probabilidade de efeitos colaterais adversos.
Para aumentar a biodisponibilidade do fármaco, tais preparações de ação prolongada podem ser administradas por injeção (intramuscular). Um exemplo é o Hondrogard, um medicamento para administração intramuscular ou intra-articular. O componente ativo é a condroitina s/n na dose de 100 mg/mL. O Hondrogard é eficaz e seguro, e as injeções intra-articulares e intramusculares podem ser alternadas, o que contribui para o alívio persistente da dor.
Em caso de dor leve e na presença de contraindicações ao uso de anti-inflamatórios não esteroides, o paracetamol é utilizado com sucesso em uma quantidade não superior a 3 g por dia. Se não houver reações adversas do organismo, o medicamento é prescrito por um longo período. Se o tratamento for ineficaz, surgirem efeitos colaterais, a dor aumentar e ocorrer inflamação, são prescritos anti-inflamatórios não esteroides.
É importante levar em consideração que esses medicamentos, se tomados por um longo período, podem causar uma série de efeitos colaterais indesejáveis, em particular, no sistema digestivo, cardiovascular, hepático e renal. Portanto, a seleção do medicamento e o ajuste da dosagem são realizados individualmente.
Para osteófitos das articulações do joelho, o seguinte tipo de tratamento local é mais relevante:
- A primeira etapa - aplicação de pomada de diclofenaco (gel) por até 1-1,5 meses;
- Segunda etapa - Pomada de cetoprofeno por 1,5 a 3 meses;
- Terceira fase - novamente Diclofenaco por 1,5-3 meses.
A forma tópica dos anti-inflamatórios não esteroidais raramente causa efeitos adversos no sistema digestivo, renal e cardiovascular, sendo, portanto, mais segura do que a forma oral, embora possa causar efeitos colaterais dermatológicos. Recomenda-se o uso de até 10 cm de agente tópico na área da articulação do joelho por vez. [ 22 ]
Se o problema persistir e a sensibilidade não melhorar, utiliza-se a terapia intra-articular – um tipo de tratamento para osteófitos da articulação do joelho sem cirurgia. Corticosteroides são injetados na articulação inflamada afetada, no máximo 1 a 2 vezes por ano, em uma única articulação. São utilizados triancinolona (20 a 40 mg), metilprednisolona (20 a 40 mg) e betametasona (2 a 4 mg). Se não houver processo inflamatório na articulação, são administradas preparações de ácido hialurônico. Seu efeito também é cumulativo, mas persiste por seis meses a um ano.
Se o tratamento for ineficaz, a terapia é substituída pelo uso de analgésicos opioides ou antidepressivos. Tramadol é usado por um curto período para dores intensas. Inicialmente, são prescritos 50 mg por dia, sendo a dose aumentada, se necessário (até 200-300 mg por dia).
Dos antidepressivos, a Duloxetina é o mais adequado, pois alivia com sucesso a dor, elimina a rigidez e melhora um pouco a qualidade de vida de pacientes com osteófitos no joelho.
Se a terapia acima também não for eficaz, a cirurgia será considerada.
Tratamento de fisioterapia
Todos os pacientes com osteófitos da articulação do joelho (se não houver contraindicações) são encaminhados para fisioterapia:
- Crioterapia (especialmente se houver sinais de reação inflamatória);
- Tratamento térmico;
- Eletroneuroestimulação percutânea;
- Terapia por ultrassom;
- Terapia a laser;
- Acupuntura, massagem, banhos terapêuticos (tratamento de lama, radônio, banhos de sulfeto).
Tratamento à base de ervas
A fitoterapia é ativamente utilizada em osteófitos, como parte do tratamento conservador geral. É importante lembrar que é impossível substituir completamente a farmacoterapia pelo tratamento à base de ervas. Além disso, até mesmo as plantas medicinais têm suas contraindicações, portanto, o uso de certos medicamentos deve ser coordenado com seu médico.
Recomendamos prestar atenção às seguintes receitas de medicina popular:
- Decocção à base de brotos de bétula. Despeje uma colher de sopa de brotos de bétula secos em 1 litro de água fervente e leve ao fogo baixo por 30 minutos. Em seguida, retire a decocção do fogo, tampe e deixe esfriar. O remédio é tomado 200 ml três vezes ao dia.
- Banhos de coníferas. Brotos verdes de pinheiros jovens são fervidos com água fervente, fervidos em fogo baixo por meia hora, deixados em infusão até esfriar, filtrados e adicionados à decocção (cerca de 2 a 3 litros por banho).
- Banhos de camomila. 100 g de flores e folhas secas de camomila são infundidas por 60 minutos em 2 litros de água fervente. A infusão é adicionada ao banho.
- Tintura de castanha-da-índia. Castanha-da-índia seca triturada, 20 g de matéria-prima triturada, despejada em 0,4 litro de álcool. Infundir por uma semana e filtrar. Usar para fricção e compressas na articulação afetada do joelho.
- Compressa de rabanete preto. Descasque a raiz, esfregue-a em um ralador grosso, coloque-a sobre uma gaze e aplique-a no joelho afetado em forma de compressa. Enrole. Deixe agir por várias horas (eficazmente usado à noite).
- Decocção de sabugueiro. Despeje 30 g de sabugueiro em 200 ml de água, leve para ferver e retire do fogo. Mantenha tampado até esfriar e filtre. Divida o remédio resultante em três partes e beba três vezes ao dia.
Como mencionado acima, para um tratamento bem-sucedido, remédios à base de ervas são usados em combinação com medicamentos e fisioterapia prescritos pelo médico assistente. Somente neste caso é possível alcançar uma melhora constante na saúde. Vale ressaltar também que levará algum tempo para obter tal efeito. Portanto, você precisa ser paciente e seguir rigorosamente as recomendações médicas.
Tratamento cirúrgico
A remoção técnica de osteófitos da articulação do joelho é possível com o chamado desbridamento artroscópico. O cirurgião realiza algumas punções na área da articulação afetada, introduz cateteres finos equipados com câmera, iluminação e instrumentação. Utilizando a ferramenta necessária, o especialista "retifica" a superfície da articulação.
É importante ressaltar que essa cirurgia nem sempre é indicada e seus resultados costumam ser de curta duração. O desbridamento é praticado:
- Na osteoartrite estágio 1 ou 2 (não mais);
- Com função do joelho preservada;
- Quando o eixo do membro inferior é normal ou desviado em menos de 5´;
- Na ausência de indicações para endoprótese ou osteotomia corretiva.
Em casos avançados, quando há risco de incapacidade, são realizadas artroplastias e endopróteses.
No curso da endoprótese, o cirurgião recria os segmentos danificados da articulação usando elementos artificiais – implantes. Como resultado, o eixo do membro é restaurado e a amplitude de movimento é melhorada.
Prevenção
O risco de formação de osteófitos no joelho é bastante reduzido por fatores como:
- Moderação da atividade física, evitando carga excessiva nas articulações;
- Organização adequada dos locais de trabalho, exercícios regulares, caminhadas, natação;
- Encaminhamento oportuno aos médicos para doenças infecciosas e outras;
- Controle de peso;
- Evitar traumas nas extremidades inferiores.
Se forem detectados quaisquer sinais suspeitos de osteófitos, o tratamento deve ser iniciado o mais cedo possível. É importante procurar atendimento médico imediatamente, submeter-se a um exame e a todo o programa de tratamento necessário.
Não se deve esquecer que a nutrição mais benéfica para a saúde das articulações é uma dieta equilibrada. O aparelho musculoesquelético deve receber quantidades suficientes de todas as substâncias necessárias. Além disso, os pratos devem ser cozidos adequadamente, sem tratamento térmico prolongado e frituras. Recomenda-se o uso de vegetais frescos, pratos cozidos no vapor ou assados, ensopados com a adição de uma pequena quantidade de líquido.
Outro princípio fundamental para prevenir a formação de osteófitos é a observância de um regime de hidratação. Um adulto deve beber cerca de um litro e meio de água potável diariamente, exceto chá, café e outras bebidas. Beba água pela manhã, ao acordar, meia hora antes das refeições e antes da atividade física.
Alimentos "inimigos" das articulações: café e chá forte, azedinha e espinafre, gorduras e vísceras animais, doces e álcool, aditivos artificiais (estabilizantes, intensificadores de sabor, etc.), gorduras trans e alimentos refinados.
Previsão
Numerosos estudos clínicos demonstraram que os osteófitos marginais detectados na radiografia são o sinal mais sensível, mas menos específico para prever a presença de lesões de cartilagem na mesma região da articulação do joelho. [ 23 ]
Protuberâncias na articulação do joelho, na ausência de tratamento, podem causar uma série de complicações, que dependem da velocidade e do grau de formação das alterações patológicas, bem como das características da localização dos osteófitos. Essas complicações podem ser moderadas e pronunciadas, afetando diversas funções e condições.
Na maioria das vezes, a falta de tratamento leva à limitação gradual da função articular até a imobilização do joelho, ao aparecimento de dor intensa como resultado da compressão das terminações nervosas, à restrição do movimento (mobilidade).
Em geral, o prognóstico para os pacientes nem sempre é inequívoco e uniforme. Depende em grande parte da pontualidade e da competência das medidas terapêuticas, bem como das características individuais do organismo. A relativa boa qualidade do prognóstico pode ser avaliada se a pessoa procurar ajuda médica nos estágios iniciais da patologia e seguir todas as recomendações médicas, incluindo ajustes no estilo de vida e na alimentação. Caso contrário, os osteófitos da articulação do joelho progridem e a condição do paciente piora gradualmente, até a incapacidade. O principal passo para manter a saúde do sistema musculoesquelético são os exames médicos regulares, que permitem identificar possíveis distúrbios nos estágios iniciais do desenvolvimento.
Osteófitos do joelho e o exército
Os osteófitos são geralmente secundários e resultam de algum outro processo patológico no corpo – em particular, a osteoartrite. Se o diagnóstico revelar alterações degenerativas nas estruturas articulares, os médicos prescrevem medidas terapêuticas adequadas. Dependendo do grau de destruição e das alterações teciduais, da intensidade do quadro clínico e do impacto da patologia no estado geral do paciente, a comissão médica decide sobre a possibilidade ou impossibilidade de seu serviço militar.
É possível reconhecer uma pessoa como inapta para o serviço:
- Se os osteófitos da articulação do joelho forem múltiplos, acompanhados de síndrome de dor intensa sem resposta ao tratamento;
- Se houver limitação grave de movimento, inchaço nas articulações, curvatura das articulações, sendo necessário o uso de dispositivos e calçados especiais.
Se as alterações patológicas persistirem por muito tempo e o tratamento não trouxer um resultado positivo, o recruta pode receber uma isenção por motivos de saúde.
Para que os representantes da comissão militar tomem a decisão apropriada, o recruta deve fornecer toda a documentação médica necessária, incluindo resultados de diagnóstico (raios-X, ressonância magnética), transcrições, folhas de observação, declarações, etc., bem como documentos que comprovem o tratamento regular do recruta em hospitais.
Na maioria das vezes, com osteófitos da articulação do joelho, o serviço militar se torna impossível:
- Se houver destruição significativa da cartilagem, estreitamento máximo do espaço articular com limitação da funcionalidade articular;
- Se for detectada osteoartrite deformante progressiva de outras articulações.
Na ausência de sintomas e função normal do joelho afetado, o recruta recebe o status de "apto para o serviço militar".
Se durante o período de aprovação na comissão médica for constatado que o recruta apresenta um estágio agudo de doença inflamatória, ele receberá tratamento adequado e um adiamento temporário, incluindo o estágio subsequente de reabilitação.

