Médico especialista do artigo
Novas publicações
Meningite crónica
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
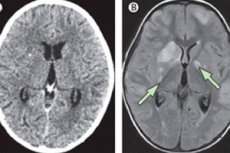
A meningite crônica é uma doença inflamatória que, ao contrário da forma aguda, se desenvolve gradualmente ao longo de várias semanas (às vezes, mais de um mês). Os sintomas da doença são semelhantes aos da meningite aguda: os pacientes apresentam dores de cabeça, febre alta e, às vezes, distúrbios neurológicos. Há também alterações patológicas características no líquido cefalorraquidiano.
Epidemiologia
Um dos surtos mais pronunciados de meningite ocorreu em 2009 em áreas de risco epidemiológico da África Ocidental – na região do "cinturão da meningite", localizada ao sul do Saara, entre o Senegal e a Etiópia. O surto afetou países como Nigéria, Mali e Níger: quase 15 mil casos foram registrados. Surtos semelhantes nessas regiões ocorrem regularmente, aproximadamente a cada 6 anos, e o agente causador da doença é, na maioria das vezes, a infecção meningocócica.
A meningite, incluindo a meningite crônica, é caracterizada por um risco bastante alto de morte. Complicações, imediatas e remotas, frequentemente se desenvolvem.
Nos países europeus, a doença é registrada com muito menos frequência — cerca de 1 caso por cem mil habitantes. As crianças são mais frequentemente afetadas (cerca de 85% dos casos), embora, em geral, pessoas de qualquer idade possam adoecer. A meningite é especialmente comum em bebês.
A patologia foi descrita pela primeira vez por Hipócrates. Os primeiros surtos de meningite oficialmente registrados ocorreram no século XIX na Suíça, América do Norte e, posteriormente, na África e Rússia. Naquela época, a taxa de mortalidade da doença era superior a 90%. Esse número diminuiu significativamente somente após a invenção e a introdução de uma vacina específica. A descoberta dos antibióticos também contribuiu para a redução da mortalidade. No século XX, surtos epidêmicos foram registrados com cada vez menos frequência. Mas mesmo hoje, a meningite aguda e crônica são consideradas doenças fatais que requerem diagnóstico e tratamento imediatos.
Causas meningite crónica
A meningite crônica geralmente é causada por um agente infeccioso. Entre os diversos microrganismos, os "culpados" mais comuns da doença são:
- micobactérias tuberculosas; [ 1 ]
- o agente causador da doença de Lyme (Borrelia burgdorferi);
- infecção fúngica (incluindo Cryptococcus neoformans, Cryptococcus gatti, Coccidioides immitis, Histoplasma capsulatum, blastomicetos).
A micobactéria da tuberculose pode causar meningite crônica de progressão rápida. A doença se desenvolve durante a infecção primária do paciente, mas em algumas pessoas o patógeno permanece dentro do corpo em um estado "dormente", ativando-se em condições favoráveis e causando o desenvolvimento de meningite. A ativação pode ocorrer durante o uso de medicamentos que suprimem o sistema imunológico (por exemplo, imunossupressores, quimioterápicos) ou com outras reduções acentuadas na proteção imunológica.
A meningite decorrente da doença de Lyme pode ser aguda ou crônica. A maioria dos pacientes apresenta progressão lenta da doença.
A infecção fúngica provoca o desenvolvimento de inflamação crônica das meninges, principalmente em pessoas com imunidade fraca, que sofrem de diversas condições de imunodeficiência. Às vezes, a infecção fúngica assume um curso em forma de onda: os sintomas aumentam lentamente, depois desaparecem e reaparecem.
Patógenos menos comuns que causam meningite crônica incluem:
- treponema pálido; [ 2 ]
- protozoários (por exemplo, Toxoplasma gondii);
- vírus (em particular, enterovírus).
A meningite crônica é frequentemente diagnosticada em pacientes infectados pelo HIV, especialmente no contexto de infecções bacterianas e fúngicas. [ 3 ] Além disso, a doença pode ter uma etiologia não infecciosa. Assim, a meningite crônica às vezes é encontrada em pacientes com sarcoidose, [ 4 ] lúpus eritematoso sistêmico, [ 5 ] artrite reumatóide, síndrome de Sjögren, doença de Behçet, linfoma, leucemia. [ 6 ]
A meningite crônica fúngica pode se desenvolver após a injeção de corticosteroides no espaço epidural, violando as regras de assepsia: tais injeções são usadas para aliviar a dor em pacientes com radiculite. Nesse caso, os sinais da doença aparecem alguns meses após a injeção. [ 7 ], [ 8 ]
A aspergilose cerebral ocorre em aproximadamente 10-20% dos pacientes com doença invasiva e resulta da disseminação hematogênica do organismo ou extensão direta da rinossinusite.[ 9 ]
Em alguns casos, as pessoas são diagnosticadas com meningite crônica, mas nenhuma infecção é detectada durante os exames. Nesse caso, fala-se em meningite crônica idiopática. Vale ressaltar que esse tipo de doença não responde bem ao tratamento, mas frequentemente desaparece por conta própria – ocorre a autocura.
Fatores de risco
Quase qualquer patologia infecciosa que cause inflamação pode se tornar um fator desencadeante no desenvolvimento de meningite crônica. A imunidade fraca aumenta ainda mais o risco.
Uma pessoa pode ser infectada por uma doença infecciosa a partir de uma pessoa doente ou portadora de uma bactéria (portadora de vírus) – uma pessoa aparentemente saudável que contagia outras pessoas. A infecção pode ser transmitida por gotículas no ar ou por contato em situações cotidianas – por exemplo, ao usar talheres comuns, beijar e também durante a convivência (acampamento, alojamento, dormitório, etc.).
O risco de desenvolver meningite crônica aumenta significativamente em crianças com defesa imunológica imatura (infância), em pessoas que viajam para regiões com risco epidemiológico e em pacientes com imunodeficiência. O tabagismo e o abuso de álcool também têm efeitos adversos.
Patogênese
Os processos tóxicos infecciosos desempenham um papel fundamental no mecanismo patogênico do desenvolvimento da meningite crônica. São causados por bacteremia em larga escala com decomposição bacteriana pronunciada e liberação de produtos tóxicos no sangue. A exposição à endotoxina é causada pela liberação de toxinas das paredes celulares do patógeno, o que acarreta uma violação da hemodinâmica e da microcirculação e leva a distúrbios metabólicos intensos: a deficiência de oxigênio e a acidose aumentam gradualmente, a hipocalemia piora. Os sistemas de coagulação e anticoagulação do sangue sofrem. No primeiro estágio do processo patológico, observa-se hipercoagulação com aumento do nível de fibrinogênio e outros fatores de coagulação e, no segundo estágio, a fibrina cai em pequenos vasos e formam-se coágulos sanguíneos. Com uma diminuição adicional do nível de fibrinogênio no sangue, aumenta a probabilidade de hemorragias e sangramentos em vários órgãos e tecidos do corpo.
A entrada do patógeno nas membranas cerebrais desencadeia o desenvolvimento dos sintomas e do quadro patomorfológico da meningite crônica. Inicialmente, o processo inflamatório afeta as membranas moles e aracnoide, podendo então se espalhar para a substância cerebral. O tipo de inflamação é predominantemente seroso e, na ausência de tratamento, evolui para uma forma purulenta. Um sinal característico da meningite crônica é o dano gradualmente crescente às raízes espinhais e aos nervos cranianos.
Sintomas meningite crónica
Os principais sintomas da meningite crônica são dor de cabeça persistente (possivelmente em combinação com tensão nos músculos occipitais e hidrocefalia), radiculopatia com neuropatia dos nervos cranianos, transtornos de personalidade, deterioração da memória e do desempenho mental, bem como outros distúrbios das funções cognitivas. Essas manifestações podem ocorrer simultaneamente ou separadamente.
Devido à excitação das terminações nervosas das meninges, dores intensas na cabeça são acompanhadas por dores no pescoço e nas costas. Podem ocorrer hidrocefalia e aumento da pressão intracraniana, o que, por sua vez, causa aumento da dor de cabeça, vômitos, apatia, sonolência e irritabilidade. Edema dos nervos ópticos, deterioração da função visual e paresia do olhar para cima são observados. Danos ao nervo facial são possíveis.
Com a adição de distúrbios vasculares, surgem problemas cognitivos, distúrbios comportamentais e convulsões. Podem ocorrer acidentes vasculares cerebrais agudos e mielopatias.
Com o desenvolvimento da meningite basal, num contexto de deterioração da visão, são detectadas fraqueza dos músculos faciais, deterioração da audição e do olfato, distúrbios sensoriais e fraqueza dos músculos da mastigação.
À medida que o processo inflamatório piora, podem surgir complicações na forma de edema e inchaço do cérebro, choque tóxico infeccioso com desenvolvimento da síndrome DIC.
Primeiros sinais
Como a meningite crônica progride lentamente, os primeiros sinais da patologia não se manifestam imediatamente. O processo infeccioso se manifesta por aumento gradual da temperatura, dor de cabeça, fraqueza geral, perda de apetite, além de sintomas de uma reação inflamatória fora do sistema nervoso central. Em pessoas com imunodeficiência, os indicadores de temperatura corporal podem estar dentro dos limites normais.
A meningite crônica deve ser descartada primeiro se o paciente apresentar cefaleia persistente e persistente, hidrocefalia, comprometimento cognitivo progressivo, síndrome radicular ou neuropatia craniana. Se esses sinais estiverem presentes, deve-se realizar uma punção raquidiana ou, pelo menos, uma ressonância magnética ou tomografia computadorizada.
Os sintomas iniciais mais prováveis de meningite crônica são:
- aumento da temperatura (leituras estáveis entre 38-39°C);
- dor de cabeça;
- transtornos psicomotores;
- deterioração da marcha;
- visão dupla;
- espasmos musculares convulsivos;
- problemas visuais, auditivos, olfativos;
- sinais meníngeos de intensidade variável;
- distúrbios dos músculos faciais, reflexos tendinosos e periosteais, aparecimento de timos espásticos e paraparesia, raramente - paralisia com hiper ou hipoestesia, distúrbios de coordenação;
- distúrbios corticais na forma de transtornos mentais, amnésia parcial ou completa, alucinações auditivas ou visuais, estados eufóricos ou depressivos.
Os sintomas da meningite crônica podem durar meses ou até anos. Em alguns casos, os pacientes podem notar uma melhora visível, após a qual ocorre uma nova recaída.
Complicações e consequências
As consequências da meningite crônica são quase impossíveis de prever. Na maioria dos casos, elas se desenvolvem tardiamente e podem se manifestar nos seguintes distúrbios:
- complicações neurológicas: epilepsia, demência, defeitos neurológicos focais;
- complicações sistêmicas: endocardite, trombose e tromboembolismo, artrite;
- neuralgia, paralisia dos nervos cranianos, hemiparesia contralateral, deficiência visual;
- perda auditiva, enxaquecas.
Em muitos casos, a probabilidade de complicações depende da causa subjacente da meningite crônica e do estado imunológico da pessoa. A meningite causada por uma infecção parasitária ou fúngica é mais difícil de curar e tende a recorrer (especialmente em pacientes infectados pelo HIV). A meningite crônica que se desenvolve no contexto de leucemia, linfoma ou neoplasias cancerígenas tem um prognóstico particularmente desfavorável.
Diagnósticos meningite crónica
Se houver suspeita de meningite crônica, são necessários um exame de sangue geral e uma punção raquidiana para examinar o líquido cefalorraquidiano (se não houver contraindicações). Após a punção raquidiana, o sangue é examinado para avaliar o nível de glicose.
Testes adicionais:
- exame bioquímico de sangue;
- determinação da fórmula leucocitária;
- Teste de hemocultura com PCR.
Na ausência de contraindicações, a punção raquidiana é realizada o mais breve possível. Uma amostra de líquido cefalorraquidiano é enviada ao laboratório: este procedimento é fundamental para o diagnóstico de meningite crônica. Os seguintes critérios são determinados como padrão:
- número de células, proteína, glicose;
- Coloração de Gram, cultura, PCR.
Os seguintes sinais podem indicar a presença de meningite:
- pressão alta;
- turbidez do licor;
- aumento do número de leucócitos (principalmente neutrófilos polimorfonucleares);
- níveis elevados de proteína;
- baixa proporção de níveis de glicose no líquido cefalorraquidiano e no sangue.
Outros materiais biológicos, como amostras de urina ou escarro, podem ser coletados para cultura bacteriana.
O diagnóstico instrumental pode incluir ressonância magnética e tomografia computadorizada, biópsia de pele alterada (com criptococose, lúpus eritematoso sistêmico, doença de Lyme, tripanossomíase) ou linfonodos aumentados (com linfoma, tuberculose, sarcoidose, sífilis secundária ou infecção pelo HIV).
É realizado um exame completo por um oftalmologista. É possível detectar uveíte, ceratoconjuntivite seca, iridociclite e deterioração da função visual devido à hidrocefalia.
Um exame geral pode revelar estomatite aftosa, hipópio ou lesões ulcerativas – em particular, aquelas características da doença de Behçet.
O aumento do fígado e do baço pode indicar a presença de linfoma, sarcoidose, tuberculose e brucelose. Além disso, pode-se suspeitar de meningite crônica se houver fontes adicionais de infecção, como otite purulenta, sinusite, patologias pulmonares crônicas ou fatores desencadeantes, como desvios sanguíneos intrapulmonares.
É muito importante coletar informações epidemiológicas de forma correta e completa. Os dados anamnésicos mais importantes são os seguintes:
- a presença de tuberculose ou contato com um paciente com tuberculose;
- viajar para regiões epidemiologicamente desfavoráveis;
- a presença de estados de imunodeficiência ou um enfraquecimento acentuado do sistema imunológico. [ 10 ]
Diagnóstico diferencial
O diagnóstico diferencial é realizado com vários tipos de meningite (viral, tuberculosa, borreliose, fúngica, causada por protozoários), bem como:
- com meningite asséptica associada a patologias sistêmicas, processos neoplásicos, quimioterapia;
- com encefalite viral;
- com abscesso cerebral, hemorragia subaracnóidea;
- com neoblastoses do sistema nervoso central.
O diagnóstico da meningite crônica é baseado nos resultados do estudo do líquido cefalorraquidiano, bem como nas informações obtidas durante o diagnóstico etiológico (cultura, reação em cadeia da polimerase). [ 11 ]
Tratamento meningite crónica
Dependendo da origem da meningite crônica, o médico prescreve o tratamento adequado:
- se for diagnosticada tuberculose, sífilis, doença de Lyme ou outro processo bacteriano, a antibioticoterapia é prescrita de acordo com a sensibilidade de microrganismos específicos;
- se houver infecção fúngica, são prescritos agentes antifúngicos, principalmente Anfotericina B, Flucitosina, Fluconazol, Voriconazol (por via oral ou injetável);
- se for diagnosticada uma natureza não infecciosa de meningite crônica – em particular, sarcoidose, síndrome de Behçet – corticosteróides ou imunossupressores são prescritos por um longo período;
- Se forem detectadas metástases de câncer nas membranas do cérebro, a radioterapia da área da cabeça e a quimioterapia são combinadas.
Para meningite crônica causada por criptococose, a Anfotericina B é prescrita junto com Flucitosina ou Fluconazol.
Além disso, utiliza-se tratamento sintomático: analgésicos, anti-inflamatórios não esteroidais, diuréticos e desintoxicantes são utilizados conforme as indicações. [ 12 ]
Prevenção
As medidas preventivas para evitar o desenvolvimento de meningite crônica incluem as seguintes recomendações:
- cumprimento das regras de higiene pessoal;
- evitar contato próximo com pessoas doentes;
- inclusão na dieta de alimentos ricos em vitaminas e microelementos;
- durante períodos de surtos sazonais de doenças, evitar áreas com grandes aglomerações de pessoas (especialmente áreas internas);
- beber apenas água fervida ou engarrafada;
- consumo de carne, laticínios e peixes processados termicamente;
- evitar nadar em águas paradas;
- limpeza úmida de instalações residenciais pelo menos 2 a 3 vezes por semana;
- endurecimento geral do corpo;
- evitando estresse e hipotermia;
- manter um estilo de vida ativo, manter atividade física;
- tratamento oportuno de diversas doenças, especialmente as de origem infecciosa;
- parar de fumar, beber álcool e usar drogas;
- recusa de automedicação.
Em muitos casos, a meningite crônica pode ser prevenida pelo diagnóstico e tratamento oportunos de doenças sistêmicas.

