Médico especialista do artigo
Novas publicações
Melasma facial
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
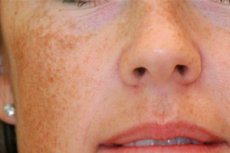
Distúrbios de pigmentação da pele são problemas comuns sobre os quais os pacientes frequentemente consultam dermatologistas. É especialmente desagradável quando manchas desagradáveis aparecem no rosto: esse problema cosmético é chamado de melasma. A doença é benigna, mas causa muito desconforto psicoemocional aos seus portadores. Que tipo de patologia é essa e é possível se livrar dela? [ 1 ]
O melasma é sempre perceptível. Manchas desagradáveis no rosto – do bege claro ao marrom escuro – têm limites bem definidos, sem descamação, sem alterações na estrutura da pele, etc. No inverno, as manchas tornam-se ligeiramente mais claras, mas no verão tornam-se especialmente evidentes. Às vezes, as pessoas apresentam apenas uma ou duas manchas, mas frequentemente o rosto fica completamente coberto por elas. [ 2 ]
Epidemiologia
Um rosto e uma pele claros sempre foram considerados os primeiros indicadores de beleza. Para evitar o escurecimento da pele, muitas mulheres na Ásia Central ainda usam guarda-chuvas especiais para se proteger do sol. Essa moda de pele clara teve origem na Índia e na Turquia, e o primeiro guarda-chuva protetor surgiu no século XVII na França: era chamado de "parasol", que se traduz literalmente como "para o sol".
Com o passar dos anos, a moda mudou e o bronzeamento se popularizou. No entanto, ainda se acredita que uma pele bonita deve ter um tom uniforme e saudável, sem manchas ou outros elementos estranhos. [ 3 ]
Segundo estatísticas, uma em cada cinco pessoas no planeta tem vários tipos de manchas pigmentares, como o melasma — e o problema ocorre em mulheres aproximadamente duas vezes mais do que em homens, e em idosos — com mais frequência do que em jovens. Na maioria dos casos, o "culpado" é o bronzeamento excessivo ou o trabalho regular (permanência) ao ar livre, sob o sol escaldante.
Acredita-se que o aparecimento do melasma seja mais provável em pessoas de 35 a 40 anos, embora essa hiperpigmentação seja frequentemente encontrada em meninas e meninos.
Há casos em que as manchas de melasma desaparecem por conta própria. Mas, na maioria das vezes, a situação não é tão otimista: livrar-se do problema exige muito esforço e paciência.
O tratamento do melasma geralmente é realizado por um dermatologista-cosmetologista. No entanto, o paciente também deve consultar um ginecologista, endocrinologista e gastroenterologista.
Causas melasma
O melasma em forma de manchas intensamente coloridas no rosto pode ser causado por patologias ou ter etiologia hereditária.
A melanina é uma substância pigmentar que dá a cor à pele e à íris. O acúmulo e a deposição excessivos dessa substância causam hiperpigmentação. As principais causas desse processo podem ser:
- exposição à luz solar (aproximadamente a cada dois casos de melasma), associada à exposição prolongada ao sol, visitas frequentes ao solário;
- período de gravidez, desequilíbrio hormonal associado à disfunção ovariana, disfunção hepática, disfunção tireoidiana, uso de medicamentos anticoncepcionais e hormônios;
- reações inflamatórias na pele;
- doenças do aparelho digestivo, distúrbios metabólicos, hiper e hipovitaminose.
Outras possíveis causas do melasma incluem produtos químicos e medicamentos que podem aumentar a sensibilidade da pele à luz ultravioleta. Isso é especialmente comum em pessoas com predisposição hereditária à hiperpigmentação. [ 4 ]
Medicamentos que aumentam a sensibilidade da pele à radiação solar e contribuem para o desenvolvimento do melasma:
- anti-inflamatórios não esteroidais e analgésicos (Diclofenaco, Ibuprofeno, Indometacina, Piroxicam, Naproxeno);
- medicamentos antibacterianos (Gentamicina, Azitromicina, Tetraciclina, Eritromicina, Doxiciclina);
- diuréticos (Furosemida, Hidroclorotiazida, Acetazolamida, Clortalidona, Amilorida);
- medicamentos que afetam o sistema cardiovascular (Amiodarona, Sinvastatina, Minoxidil, Carvedilol, Losartana);
- anticoncepcionais orais, medicamentos hormonais (Gestodene, Estradiol);
- antidepressivos (Doxepina, Fluoxetina, Venlafaxina, Paroxetina, Amitriptilina, etc.);
- sedativos, barbitúricos (Fenobarbital, Diazepam, Alprazolam);
- agentes antialérgicos (Cetirizina, Astemizol, Cloridrato de difenidramina, Ebastina);
- medicamentos tópicos anti-acne (adapaleno, ácido retinóico, peróxido de benzoíla, isotretinoína).
É importante ressaltar que a questão da causa do melasma ainda não foi suficientemente estudada. Nesse sentido, muitas vezes não é possível estabelecer claramente uma relação de causa e efeito entre a ocorrência desse problema e qualquer distúrbio no organismo. No entanto, cada um dos motivos acima pode ser considerado um fator que contribui para o desenvolvimento do melasma. [ 5 ]
Fatores de risco
A substância pigmentar é produzida nos melanócitos, células epidérmicas. Existem diversas variantes dessa substância, cuja quantidade predominante determina a tonalidade da pele e do cabelo:
- eumelanina (fornece tons de marrom e preto);
- feomelanina (dá uma cor avermelhada);
- leucomelanina (cor neutra).
Embora o melasma seja caracterizado pelo aparecimento de manchas predominantemente marrom-escuras, sua tonalidade depende da proporção da quantidade de um ou outro tipo de substância pigmentar. [ 6 ]
O processo de produção de melanina e a regulação das células pigmentares ainda deixam muitas dúvidas para os especialistas. Os cientistas presumem que a base para o desenvolvimento do melasma reside na predisposição hereditária, que se manifesta sob a influência de certos fatores desencadeantes. Está comprovado que o principal fator é a radiação solar, que contribui para o aumento da quantidade de radicais livres que causam danos ao DNA das células pigmentares e aceleram a distribuição do pigmento. Além disso, a própria radiação ultravioleta também é capaz de danificar o DNA celular.
Assim, os principais fatores provocadores podem ser chamados de:
- excesso de radiação ultravioleta;
- alterações no equilíbrio hormonal (por vários motivos: gravidez, menopausa, tratamento com medicamentos hormonais, processos tumorais produtores de hormônios, etc.);
- doenças inflamatórias que afetam a pele. [ 7 ]
As alterações nos níveis hormonais estão principalmente relacionadas à proporção dos hormônios sexuais. Menos frequentemente, o melasma é consequência de distúrbios metabólicos, mau funcionamento do fígado, tireoide, pâncreas e intestinos. Há também evidências do impacto negativo de cosméticos selecionados incorretamente ou procedimentos realizados de forma inadequada.
Patogênese
O tom da pele humana varia, e isso se deve a muitos fatores:
- a quantidade e o grau de distribuição do pigmento;
- espessura da camada epidérmica;
- a condição do estrato córneo;
- saturação e qualidade da rede vascular;
- propriedades das estruturas celulares contendo melanina;
- o conteúdo de melanina nos melanossomas e a qualidade de sua divergência nas células epidérmicas.
A produção de melanina ocorre em estruturas específicas dos melanócitos, nomeadamente nos melanossomas, através da conversão do aminoácido tirosina. Sob a influência de enzimas como a DOPA oxidase e a tirosinase, a tirosina é transformada num elo de troca intermediário – a dioxifenilalanina. Então, através de processos subsequentes, este elo é convertido em melanina. [ 8 ]
O mecanismo de formação da melanina é chamado de melanogênese e é causado pela presença de íons tirosina, oxigênio singlete, zinco e cobre.
Existem mais de mil melanócitos por 1 cm² de pele. Em pessoas de pele escura, esse número é apenas ligeiramente maior do que em pessoas de pele clara. Mas a melanina é formada nelas muito mais ativamente, o que se explica por características genéticas.
Atualmente, os cientistas já falam com segurança sobre a teoria dos radicais livres na regulação da formação dos melanócitos. Essa teoria sugere que danos às zonas do DNA mitocondrial ocorrem com a deficiência de antioxidantes, o que acarreta um distúrbio na produção de melanina. [ 9 ]
Os mecanismos reguladores da função dos melanócitos ainda não são suficientemente estudados. No entanto, todos os especialistas acreditam que a radiação ultravioleta é quase sempre um estimulador desses processos. O estado do sistema nervoso também tem alguma influência.
Existem duas principais direções regulatórias:
- através do hipotálamo e da glândula pituitária anterior, com a liberação de MSH, um hormônio que estimula a produção de melanina;
- através da glândula pineal, que inibe a produção de melanina.
A condição da pele depende em grande parte do contexto hormonal do corpo – e, acima de tudo, do equilíbrio dos hormônios sexuais. Nas mulheres, esse equilíbrio muda periodicamente, dependendo da fase do ciclo menstrual, bem como durante a gravidez, durante o uso de anticoncepcionais ou com o início da menopausa. Todos esses períodos podem contribuir para o acúmulo excessivo de melanina. Especialistas calcularam que uma em cada três mulheres que tomam anticoncepcionais orais tem um problema de hiperpigmentação. [ 10 ]
Os processos de melanogênese são influenciados não apenas pelos hormônios sexuais, mas também pelos hormônios das glândulas suprarrenais e da tireoide.
Sintomas melasma
O melasma é classificado como uma doença adquirida de natureza benigna. A pigmentação da pele tem uma limitação local – na maioria das vezes, as manchas localizam-se apenas na região do rosto e pescoço, sem se espalharem para o corpo. No entanto, em alguns casos, focos também são encontrados no colo e nos membros superiores.
As manifestações do melasma se apresentam como manchas irregulares, de quantidade e tamanho variados. Sua cor varia do marrom-claro ao totalmente escuro, quase preto. As manchas têm limites bem definidos e localizam-se principalmente na pele exposta.
A membrana mucosa (lábios, olhos) geralmente não é afetada. Não são observadas descamação ou alterações na estrutura do tecido.
No verão, as manchas ficam visivelmente mais escuras e clareiam no inverno.
Os primeiros sinais geralmente se tornam perceptíveis no final da primavera ou no início do verão. Surge um leve escurecimento, que muitos pacientes confundem com contaminação da pele. No entanto, essa "contaminação" não pode ser removida: com o tempo, suas bordas tornam-se claramente visíveis e fica claro que essa mancha nada mais é do que melasma. As lesões adquirem uma coloração acastanhada, podem estar localizadas separadamente ou se fundir com outras lesões. Não doem, não coçam, não causam nenhum outro desconforto. O único problema é sua aparência desagradável. [ 11 ]
Formulários
Convencionalmente, o melasma é dividido em vários tipos com base nas manifestações clínicas, características histológicas, bem como no curso da patologia.
De acordo com os sintomas clínicos, distinguem-se os seguintes tipos da doença:
- melasma malar (as manchas estão localizadas principalmente nas bochechas e no nariz);
- melasma centrofacial (as manchas ficam localizadas na testa, no buço, na região do queixo, próximo ao nariz;
- melasma mandibular (manchas encontradas no arco mandibular).
Com base nas características do curso clínico, a patologia é dividida nas seguintes variantes:
- melasma transitório (as manchas são temporárias e desaparecem sozinhas após o término da exposição ao fator desencadeante);
- melasma persistente (os sintomas da doença não desaparecem, mas apenas escurecem e clareiam periodicamente).
De acordo com as características histológicas, distinguem-se os seguintes tipos da doença:
- melasma epidérmico (o conteúdo de melanina aumenta na camada epidérmica);
- melasma dérmico (o conteúdo de melanina aumenta tanto nas camadas superficiais quanto profundas da derme, o que se manifesta como manchas marrom-escuras que não se alteram quando examinadas com lâmpada de Wood);
- melasma misto (dermoepidérmico, com localização de manchas em diferentes profundidades).
Os médicos observam que a variante epidérmica da patologia é a mais fácil de tratar, enquanto os tipos dérmico e misto são os mais difíceis.
Melasma Addison
Quando se fala em melasma de Addison específico, referem-se ao hipocorticismo, ou insuficiência crônica do córtex adrenal. A doença pode se desenvolver em decorrência de qualquer lesão do córtex adrenal ou da hipófise, na qual haja diminuição da produção de cortisol ou aldosterona. Na grande maioria dos casos (cerca de 80%), o mecanismo desencadeante é uma reação autoimune. Menos frequentemente, a tuberculose se torna um fator desencadeante. Ainda menos frequentemente, a patologia é causada por infecções fúngicas, processos tumorais, sífilis, AIDS e hemorragias adrenais.
Os sintomas do melasma de Addison desenvolvem-se gradualmente ao longo de vários anos. O paciente apresenta fadiga crônica, perda de apetite e irritabilidade. Como a doença é acompanhada por um aumento da excreção de sal pelo organismo, o paciente começa a consumi-lo em grandes quantidades. Manchas pigmentares aparecem em áreas expostas da pele (não apenas no rosto, mas também nos braços e pernas) – este sintoma pode ser um dos primeiros a aparecer.
O diagnóstico dessa patologia é bastante complicado, assim como o tratamento posterior, que envolve terapia de reposição hormonal. O uso desses medicamentos costuma ser vitalício. [ 12 ]
Complicações e consequências
O melasma é seguro em muitos casos, causando desconforto apenas do ponto de vista estético. No entanto, o risco de complicações graves ainda está presente: estamos falando de um processo tumoral maligno - o melanoma. Este tumor pode surgir em qualquer idade, em pacientes de qualquer sexo. O aparecimento do problema pode ser identificado pelos seguintes sintomas característicos:
- o contorno da mancha de melasma perde nitidez e fica borrado;
- a mancha aumenta rapidamente de tamanho, escurece repentinamente ou fica avermelhada;
- o tom fica irregular;
- nota-se vermelhidão na camada mais próxima da epiderme.
Outra consequência frequente, mas indireta, do melasma é o desconforto psicológico, levando à apatia e a estados depressivos. Pacientes do sexo feminino são especialmente suscetíveis a essa complicação. [ 13 ]
Diagnósticos melasma
No processo de diagnóstico do melasma, é extremamente importante examinar as lesões patológicas com uma lâmpada de filtro de Wood. Este é um dispositivo de diagnóstico popular entre dermatologistas, que permite determinar facilmente o tipo de doença, distinguir entre dermatoses, lesões fúngicas e outros problemas de pele. [ 14 ]
O exame dermatoscópico e siascópico auxilia na avaliação da extensão e profundidade dos acúmulos de melanina. Isso é necessário para determinar corretamente as táticas de tratamento subsequentes. [ 15 ]
Se houver suspeita de que doenças do trato digestivo e do sistema endócrino estejam envolvidas no desenvolvimento do melasma, o médico pode prescrever outros procedimentos diagnósticos:
- coprograma, determinação de disbacteriose;
- testes bioquímicos do fígado;
- gastroscopia;
- exame ultrassonográfico do fígado e órgãos abdominais;
- Exame ginecológico para mulheres.
Em casos raros, uma biópsia de uma pequena partícula de pele também é prescrita. Via de regra, este exame é indicado se houver suspeita de processo maligno. Também é possível realizar um exame de sangue geral e estudos imunológicos.
Diagnóstico diferencial
O melasma deve ser diferenciado de doenças como lentigo, nevo de Becker, linfoma cutâneo, pseudoleucodermia na pitiríase versicolor, melasma induzido por medicamentos, pelagra e melanose de Riehl. O diagnóstico diferencial é realizado apenas por um especialista, um dermatologista, visto que muitas vezes se torna problemático distinguir uma patologia da outra. Ele também determina o tipo de melasma e, se possível, a causa da doença.
A diferenciação envolve o uso de um dermatoscópio digital e uma lâmpada especial de Wood - um dispositivo de diagnóstico capaz de emitir luz ultravioleta no espectro de ondas longas.
Às vezes, é necessário distinguir melasma de cloasma: são essencialmente dois conceitos equivalentes. O cloasma é uma das variedades de melasma e frequentemente ocorre em mulheres durante a gravidez.
Assim como o melasma, o cloasma é um excesso de pigmentação em uma área limitada da pele. Os especialistas ainda não decidiram sobre o uso correto de um ou outro conceito, por isso são frequentemente usados como sinônimos.
Quem contactar?
Tratamento melasma
O plano de tratamento para melasma é sempre complexo, incluindo uma série de procedimentos, recomendações e prescrições. Como o problema costuma ser difícil de corrigir, esforços máximos devem ser feitos para eliminá-lo, utilizando várias opções de tratamento simultaneamente. [ 16 ]
- Se o melasma ocorrer durante o uso de medicamentos hormonais, eles serão interrompidos, se possível.
- Evite tomar medicamentos ou produtos que possam aumentar a sensibilidade da pele aos raios ultravioleta.
- Eles compram protetores solares externos de alta qualidade com ampla faixa de proteção (UVB+UVA) e os aplicam na pele do rosto e pescoço regularmente, independentemente da época do ano.
- Recuse-se a usar medicamentos tópicos agressivos para acne.
- Reveja os cosméticos que você usa e consulte especialistas. A presença de retinoides, alfa-hidroxiácidos e beta-hidroxiácidos (AHA, BHA) nesses produtos é indesejável.
- Mantém a hidratação natural da pele, prevenindo a desidratação, que prejudica sua proteção natural.
- Além disso, são utilizados cosméticos especiais que inibem o processo de produção de melanina, por exemplo:
- hidroquinona (não recomendado durante a gravidez e lactação);
- ácido kójico, ácido azelaico;
- corticosteróides tópicos;
- retinoides tópicos (não recomendados durante a gravidez).
- São utilizados diversos procedimentos esfoliantes (peeling químico, microdermoabrasão, peeling a laser, renovação fracionada, diversas técnicas combinadas - por exemplo, peeling superficial a laser de érbio com renovação fracionada de érbio).
- Eles praticam procedimentos de destruição de pigmentos, em particular o fotorejuvenescimento (não adequado para acúmulos profundos de pigmentos).
- Preparações de proantocianidina são tomadas por via oral.
Os principais procedimentos que permitem livrar-se das manifestações do melasma são:
Procedimento |
Ação |
Pontos-chave |
Procedimentos de peeling |
Esfolie a camada superficial da pele, removendo áreas pigmentadas. |
Ajudam a eliminar apenas manchas superficiais características do melasma epidérmico. |
Laser e fotorejuvenescimento |
Eles destroem o pigmento com um feixe de laser direcionado ou pulso de cor. |
Eficaz até mesmo para depósitos profundos de melanina. No entanto, o efeito não dura muito: a mancha se recupera parcial ou completamente em poucos meses. |
Mesoterapia |
Envolve a realização de injeções superficiais para destruir o pigmento e suprimir a atividade das células pigmentares. |
O procedimento é moderadamente eficaz, mas lida com sucesso com a tarefa em combinação com procedimentos de peeling. |
Clareamento cosmético |
Envolve o uso externo de medicamentos com efeito mesoterapêutico. |
O efeito só aparece após vários meses de uso regular dos produtos (geralmente de seis meses a um ano). Os mais eficazes contêm hidroquinona, que pode causar reações alérgicas e inflamatórias. |
O tratamento do melasma é realizado sob a supervisão de um dermatologista-cosmetologista experiente. Via de regra, várias opções de tratamento são combinadas ao mesmo tempo, uma vez que especialistas comprovaram a ineficácia da monoterapia. [ 17 ]
Como remover o melasma?
Em casos leves, se a mancha de melasma for isolada e superficial, você pode tentar removê-la com remédios populares. É verdade que esse tratamento será de longo prazo e ninguém pode garantir o efeito. No entanto, muitos pacientes recomendam o uso dos seguintes remédios:
- Pique a salsa finamente, esprema o suco e aplique na mancha por cerca de 25 minutos. Em vez do suco, você pode usar salsa picada em um moedor de carne – ou seja, o mingau verde resultante. Aplique-o na área afetada e deixe agir por 20 a 25 minutos. Para potencializar o efeito, adicione um pouco de suco de limão ao mingau ou suco. O procedimento é realizado diariamente à noite, antes de dormir.
- Faça máscaras de pepino fresco todas as noites.
- Aplique um pedaço de limão por 15 minutos. Após o procedimento, limpe a pele com água limpa.
- Faça uma máscara com kefir, queijo cottage azedo e soro de leite. Aplique a máscara todas as noites por cerca de 20 minutos, depois enxágue com água morna e aplique um hidratante.
Não aplique álcool ou soluções que contenham álcool nas manchas de melasma. Todos os produtos acima devem ser usados à noite e lavados com água na manhã seguinte. Não é permitido sair imediatamente após o procedimento devido ao aumento temporário da fotossensibilidade da pele.
Medicação
Às vezes, o melasma desaparece sozinho – por exemplo, após a normalização dos níveis hormonais. Mas nem sempre é esse o caso. Para tornar as manchas menos visíveis, são frequentemente utilizados agentes externos contendo hidroquinona. Este componente clareia significativamente a área escurecida e atua diretamente na enzima tirosinase, que desempenha um papel importante nos processos de produção de pigmento. Esses agentes são usados conforme prescrição de um especialista. No entanto, apenas um medicamento com hidroquinona não será suficiente para a eliminação bem-sucedida e duradoura do melasma. Os especialistas sempre oferecerão ao paciente uma combinação de agentes e procedimentos, especialmente para manchas persistentes ou múltiplas.
Além da hidroquinona, são utilizadas ativamente preparações com ácido azelaico, tretinoína, ácido kójico, láctico ou glicólico. Em casos complexos, são prescritos corticosteroides, bem como procedimentos especiais – por exemplo, laser e peeling químico. [ 18 ]
Creme Clareador Vivant skin care
Creme Obagi Fx C-Therapy
Gel de tretinoína |
Um análogo do Supatret, com efeitos colaterais mínimos. Renova a camada superior da pele e pode ser usado tanto para o tratamento quanto para a prevenção da hiperpigmentação. O tratamento dura no máximo 14 semanas. |
Expigmentação por ORVA |
Creme antipigmentação fabricado na Turquia, contendo 4% de hidroquinona. Eficaz para melasma, sardas e acne. |
Um produto que contém 2% de hidroquinona, além de ácido kójico e propionato de retinila. Especialmente recomendado para o tratamento do melasma relacionado à idade. |
|
Creme Melalite forte da Abbott Laboratories |
O produto, contendo 4% de hidroquinona, reduz a síntese de pigmentos e é adequado para eliminar o melasma de qualquer origem. O creme é aplicado diariamente à noite, lavado pela manhã e usado com um creme diurno regular com proteção solar adequada. A duração do tratamento com este produto não é superior a 3 a 4 meses. |
Creme de Bio-Hidroquinona Branco da Chantarelle |
Agente clareador com hidroquinona, reduz a gravidade dos defeitos, uniformiza o tom da pele, reduz a intensidade das áreas hiperpigmentadas causadas por desequilíbrio hormonal, cloasma, fotoenvelhecimento. |
Creme com baixo teor de gordura e textura leve. Sua composição inclui vitaminas: ácido ascórbico e tocoferol. Recomenda-se aplicar à noite e deixar agir durante a noite para um efeito duradouro. É importante evitar que o produto entre em contato com a mucosa ocular. |
Existem contra-indicações para o uso das preparações externas indicadas:
- hipersensibilidade a qualquer um dos componentes;
- idade inferior a 14 anos;
- período de gravidez e amamentação;
- inflamações agudas da pele, feridas, queimaduras na área onde o produto é aplicado;
- rosácea.
Não aplique o produto sob os olhos ou próximo a eles. Também é indesejável usar o creme perto dos lábios. [ 19 ]
Um dos principais efeitos colaterais desses medicamentos é o ressecamento excessivo da pele na área de aplicação. Se isso ocorrer, é necessário revisar a quantidade e a frequência de uso do produto. Alguns pacientes relatam que o ressecamento desaparece espontaneamente com o uso regular desses medicamentos. Além disso, você pode aplicar cremes hidratantes, alternando-os com a aplicação de medicamentos.
Prevenção
O principal método de prevenção do desenvolvimento do melasma é a proteção da pele contra a radiação ultravioleta. Para proteger a pele do rosto dos raios solares, é necessário usar regularmente protetores solares especiais com FPS 15 ou superior. Esses produtos devem ser aplicados na pele cerca de meia hora antes da exposição ao sol, e não se esqueça de renovar a aplicação a cada 1,5 a 2,5 horas.
Outras recomendações de especialistas:
- Não é aconselhável a exposição direta ao sol no verão, das 10h às 15h.
- Em dias ensolarados, é necessário cobrir a área do rosto com um boné ou chapéu Panamá de viseira larga e cobrir as demais partes do corpo com roupas leves feitas de tecidos naturais.
- É importante comer bem: a dieta deve incluir alimentos ricos em vitaminas e microelementos – por exemplo, frutas cítricas, frutas vermelhas, vegetais e verduras. É aconselhável reduzir o consumo de café ao máximo, substituindo-o por suco natural, chás de ervas ou apenas água limpa.
- Um estilo de vida ativo é uma forma de manter o equilíbrio hormonal no corpo. Benefícios ainda maiores podem ser obtidos praticando exercícios físicos ao ar livre.
- Você não deve tomar medicamentos sem consultar um médico ou prescrevê-los a si mesmo. Existem vários medicamentos que podem aumentar a pigmentação: se o tratamento envolver o uso desses medicamentos, é necessário evitar a exposição ao sol durante o tratamento e usar apenas roupas fechadas.
- Não é recomendado visitar solários com frequência, e é ainda melhor evitar tais procedimentos completamente.
- É necessário cuidar diariamente da pele do rosto e prevenir o desenvolvimento de processos inflamatórios, o que evitará o aparecimento de manchas pós-inflamatórias.
Previsão
Se você abordar o tratamento do melasma de forma competente e abrangente, o prognóstico pode ser considerado favorável. Para uma recuperação rápida, é muito importante descobrir a causa da doença e tentar eliminá-la, para só então prosseguir com uma solução cosmética para o problema.
Dificuldades no tratamento podem surgir quando é impossível determinar a origem do melasma ou quando as instruções do médico não são seguidas. Alguns casos de falta de efeito do tratamento também estão associados às características individuais do corpo do paciente. No entanto, na maioria dos casos, a patologia pode ser curada.
Vale ressaltar que o melasma é eliminado de forma extremamente lenta. A eliminação completa do problema só é possível em um em cada três pacientes, visto que, em muitos casos, mesmo após remissão estável, a patologia recidiva com o tempo. O reaparecimento da mancha está mais frequentemente associado à radiação ultravioleta ou a uma alteração acentuada no equilíbrio hormonal.

