Médico especialista do artigo
Novas publicações
Fratura do maxilar superior
Última revisão: 07.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
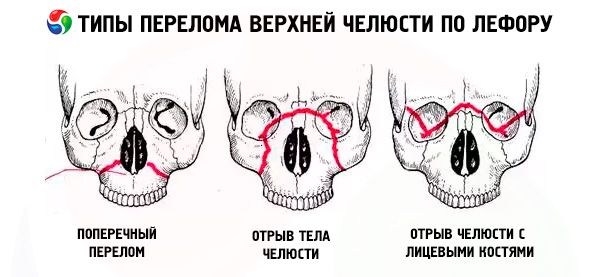
Uma fratura da maxila geralmente segue uma das três linhas típicas de menor resistência descritas por Le Fort: superior, média e inferior. Elas são comumente chamadas de linhas de Le Fort (Le Fort, 1901).
- Le Fort I - a linha inferior, tem uma direção da base da abertura piriforme horizontalmente e de volta ao processo pterigoide do osso esfenoide. Este tipo de fratura foi descrito pela primeira vez por Guerin, e Le Fort também o menciona em seu trabalho, portanto, a fratura ao longo da linha inferior deve ser chamada de fratura de Guerin-Le Fort.
- Le Fort II - a linha média, passa transversalmente pelos ossos nasais, assoalho da órbita, margem infraorbitária e depois desce ao longo da sutura zigomático-maxilar e do processo pterigóide do osso esfenóide.
- Le Fort III é a linha superior de menor resistência, passando transversalmente pela base dos ossos nasais, o assoalho da órbita, sua borda externa, o arco zigomático e o processo pterigóide do osso esfenóide.
No caso de uma fratura Le Fort I, apenas a arcada dentária do maxilar superior, juntamente com o processo palatino, é móvel; no caso de uma fratura Le Fort II, todo o maxilar superior e o nariz são móveis; e no caso de uma fratura Le Fort III, todo o maxilar superior, juntamente com o nariz e os ossos zigomáticos. A mobilidade indicada pode ser unilateral ou bilateral. No caso de fraturas unilaterais do maxilar superior, a mobilidade do fragmento é menos pronunciada do que no caso de fraturas bilaterais.
Fraturas do maxilar superior, especialmente ao longo da linha Le Fort III, são frequentemente acompanhadas por danos à base do crânio, concussões, hematomas ou compressão cerebral. Danos simultâneos ao maxilar e ao cérebro são frequentemente o resultado de traumas graves e severos: uma pancada no rosto com um objeto pesado, compressão, queda de grande altura. A condição de pacientes com fratura do maxilar superior é significativamente agravada por danos às paredes dos seios paranasais, à parte nasal da faringe, ao ouvido médio, às meninges, à fossa craniana anterior com os ossos nasais cravados nela e às paredes do seio frontal. Como resultado de uma fratura das paredes deste seio ou do labirinto etmoidal, pode ocorrer enfisema do tecido subcutâneo na órbita ocular, testa e bochecha, que se manifesta pelo sintoma característico de crepitação. Esmagamento ou ruptura dos tecidos moles da face são frequentemente observados.
 [ 1 ]
[ 1 ]
Sintomas de uma fratura no maxilar superior
Fraturas da base do crânio são acompanhadas pelos sintomas de "copos ensanguentados", sufusão subconjuntival (encharcamento de sangue), hematoma retroauricular (em caso de fratura da fossa craniana média), sangramento e, principalmente, liquorreia do ouvido e nariz, disfunção dos nervos cranianos e distúrbios neurológicos em geral. Na maioria das vezes, os ramos dos nervos trigêmeo, facial e oculomotor são danificados (perda de sensibilidade, alteração das expressões faciais, dor ao mover os globos oculares para cima ou para os lados, etc.).
A taxa de desenvolvimento de hematomas é de grande importância diagnóstica: rápida - indica sua origem local e lenta - ao longo de 1-2 dias - é típica de sangramento indireto e profundo, ou seja, uma fratura da base do crânio.
O diagnóstico de fraturas do maxilar superior, em comparação com lesões do maxilar inferior, é uma tarefa mais complexa, pois elas geralmente são acompanhadas por inchaço rápido e crescente dos tecidos moles (pálpebras, bochechas) e hemorragias intrateciduais.
Os sintomas mais típicos de uma fratura do maxilar superior:
- alongamento ou achatamento da parte média do rosto devido ao deslocamento da mandíbula rasgada para baixo ou para dentro (para trás);
- dor ao tentar fechar os dentes;
- má oclusão;
- sangramento pelo nariz e pela boca.
Este último é especialmente pronunciado em fraturas ao longo da linha Le Fort III. Além disso, as fraturas do maxilar superior são frequentemente impactadas, o que dificulta a detecção do principal sintoma de uma fratura de qualquer osso – o deslocamento de fragmentos e sua mobilidade patológica. Nesses casos, o diagnóstico pode ser auxiliado pelo achatamento do terço médio da face, má oclusão e o sintoma do degrau, revelados pela palpação das bordas das órbitas, arcos zigomáticos e cristas zigomático-alveolares (a área onde o processo zigomático do maxilar superior e o processo maxilar do osso zigomático se unem) e causados pela violação da integridade dessas formações ósseas.
Para aumentar a precisão do diagnóstico de fraturas do maxilar superior, deve-se levar em consideração a dor à palpação dos seguintes pontos, correspondentes às áreas de maior extensibilidade e compressão dos ossos:
- nasal superior - na base da raiz do nariz;
- nasal inferior - na base do septo nasal;
- supraorbital - ao longo da borda superior da órbita ocular;
- extraorbital - na borda externa da órbita ocular;
- infraorbital - ao longo da borda inferior da órbita ocular;
- zigomático;
- arqueado - no arco zigomático;
- tuberal - no tubérculo do maxilar superior;
- zigomático-alveolar - acima da área do 7º dente superior;
- canino;
- palatino (os pontos são palpados na lateral da cavidade oral).
Os sintomas de mobilidade dos fragmentos do maxilar superior e de "palato flutuante" podem ser identificados da seguinte forma: o médico segura o conjunto anterior de dentes e o palato com os dedos da mão direita e coloca a mão esquerda sobre as bochechas, pelo lado externo; em seguida, realiza leves movimentos de balanço para a frente, para baixo e para trás. Em caso de fraturas impactadas, a mobilidade do fragmento não pode ser determinada dessa forma. Nesses casos, é necessário palpar os processos pterigoides dos ossos esfenoides; nesse caso, o paciente geralmente sente dor, especialmente em fraturas ao longo das linhas Le Fort II e III, às vezes acompanhadas por uma série dos sintomas acima mencionados de fratura da base do crânio, labirinto etmoidal, ossos nasais, paredes inferiores das órbitas e ossos zigomáticos.
Em pacientes com lesões no maxilar superior e no osso frontal, são possíveis fraturas das paredes dos seios maxilares, maxilar inferior e ossos zigomáticos, labirinto etmoidal e septo nasal. Portanto, com fraturas combinadas da base do crânio, maxilar superior, ossos zigomáticos, septo nasal e ossos lacrimais, podem ocorrer lacrimejamento intenso e licorreia pelo nariz e pelos ouvidos.
A combinação de fraturas do maxilar superior com lesões traumáticas em outras partes do corpo, na maioria dos casos, manifesta-se clinicamente por uma síndrome particularmente grave de agravamento e sobreposição mútua. Pacientes com essa combinação devem ser classificados como vítimas com risco aumentado de desenvolver complicações sépticas generalizadas, não apenas na região maxilofacial, mas também em outros focos de lesão de localização distante (como resultado de metástase de infecção), incluindo lesões fechadas que não têm conexão anatômica direta com os maxilares, cavidade oral e face.
Muitos pacientes com fraturas nos maxilares superiores apresentam algum grau de neurite traumática dos ramos infraorbitais do nervo trigêmeo; algumas vítimas apresentam diminuição prolongada da excitabilidade elétrica dos dentes no lado da lesão.
De certa importância diagnóstica é a detecção pela palpação de irregularidades nas bordas da órbita (protrusões em degrau), cristas zigomático-alveolares, suturas nasolabiais, bem como alterações nas bordas do maxilar superior durante a radiografia em projeções axiais e frontais.
Resultados de fraturas de mandíbula
O resultado das fraturas de mandíbula depende de muitos fatores: a idade e o estado geral da vítima antes da lesão, a presença da síndrome de agravamento mútuo, a situação ambiental na área de residência permanente da vítima; em particular, na presença de um desequilíbrio de elementos minerais na água e nos alimentos (GP Ruzin, 1995). Assim, de acordo com GP Ruzin, em moradores de diferentes áreas da região de Ivano-Frankivsk, o curso das fraturas e a natureza dos processos metabólicos estudados são quase idênticos e podem ser considerados ótimos, enquanto na região de Amur, o processo de regeneração do tecido ósseo e as reações metabólicas são mais lentos. A frequência e a natureza das complicações dependem do período de adaptação do indivíduo nessa área. Os indicadores que ele utilizou: o índice de resposta inflamatória (IRI), o índice metabólico (IM), o índice de regeneração (IR) - permitem analisar a totalidade das mudanças nos indicadores estudados, mesmo nos casos em que as mudanças em cada um deles não vão além das normas fisiológicas. Portanto, o uso dos índices IVR, MI e RI permite prever o curso de uma fratura, o desenvolvimento de uma complicação inflamatória-infecciosa, elaborar um plano de tratamento para um paciente a fim de otimizar os processos metabólicos, prevenir complicações e monitorar a qualidade do tratamento, levando em consideração as características do paciente e as condições externas. Por exemplo, para a região de Ivano-Frankivsk, os valores críticos dos índices são: IVR - 0,650, MI - 0,400, RI - 0,400. Se valores menores forem obtidos, a terapia corretiva é necessária. A otimização metabólica não é necessária se IVR> 0,6755, MI> 0,528, RI> 0,550. O autor estabeleceu que, em diferentes regiões, os valores dos índices podem variar dependendo das condições médico-geográficas e biogeoquímicas que devem ser levadas em consideração em sua análise. Assim, na região de Amur, esses valores são menores do que na região de Ivano-Frankivsk. É por isso que é aconselhável realizar uma avaliação do IVR, MI e RI em conjunto com um exame clínico e radiológico do paciente nos primeiros 2 a 4 dias após a lesão - para identificar o nível inicial do potencial regenerativo e prescrever a terapia corretiva necessária, no 10º ao 12º dia - para esclarecer o tratamento que está sendo realizado, no 20º ao 22º dia - para analisar os resultados do tratamento e prever as características da reabilitação.
Segundo o GP Ruzin, em regiões com condições de hipo e desconforto, presença de desequilíbrio nos componentes minerais e na composição de aminoácidos das proteínas durante o período de adaptação, é necessário incluir anabolizantes e adaptógenos no complexo de tratamento. Dentre todos os fatores físicos utilizados por ele, a radiação laser teve o efeito positivo mais pronunciado.
Com base em sua pesquisa, o autor resume as recomendações práticas da seguinte forma:
- É aconselhável utilizar testes que caracterizem as condições do metabolismo e do processo reparador: índice de resposta inflamatória (IRI), índice metabólico (IM), índice de regeneração (IR).
- Se o IVR estiver abaixo de 0,675, é necessário o uso de antibióticos osteotrópicos; se o IVR estiver acima de 0,675, com imobilização oportuna e adequada, a antibioticoterapia não é indicada.
- Se os valores de IM e IR forem inferiores a 0,400, será necessária uma terapia que inclua um complexo de medicamentos e agentes que estimulem o metabolismo de proteínas e minerais.
- Em valores baixos de IVR, o uso de procedimentos térmicos locais (UHF) é contraindicado até que o foco inflamatório seja resolvido ou drenado.
- No tratamento de pacientes com fraturas do maxilar inferior em condições médicas e geográficas desfavoráveis, especialmente durante o período de adaptação, devem ser prescritos adaptógenos, anabolizantes e antioxidantes.
- Para resolver rapidamente o infiltrado e reduzir a duração da dor, é aconselhável usar irradiação a laser nos primeiros 5 a 7 dias após a lesão.
- Para otimizar o tratamento de pacientes com fratura de maxilar inferior e reduzir o tempo de internação, é necessário organizar salas de reabilitação e garantir a continuidade em todas as etapas do tratamento.
Com atendimento pré-hospitalar, médico e especializado oportuno, os resultados de fraturas de mandíbula em adultos são favoráveis. Por exemplo, V. F. Chistyakova (1980), utilizando um complexo de antioxidantes para o tratamento de fraturas não complicadas do maxilar inferior, conseguiu reduzir o tempo de internação de pacientes em 7,3 dias, e V. V. Lysenko (1993), ao tratar fraturas expostas, ou seja, obviamente infectadas com microflora oral, utilizando aerossol intraoral de espuma de nitazol, reduziu a porcentagem de osteomielite traumática em 3,87 vezes, reduzindo também o período de uso de antibióticos. De acordo com KS Malikov (1983), ao comparar o quadro radiográfico do processo de regeneração reparadora do maxilar inferior com índices autorradiográficos, um padrão específico no metabolismo mineral ósseo foi estabelecido: um aumento na intensidade da inclusão do isótopo radioativo 32 P e 45 Ca no regenerado ósseo do maxilar inferior danificado é acompanhado pelo aparecimento de áreas radiográficas de calcificação nas seções terminais dos fragmentos; a dinâmica da absorção de radiofármacos ocorre na forma de duas fases da concentração máxima dos compostos marcados 32 P e 45 Ca na zona da lesão. À medida que os fragmentos ósseos se consolidam em fraturas do maxilar inferior, o grau de intensidade da inclusão dos isótopos 32 P, 45 Ca na zona da lesão aumenta. A concentração máxima de compostos radioativos osteotrópicos nas seções terminais dos fragmentos é observada no 25º dia após a lesão do maxilar. O acúmulo de macro e microelementos nas seções terminais dos fragmentos do maxilar inferior tem um caráter fásico. O primeiro aumento na concentração de minerais é observado nos dias 10-25, o segundo nos dias 40-60. Em estágios posteriores da regeneração reparadora (120 dias), o metabolismo mineral na zona de fratura começa a se aproximar gradualmente dos parâmetros normais e, no 360º dia, está completamente normalizado, o que corresponde ao processo de reorganização final do calo ósseo que conectava os fragmentos da mandíbula. O autor descobriu que o alinhamento anatômico oportuno e correto dos fragmentos e sua fixação cirúrgica confiável (por exemplo, com uma sutura óssea) levam à fusão óssea precoce (25 dias) dos fragmentos da mandíbula e à restauração (após 4 meses) da estrutura normal do tecido ósseo recém-formado, e seu estudo por métodos de pesquisa bioquímica e espectral em comparação com dados morfológicos e autorradiográficos mostrou que o grau de saturação das microestruturas do calo com minerais aumenta gradualmente com o aumento da maturidade do tecido ósseo.
Em caso de uso prematuro de tratamento complexo, podem ocorrer as complicações inflamatórias mencionadas acima e outras (sinusite, artrite, granuloma migratório, etc.), podem se formar articulações falsas, pode ocorrer desfiguração cosmética do rosto, podem ocorrer distúrbios de mastigação e fala, e outras doenças não inflamatórias podem se desenvolver, exigindo tratamento complexo e de longo prazo.
Em casos de fraturas múltiplas de mandíbula em indivíduos idosos e senis, frequentemente são observadas fusão tardia, pseudoartrose, osteomielite, etc.
Em alguns casos, o tratamento de complicações pós-traumáticas requer a utilização de estruturas ortopédicas complexas, de acordo com a natureza dos distúrbios funcionais e anátomo-estéticos, bem como cirurgias reconstrutivas (osteoplastia, refratura e osteossíntese, artroplastia, etc.).
Diagnóstico de fratura do maxilar superior
O diagnóstico radiográfico de fraturas maxilares costuma ser muito difícil, visto que as radiografias em projeção lateral mostram uma sobreposição de dois ossos maxilares. Portanto, as radiografias da maxila geralmente são realizadas em apenas uma projeção (sagital) (radiografia de levantamento), e deve-se atentar para os contornos da crista alveolar zigomática, da margem infraorbitária e das bordas dos seios maxilares. Sua violação (dobras e ziguezagues) indica uma fratura da maxila.
Em caso de disjunção craniofacial (fratura ao longo da linha Le Fort III), a radiografia do esqueleto facial em projeção axial é de grande auxílio no estabelecimento do diagnóstico. Nos últimos anos, a tomografia e a radiografia panorâmica também têm sido utilizadas com sucesso.
Nos últimos anos, surgiram tecnologias de diagnóstico (tomografia computadorizada, ressonância magnética) que permitem o diagnóstico simultâneo de lesões no crânio facial e craniano. Assim, Y. Raveh et al. (1992), T. Vellemin e I. Mario (1994) dividiram as fraturas dos ossos frontal, maxilar, etmoide e órbita em dois tipos e um subtipo - (1a). O tipo I inclui fraturas fronto-nasal-etmoide e medial-orbital sem lesão dos ossos da base do crânio. No subtipo 1a, somam-se a isso a lesão da parede medial do canal óptico e a compressão do nervo óptico.
O tipo II inclui fraturas fronto-naso-etmoidais e médio-orbitais envolvendo a base do crânio; neste caso, as partes interna e externa do crânio facial e craniano são danificadas com deslocamento intracraniano da parede posterior do seio frontal, da parte anterior da base do crânio, da parede superior da órbita, dos ossos temporais e esfenoides e da região da sela túrcica; há rupturas da dura-máter. Este tipo de lesão é caracterizado por extravasamento de líquido cefalorraquidiano, protrusão herniária de tecido cerebral a partir da abertura da fratura, formação de telecanto bilateral com expansão da região interorbitária e compressão e lesão do nervo óptico.
Esse diagnóstico detalhado de traumas craniofaciais complexos permite, 10 a 20 dias após a lesão, comparar fragmentos ósseos da base do crânio e da face simultaneamente, o que possibilita reduzir o tempo de internação das vítimas e o número de complicações.
O que precisa examinar?
Como examinar?
Quem contactar?
Prestar assistência a vítimas de trauma maxilofacial
O tratamento de pacientes com fraturas de mandíbula envolve a restauração da forma e função perdidas o mais rápido possível. A solução para este problema inclui as seguintes etapas principais:
- alinhamento de fragmentos deslocados,
- fixando-os na posição correta;
- estimulação da regeneração do tecido ósseo na área da fratura;
- prevenção de vários tipos de complicações (osteomielite, pseudoartrose, sinusite traumática, flegmão ou abscesso perimaxilar, etc.).
O atendimento especializado para fraturas de mandíbula deve ser realizado o mais precocemente possível (nas primeiras horas após a lesão), pois o reposicionamento e a fixação oportunos dos fragmentos proporcionam condições mais favoráveis para a regeneração óssea e cicatrização dos tecidos moles danificados da cavidade oral, além de auxiliar na interrupção do sangramento primário e na prevenção do desenvolvimento de complicações inflamatórias.
A organização da assistência às vítimas de trauma maxilofacial deve prever a continuidade das medidas médicas ao longo de todo o percurso da vítima, desde o local do incidente até a instituição médica, com evacuação obrigatória até o destino. O escopo e a natureza da assistência prestada podem variar dependendo da situação no local do incidente e da localização dos centros e instituições médicas.
É feita uma distinção entre:
- primeiros socorros, que são prestados diretamente no local de um incidente, em postos médicos e são realizados pelas vítimas (na ordem de autoajuda ou assistência mútua), um ordenança ou um instrutor médico;
- cuidados pré-médicos prestados por um paramédico ou enfermeiro e que visam complementar as medidas de primeiros socorros;
- primeiros socorros médicos, que devem ser prestados, se possível, dentro de 4 horas a partir do momento da lesão; são realizados por médicos não especialistas (em hospitais distritais rurais, em centros médicos e estações de ambulância);
- atendimento cirúrgico qualificado, que deve ser prestado em instituições médicas no máximo 12 a 18 horas após a lesão;
- Cuidados especializados que devem ser prestados em instituição especializada no prazo de um dia após a lesão. Os prazos estipulados para a prestação de diversos tipos de cuidados são ideais.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Primeiros socorros no local
Os resultados favoráveis do tratamento de lesões maxilofaciais dependem em grande parte da qualidade e da pontualidade dos primeiros socorros. Não apenas a saúde, mas também, às vezes, a vida da vítima, especialmente em caso de sangramento ou asfixia, dependem da organização adequada. Frequentemente, uma das principais características das lesões maxilofaciais é a discrepância entre o tipo de vítima e a gravidade da lesão. É necessário chamar a atenção da população para essa característica por meio da realização de ações de educação em saúde (no sistema da Cruz Vermelha, durante as aulas de defesa civil).
O serviço médico deve dar grande atenção ao treinamento em técnicas de primeiros socorros, especialmente para trabalhadores de indústrias onde a incidência de lesões é bastante alta (mineração, agricultura, etc.).
Ao prestar os primeiros socorros a uma vítima com lesão facial no local do incidente, é necessário, em primeiro lugar, colocá-la em uma posição que evite asfixia, ou seja, deitá-la de lado, com a cabeça voltada para o ferimento ou com o rosto para baixo. Em seguida, um curativo asséptico deve ser aplicado no ferimento. Em caso de queimaduras químicas no rosto (ácidos ou álcalis), é necessário lavar imediatamente a superfície queimada com água fria para remover os restos das substâncias que causaram a queimadura.
Após os primeiros socorros serem prestados no local do incidente (posto médico), a vítima é evacuada para um posto de atendimento médico, onde os primeiros socorros são prestados por pessoal médico de nível médio.
Muitos pacientes com lesões maxilofaciais conseguem chegar de forma independente a centros médicos localizados perto do local do acidente (postos de saúde de fábricas e usinas). As vítimas que não conseguem se movimentar de forma independente são transportadas para instituições médicas em conformidade com as normas de prevenção de asfixia e sangramento.
Os primeiros socorros para ferimentos na região maxilofacial podem ser prestados por profissionais médicos de nível médio chamados ao local do incidente.
 [ 9 ]
[ 9 ]
Primeiro socorro
Assim como o socorro emergencial, o socorro para salvar vidas é prestado no local do acidente, em postos médicos, centros de saúde, postos de paramédicos e paramédicos-obstétricos. Nesse caso, os esforços devem ser direcionados principalmente para estancar hemorragias, prevenir asfixia e choque.
Profissionais médicos de nível médio (técnicos de prótese dentária, paramédicos, parteiras, enfermeiros) devem conhecer os princípios básicos do diagnóstico de lesões faciais, elementos de primeiros socorros e detalhes específicos do transporte de pacientes.
A quantidade de cuidados pré-hospitalares depende da natureza da lesão, da condição do paciente, do ambiente em que esse cuidado é fornecido e das qualificações dos profissionais médicos.
O pessoal médico deve determinar a hora, o local e as circunstâncias do ferimento; após examinar a vítima, fazer um diagnóstico preliminar e executar uma série de medidas terapêuticas e preventivas.
Combate ao sangramento
A rica rede de vasos sanguíneos na região maxilofacial cria condições favoráveis à ocorrência de sangramento em lesões faciais. O sangramento pode ocorrer não apenas para fora ou para dentro da cavidade oral, mas também para as profundezas dos tecidos (latente).
Em caso de sangramento de pequenos vasos, o ferimento pode ser tamponado e uma bandagem de pressão aplicada (desde que isso não cause risco de asfixia ou deslocamento de fragmentos da mandíbula). Uma bandagem de pressão pode ser usada para estancar o sangramento na maioria das lesões da região maxilofacial. Em casos de lesão de grandes ramos da artéria carótida externa (lingual, facial, maxilar, temporal superficial), o sangramento temporário pode ser estancado no atendimento de emergência com pressão digital.
Prevenção da asfixia e métodos de combate
Em primeiro lugar, é necessário avaliar corretamente o estado do paciente, prestando atenção à natureza da sua respiração e posição. Neste caso, pode ser detectada asfixia, cujo mecanismo pode ser diferente:
- deslocamento da língua para trás (luxação);
- fechamento do lúmen da traqueia por coágulos sanguíneos (obstrutivo);
- compressão da traqueia por hematoma ou tecido edematoso (estenótico);
- fechamento da entrada da laringe com um retalho pendurado de tecido mole do palato ou da língua (valvar);
- aspiração de sangue, vômito, terra, água, etc. (aspiração).
Para evitar asfixia, o paciente deve estar sentado, ligeiramente inclinado para a frente e com a cabeça baixa; em caso de lesões múltiplas graves e perda de consciência, deitar-se de costas, virando a cabeça em direção à lesão ou para o lado. Se a lesão permitir, o paciente pode ser deitado de bruços.
A causa mais comum de asfixia é a retração da língua, que ocorre quando o corpo do maxilar inferior, especialmente o queixo, é esmagado em fraturas mentonianas duplas. Um dos métodos eficazes para combater essa asfixia (luxação) é fixar a língua com uma ligadura de seda ou perfurá-la com um alfinete de segurança ou grampo de cabelo. Para prevenir a asfixia obstrutiva, é necessário examinar cuidadosamente a cavidade oral e remover coágulos sanguíneos, corpos estranhos, muco, restos de comida ou vômito.
Medidas anti-choque
As medidas acima devem incluir principalmente a interrupção oportuna do sangramento, a eliminação da asfixia e a implementação da imobilização para transporte.
O combate ao choque em lesões na região maxilofacial inclui toda uma série de medidas realizadas em casos de choque decorrentes de lesões em outras áreas do corpo.
Para evitar novas infecções na ferida, é necessário aplicar uma bandagem de gaze asséptica (protetora) (por exemplo, uma embalagem individual). Vale lembrar que, em caso de fraturas dos ossos faciais, a bandagem não deve ser apertada demais para evitar o deslocamento dos fragmentos, especialmente em caso de fraturas do maxilar inferior.
Profissionais de saúde de nível médio estão proibidos de suturar feridas de tecidos moles em caso de lesões faciais. Em caso de feridas abertas na região maxilofacial, incluindo todas as fraturas de mandíbula dentro da arcada dentária, é obrigatório, nesta fase da assistência, administrar 3000 AE de soro antitetânico Bezredko.
Para imobilização de transporte, são aplicadas bandagens de fixação - uma bandagem de gaze comum, uma bandagem tipo tipoia, uma bandagem circular, uma bandagem rígida para o queixo ou uma bandagem de transporte padrão composta por uma bandagem para o queixo e uma touca macia.
Caso o médico não disponha desses meios convencionais, ele pode utilizar uma gaze comum (bandagem) tipo hipocrático em combinação com uma atadura de gaze tipo tipoia; porém, em casos em que o paciente é transportado por longa distância até uma instituição especializada, é mais adequado aplicar uma atadura gessada tipo tipoia.
É necessário preencher claramente o encaminhamento para a instituição médica, indicando tudo o que foi feito ao paciente e garantir o método correto de transporte.
Se o histórico médico do paciente indicar perda de consciência, o exame, a assistência e o transporte devem ser realizados somente na posição deitada.
O equipamento do posto de primeiros socorros deve incluir tudo o que for necessário para prestar os primeiros socorros em caso de lesão facial, incluindo alimentação e saciar a sede do paciente (copo, etc.).
No caso de um afluxo em massa de vítimas (como resultado de acidentes, desastres, etc.), sua correta evacuação e triagem de transporte (por um paramédico ou enfermeiro) é muito importante, ou seja, estabelecer a ordem de evacuação e determinar a posição das vítimas durante o transporte.
 [ 10 ]
[ 10 ]
Primeiro socorro
Os primeiros socorros médicos são prestados por médicos de hospitais regionais, distritais, rurais, centros de saúde centrais, distritais e municipais, etc.
A principal tarefa neste caso é prestar assistência para salvar vidas: combater sangramentos, asfixia e choque, verificar e, se necessário, corrigir ou substituir curativos aplicados anteriormente.
O combate ao sangramento é realizado ligando os vasos da ferida ou tamponando-a firmemente. Em caso de sangramento intenso da "cavidade oral", que não pode ser estancado pelos meios convencionais, o médico deve realizar uma traqueotomia urgente e tamponar firmemente a cavidade oral e a faringe.
Se surgirem sinais de sufocamento, as medidas de tratamento são determinadas pela causa que o causou. Em caso de asfixia por luxação, a língua é suturada. Um exame completo da cavidade oral e a remoção de coágulos sanguíneos e corpos estranhos eliminam o risco de asfixia obstrutiva. Se, apesar das medidas indicadas, a asfixia persistir, uma traqueotomia urgente é indicada.
As medidas antichoque são realizadas de acordo com as regras gerais de cirurgia de emergência.
Em seguida, em caso de fraturas de mandíbula, é necessário aplicar uma bandagem de fixação para realizar a imobilização de transporte (temporária) e dar ao paciente algo para beber da maneira usual ou usando um copo com um tubo de borracha conectado ao bico.
Métodos de fixação temporária de fragmentos de mandíbula
Atualmente, existem os seguintes métodos de imobilização temporária (transporte) de fragmentos de mandíbula:
- tiras de queixo;
- bandagem de gesso ou esparadrapo;
- ligadura intermaxilar com fio ou fio plástico;
- conjunto padrão e outros. por exemplo, ligadura contínua em oito, ligadura lingual-labial, ligadura de Y. Galmosh, ligadura de fio contínua de acordo com Stout, Ridson, Obwegeser, Elenk, descrita muito bem por Y. Galmosh (1975).
A escolha do método de imobilização temporária dos fragmentos é determinada pela localização das fraturas, seu número, o estado geral da vítima e a presença de dentes suficientemente estáveis para fixar a tala ou bandagem.
Em caso de fratura do processo alveolar do maxilar superior ou inferior, após o alinhamento dos fragmentos, geralmente é utilizada uma bandagem externa tipo tipoia de gaze, pressionando o maxilar inferior contra o superior.
Para todas as fraturas do corpo do maxilar superior, após os fragmentos terem sido reduzidos, uma tala metálica de A. A. Limberg é colocada no maxilar superior ou uma bandagem tipo tipoia é aplicada no maxilar inferior.
Se não houver dentes no maxilar superior, um revestimento de stens ou cera é colocado na gengiva.
Se o paciente tiver dentaduras na boca, elas são usadas como espaçadores entre as arcadas dentárias, e uma bandagem tipo tipoia é aplicada adicionalmente. Na parte anterior das dentaduras plásticas, deve-se fazer um furo com um cortador para o bico de um copo, tubo de drenagem ou colher de chá, para garantir que o paciente possa comer.
Se houver dentes em ambos os maxilares, em caso de fraturas do corpo do maxilar inferior, os fragmentos são reforçados com uma bandagem de ligadura intermaxilar, uma tipoia rígida padrão ou uma tala de gesso, que é colocada no maxilar inferior e fixada à abóbada craniana.
Em caso de fraturas na região dos processos condilares do maxilar inferior, utiliza-se uma ligadura intraoral ou bandagem rígida com tração elástica na cabeça da vítima. Em casos de fraturas dos processos condilares com má oclusão (aberta), o maxilar inferior é fixado com um espaçador entre os últimos molares grandes antagonistas. Se não houver dentes no maxilar inferior lesionado, podem ser utilizadas dentaduras em combinação com uma tipoia rígida; na ausência de dentaduras, utiliza-se uma tipoia rígida ou uma bandagem circular de gaze.
Em caso de fraturas combinadas dos maxilares superior e inferior, utilizam-se os métodos descritos acima para fixação separada dos fragmentos, por exemplo, a tala de Rauer-Urbanskaya em combinação com a ligadura dos dentes nas extremidades dos fragmentos do maxilar inferior. A ligadura deve envolver dois dentes de cada fragmento, formando um oito. Se não houver risco de sangramento intraoral, retração da língua, vômitos, etc., pode-se utilizar uma tipoia rígida.
Na fase de primeiros socorros, é necessário decidir corretamente o momento e o método de transporte da vítima e, se possível, determinar o objetivo da evacuação. Na presença de fraturas complexas e múltiplas dos ossos faciais, é aconselhável reduzir ao mínimo o número de "etapas de evacuação", encaminhando esses pacientes diretamente para os departamentos de internação maxilofacial de hospitais republicanos, regionais e provinciais (municipais).
Em caso de trauma combinado (especialmente trauma craniano), a questão do transporte do paciente deve ser decidida com cuidado, ponderação e em conjunto com os especialistas relevantes. Nesses casos, é mais apropriado convocar especialistas de instituições regionais ou municipais para consulta no hospital distrital rural do que transportar pacientes com concussão ou contusão cerebral para lá.
Se houver um dentista no hospital local, os primeiros socorros para condições como danos não penetrantes nos tecidos moles da face que não requerem cirurgia plástica primária, fraturas dentárias, fraturas dos processos alveolares dos maxilares superior e inferior, fraturas simples não complicadas do maxilar inferior sem deslocamento, fraturas dos ossos nasais que não requerem redução, luxações do maxilar inferior que foram reduzidas com sucesso, queimaduras faciais de primeiro e segundo graus, podem ser complementados com elementos de cuidados especializados.
Pacientes com trauma facial combinado, especialmente se houver concussão, devem ser hospitalizados em hospitais distritais. Ao decidir sobre o transporte nas primeiras horas após o ferimento para serviços especializados, o estado geral do paciente, o tipo de transporte, as condições da estrada e a distância até o centro médico devem ser levados em consideração. O meio de transporte mais adequado para esses pacientes pode ser considerado um helicóptero e, se as estradas estiverem em boas condições, ambulâncias especializadas.
Após os primeiros socorros no hospital distrital, pacientes com fraturas dos maxilares superior e inferior, politraumatismos dos ossos faciais complicados por traumas de qualquer localização, lesões penetrantes e extensas dos tecidos moles que necessitem de cirurgia plástica primária são encaminhados para departamentos especializados do hospital distrital, municipal ou regional. A decisão sobre para onde o paciente deve ser encaminhado – para o hospital distrital (se houver dentistas) ou para o departamento de maxilofacial do hospital mais próximo – é tomada de acordo com as condições locais.
Atendimento cirúrgico qualificado
O atendimento cirúrgico qualificado é prestado por cirurgiões e traumatologistas em ambulatórios, centros de trauma, departamentos cirúrgicos ou de trauma de hospitais municipais ou distritais. Deve ser prestado, em primeiro lugar, às vítimas que dele necessitem por motivos vitais. Entre eles, estão pacientes com sinais de choque, sangramento, perda aguda de sangue e asfixia. Por exemplo, se, em caso de sangramento ininterrupto de grandes vasos da região maxilofacial ou sangramento ocorrido em estágios anteriores, não for possível ligar o vaso sangrante de forma confiável, então a artéria carótida externa do lado correspondente é ligada. Nesta fase do atendimento, todas as vítimas com lesões na região maxilofacial são divididas em três grupos.
O primeiro grupo - aqueles que necessitam apenas de assistência cirúrgica (lesões de tecidos moles sem defeitos verdadeiros, queimaduras de primeiro e segundo graus, congelamento facial); para eles, esta etapa do tratamento é a final.
O segundo grupo - aqueles que necessitam de tratamento especializado (lesões de tecidos moles que requerem cirurgia plástica; danos aos ossos faciais; queimaduras de terceiro e quarto graus e ulcerações no rosto que requerem tratamento cirúrgico); após atendimento cirúrgico de emergência, são transportados para hospitais maxilofaciais.
O terceiro grupo inclui vítimas não transportáveis, bem como indivíduos com lesões combinadas em outras áreas do corpo (especialmente traumatismo cranioencefálico), que são líderes em termos de gravidade.
Um dos motivos para o tratamento cirúrgico repetido de uma ferida é a intervenção sem exame radiográfico prévio. Se houver suspeita de fraturas ósseas faciais, este procedimento é obrigatório. A maior capacidade regenerativa dos tecidos faciais permite que a intervenção cirúrgica seja realizada com a máxima preservação tecidual.
Ao prestar atendimento cirúrgico qualificado às vítimas do grupo II que serão encaminhadas para instituições médicas especializadas (na ausência de contraindicações para transporte), o cirurgião deve:
- para realizar anestesia prolongada do local da fratura; ou melhor ainda - anestesia prolongada de toda a metade da face, usando o método de P. Yu. Stolyarenko (1987): por meio de uma injeção de agulha sob a borda óssea na borda inferior do arco zigomático na junção do processo temporal do osso zigomático com o processo zigomático do osso temporal;
- injetar antibióticos na ferida, administrar antibióticos internamente;
- realizar a imobilização de transporte mais simples, por exemplo, aplicar uma bandagem de transporte padrão;
- certifique-se de que não haja sangramento do ferimento, asfixia ou ameaça de asfixia durante o transporte;
- monitorar a administração do soro antitetânico;
- garantir o transporte adequado para uma unidade médica especializada, acompanhado por pessoal médico (determinar o tipo de transporte, a posição do paciente);
- indicar claramente nos documentos que acompanham tudo o que foi feito ao paciente.
Nos casos em que existam contraindicações ao encaminhamento da vítima para outra instituição médica (Grupo III), é-lhe prestada assistência qualificada no departamento cirúrgico com a intervenção de dentistas de hospitais ou clínicas, que são obrigados
Os cirurgiões gerais e traumatologistas, por sua vez, devem estar familiarizados com os princípios básicos de assistência em caso de trauma na região maxilofacial, aderir aos princípios do tratamento cirúrgico de feridas faciais e conhecer os métodos básicos de imobilização de transporte de fraturas.
O tratamento de vítimas com ferimentos combinados na face e outras áreas em um hospital cirúrgico (traumatológico) deve ocorrer com a participação de um cirurgião maxilofacial.
Se um hospital distrital possuir um departamento de traumatologia maxilofacial ou um consultório odontológico, o chefe do departamento (dentista) deve ser responsável pela organização e pelo estado do atendimento odontológico traumatológico no distrito. Para o registro correto de traumas maxilofaciais, o dentista deve estabelecer contato com as unidades de saúde bucal e os hospitais distritais. Além disso, deve ser realizada uma análise dos resultados do tratamento de pacientes com traumatismo facial internados em instituições distritais e regionais.
Pacientes com lesões faciais complexas e complicadas são encaminhados ao departamento maxilofacial se for necessária cirurgia plástica primária de tecidos moles e se forem utilizados os métodos mais recentes de tratamento de fraturas ósseas faciais, incluindo enxerto ósseo primário.
Atendimento especializado de emergência e acompanhamento de fratura maxilar
Este tipo de atendimento é oferecido em departamentos de internação maxilofacial de hospitais republicanos, regionais, provinciais e municipais, em clínicas de odontologia cirúrgica de universidades médicas, institutos de pesquisa odontológica, em departamentos maxilofaciais de institutos de pesquisa de traumatologia e ortopedia.
Quando as vítimas são admitidas no departamento de admissão do hospital, é aconselhável identificar três grupos de classificação (de acordo com VI Lukyanenko):
O primeiro grupo - aqueles que necessitam de medidas urgentes, atendimento qualificado ou especializado na sala de curativos ou na sala de cirurgia: aqueles com ferimentos na face e sangramento contínuo sob bandagens ou na cavidade oral; aqueles em estado de asfixia ou com respiração externa instável, após traqueostomia com tamponamento apertado da cavidade oral e faringe; aqueles em estado inconsciente. Eles são encaminhados para a sala de cirurgia ou sala de curativos primeiramente em uma maca.
O segundo grupo é composto por aqueles que necessitam de esclarecimento do diagnóstico e determinação da gravidade principal da lesão. Incluem-se aqui os feridos com lesões combinadas nos maxilares e face, órgãos otorrinolaringológicos, crânio, órgãos da visão, etc.
O terceiro grupo são aqueles sujeitos a encaminhamento para o departamento de segunda prioridade. Este grupo inclui todas as vítimas que não foram incluídas nos dois primeiros grupos.
Antes do início do tratamento cirúrgico, a vítima deve ser examinada clínica e radiologicamente. Com base nos dados obtidos, o escopo da intervenção é determinado.
O tratamento cirúrgico, independentemente de ser precoce, tardio ou tardio, deve ser imediato e, se possível, completo, incluindo cirurgia plástica local de partes moles e até mesmo enxerto ósseo de maxilar inferior.
Como apontam A. A. Skager e T. M. Lurye (1982), a natureza do blastema regenerativo (osteogênico, condrogênico, fibroso, misto) é determinada pela atividade oxibiótica dos tecidos na zona de fratura, em relação à qual todos os fatores traumáticos e terapêuticos afetam a velocidade e a qualidade da osteogênese reparadora, principalmente por meio do suprimento sanguíneo local. Como resultado da lesão, sempre ocorrem distúrbios circulatórios de natureza local (ferida e área da fratura), regional (área maxilofacial) ou geral (choque traumático). Os distúrbios circulatórios locais e regionais costumam ser mais prolongados, especialmente na ausência de imobilização de fragmentos e na ocorrência de complicações inflamatórias. Como resultado, a reação reparadora dos tecidos é distorcida.
Com suprimento sanguíneo adequado para a área lesada, em condições de estabilidade do fragmento, ocorre a formação primária de tecido ósseo angiogênico. Em condições vasculares-regenerativas menos favoráveis, que ocorrem principalmente na ausência de estabilidade na área de junção do fragmento, tecido conjuntivo ou cartilaginoso, forma-se o regenerado, ou seja, ocorre a "osteossíntese reparadora", especialmente na ausência de alinhamento oportuno e correto dos fragmentos. Esse processo de regeneração reparadora requer mais recursos teciduais e tempo. Pode resultar em fusão óssea secundária da fratura, mas, nesse caso, o tecido conjuntivo cicatricial com focos de inflamação crônica às vezes persiste por muito tempo ou permanece para sempre na área da fratura, o que pode se manifestar clinicamente na forma de exacerbação da osteomielite traumática.
Do ponto de vista da otimização do complexo vascular-regenerativo, a reposição fechada e a fixação de fragmentos ósseos faciais apresentam vantagem sobre a osteossíntese aberta com ampla exposição das extremidades dos fragmentos.
Portanto, os seguintes princípios formam a base do tratamento moderno de fraturas ósseas:
- comparação perfeitamente precisa de fragmentos;
- trazendo os fragmentos ao longo de toda a superfície da fratura para uma posição de contato firme (batidos juntos);
- forte fixação dos fragmentos reposicionados e suas superfícies de contato, eliminando ou quase eliminando qualquer mobilidade visível entre eles durante todo o período necessário para a consolidação completa da fratura;
- manutenção da mobilidade das articulações temporomandibulares se o cirurgião tiver um dispositivo para reposicionamento extraoral e fixação de fragmentos do maxilar inferior.
Isso garante uma fusão mais rápida dos fragmentos ósseos. A conformidade com esses princípios garante a fusão primária da fratura e permite períodos de tratamento mais curtos para os pacientes.
Medidas adicionais de tratamento geral e local para fraturas recentes complicadas por inflamação
O tratamento especializado para lesões maxilofaciais envolve uma série de medidas que visam prevenir complicações e acelerar a regeneração do tecido ósseo (tratamentos fisioterapêuticos, terapia por exercícios, terapia vitamínica, etc.). Todos os pacientes também devem receber nutrição adequada e cuidados bucais adequados. Em grandes departamentos, recomenda-se a alocação de enfermarias especiais para pacientes com trauma.
Em todos os tipos de assistência, é necessário preencher a documentação médica de forma clara e correta.
As medidas para prevenir complicações incluem a administração de soro antitetânico, administração local de antibióticos no período pré-operatório, higienização da cavidade oral e imobilização temporária de fragmentos (na medida do possível). É importante lembrar que a infecção em fraturas na arcada dentária pode ocorrer não apenas com ruptura da mucosa ou lesão cutânea, mas também na presença de focos inflamatórios periapicais de dentes localizados na área da fratura ou em sua proximidade.
Se necessário, além da aplicação de uma bandagem de transporte padrão, a fixação intermaxilar é realizada por meio de amarração dos dentes.
O método de anestesia é selecionado dependendo da situação e do número de pacientes internados. Além do estado geral do paciente, é necessário considerar a localização e a natureza da fratura, bem como o tempo previsto para fixação ortopédica ou osteossíntese. Na maioria dos casos de fraturas do corpo e ramo da mandíbula (exceto fraturas altas do processo condilar, acompanhadas de luxação da cabeça da mandíbula), pode-se utilizar anestesia local de condução e infiltração. A anestesia de condução é melhor realizada na área da abertura oval (se necessário, em ambos os lados) para desativar não apenas os ramos sensoriais, mas também os motores do nervo mandibular. A anestesia local potencializada é mais eficaz. O bloqueio de condução prolongado e sua combinação com o uso de calipsol em doses subnarcóticas também são utilizados.
Para decidir o que fazer com um dente localizado diretamente na fissura da fratura, é necessário determinar a relação de suas raízes com o plano da fratura. Três posições são possíveis:
- a fenda da fratura percorre toda a superfície lateral da raiz do dente - do colo até a abertura do ápice;
- o ápice do dente está localizado na abertura da fratura;
- A abertura da fratura passa obliquamente em relação ao eixo vertical do dente, mas fora do seu alvéolo, sem danificar o periodonto e as paredes do alvéolo dentário.
A terceira posição do dente é a mais favorável em termos de prognóstico de consolidação (sem o desenvolvimento de uma complicação inflamatória clinicamente perceptível), e a primeira posição é a menos favorável, pois neste caso há uma ruptura da membrana mucosa da gengiva no colo do dente e uma abertura de fratura aberta, causando infecção inevitável dos fragmentos da mandíbula com microflora patogênica da cavidade oral. Portanto, mesmo antes da imobilização, é necessário remover os dentes na primeira posição, bem como quebrados, deslocados, esmagados, destruídos por cárie, complicados por pulpite ou periodontite crônica. Após a extração do dente, recomenda-se isolar a zona de fratura tamponando o alvéolo com gaze iodofórmica. NM Gordiyuk et al. (1990) recomendam o tamponamento dos alvéolos com âmnio preservado (em uma solução de cloramina a 2%).
É muito importante determinar a natureza da microflora na área da fratura e examinar sua sensibilidade a antibióticos. Dentes intactos na segunda e terceira posições podem ser deixados condicionalmente no espaço da fratura, mas, neste caso, o tratamento complexo deve incluir antibióticos e fisioterapia. Se, durante esse tratamento, surgirem os primeiros sinais clínicos de inflamação na área da fratura, o dente remanescente é tratado conservadoramente, seus canais radiculares são obturados e, se estiverem obstruídos, são removidos.
Rudimentos dentários, dentes com raízes não formadas e dentes ainda não irrompidos (em particular, terceiros molares), na ausência de inflamação ao redor deles, também podem ser deixados condicionalmente na área da fratura, porque, como mostram nossa experiência e observações de outros autores, o bem-estar na área dos dentes deixados na lacuna da fratura, clinicamente determinado no dia da alta hospitalar do paciente, é frequentemente enganoso e instável, especialmente nos primeiros 3 a 9 meses após a lesão. Isso se explica pelo fato de que, às vezes, a polpa de dentes birradiculares localizados na área da fratura, acompanhada de dano ao feixe vasculonervoso mandibular, sofre profundas alterações inflamatórias-distróficas que terminam em necrose. Quando o feixe vasculonervoso de um dente unirradicular é danificado, alterações necróticas na polpa são observadas na maioria dos casos.
Segundo dados de diversos autores, a preservação de dentes na fissura da fratura é possível apenas em 46,3% dos pacientes, enquanto os demais desenvolvem periodontite, reabsorção óssea e osteomielite. Ao mesmo tempo, rudimentos dentários e dentes com raízes incompletamente formadas, preservados desde que não apresentem sinais de inflamação, apresentam alta viabilidade: após a imobilização confiável dos fragmentos, os dentes continuam a se desenvolver normalmente (em 97%) e irrompem em tempo hábil, e a excitabilidade elétrica de sua polpa se normaliza a longo prazo. Dentes reimplantados na fissura da fratura morrem, em média, em metade dos pacientes.
Se, além de danos na região maxilofacial, houver concussão ou lesão cerebral, disfunção dos sistemas circulatório, respiratório e digestivo, etc., as medidas necessárias são tomadas e o tratamento adequado é prescrito. Muitas vezes, é necessário recorrer a consultas com diversos especialistas.
Devido à conexão anatômica dos ossos do crânio e da face, todas as estruturas da parte craniana do crânio sofrem em caso de trauma na região maxilofacial. A força do fator atuante, em sua intensidade, geralmente excede o limite de elasticidade e resistência de cada osso facial. Nesses casos, partes adjacentes e mais profundas da face e até mesmo a parte craniana do crânio são danificadas.
Uma característica do trauma facial e cerebral combinado é que o dano cerebral pode ocorrer mesmo sem um golpe na parte cerebral do crânio. A força traumática que causou uma fratura do osso facial é transmitida diretamente ao cérebro adjacente, causando alterações neurodinâmicas, fisiopatológicas e estruturais de vários graus. Portanto, o dano combinado à região maxilofacial e ao cérebro pode ser causado pelo impacto de um agente traumático apenas na parte facial do crânio ou nas partes facial e cerebral do crânio simultaneamente.
Clinicamente, a lesão craniocerebral fechada manifesta-se com sintomas cerebrais e locais gerais. Os sintomas cerebrais gerais incluem perda de consciência, dor de cabeça, tontura, náusea, vômito e amnésia, e os sintomas locais incluem disfunção dos nervos cranianos. Todos os pacientes com histórico de concussão requerem tratamento complexo com um neurocirurgião ou neurologista. Infelizmente, a concussão combinada com traumatismo ósseo facial geralmente é diagnosticada apenas em casos com sintomas neurológicos pronunciados.
Complicações da fratura de mandíbula, prevenção e tratamento
Todas as complicações decorrentes de fraturas de mandíbula podem ser divididas em gerais e locais, inflamatórias e não inflamatórias; ao longo do tempo, são divididas em precoces e remotas (tardias).
Complicações precoces comuns incluem distúrbios do estado psicoemocional e neurológico, alterações no sistema circulatório e em outros sistemas. A prevenção e o tratamento dessas complicações são realizados por cirurgiões maxilofaciais em conjunto com especialistas relevantes.
Entre as complicações locais precoces, as mais frequentemente observadas são disfunção do aparelho mastigatório (incluindo as articulações temporomandibulares), osteomielite traumática (em 11,7% das vítimas), supuração de hematomas, linfadenite, artrite, abscessos, flegmão, sinusite, consolidação retardada de fragmentos, etc.
Para prevenir possíveis complicações gerais e locais, é aconselhável realizar bloqueios trigemino-simpáticos com novocaína e do seio carotídeo, que permitem o desligamento das zonas reflexogênicas extracerebrais, normalizando assim a dinâmica do líquido cefalorraquidiano, a respiração e a circulação cerebral.
O bloqueio trigemino-simpático é realizado de acordo com o conhecido método de M. P. Zhakov. O bloqueio do seio carotídeo é realizado da seguinte forma: um travesseiro é colocado sob as costas da vítima, deitada de costas, na altura das escápulas, de modo que a cabeça fique ligeiramente inclinada para trás e virada na direção oposta. Uma agulha é injetada ao longo da borda interna do músculo esternocleidomastoideo, 1 cm abaixo do nível da borda superior da cartilagem tireoide (projeção do seio carotídeo). À medida que a agulha avança, a novocaína é injetada. Quando a fáscia do feixe vasculonervoso é perfurada, uma certa resistência é superada e a pulsação dos seios carotídeos é sentida. São injetados 15 a 20 ml de solução de novocaína a 0,5%.
Dado o risco aumentado de desenvolvimento de complicações sépticas em pacientes com lesões na região maxilofacial, cérebro e outras áreas do corpo, é necessário prescrever doses maciças de antibióticos (após teste intradérmico de tolerância individual) já no primeiro dia após a admissão no hospital.
Se ocorrerem complicações do sistema respiratório (que frequentemente são a causa da morte nesses pacientes), são indicadas terapia hormonal e observação radiológica dinâmica (com o envolvimento de especialistas apropriados). O atendimento especializado para esses pacientes deve ser prestado por um cirurgião bucomaxilofacial imediatamente após a recuperação das vítimas do choque, mas no máximo 24 a 36 horas após o trauma.
Vários fatores adversos locais e gerais (infecção da cavidade oral e dentes cariados, esmagamento de tecidos moles, hematoma, fixação insuficientemente rígida, exaustão do paciente devido à interrupção da nutrição normal, estresse psicoemocional, disfunção do sistema nervoso, etc.) contribuem para a ocorrência de processos inflamatórios. Portanto, um dos principais pontos do tratamento da vítima é estimular o processo de cicatrização da fratura de mandíbula, aumentando a capacidade regenerativa do corpo do paciente e prevenindo a formação de camadas inflamatórias na área afetada.
Nos últimos anos, devido à crescente resistência da infecção estafilocócica aos antibióticos, o número de complicações inflamatórias em lesões ósseas faciais aumentou. O maior número de complicações na forma de processos inflamatórios ocorre em fraturas localizadas na região do ângulo do maxilar inferior. Isso se explica pelo fato de os músculos mastigatórios localizados em ambos os lados da área da fratura se contraírem reflexivamente, penetrarem na fenda e serem pinçados entre os fragmentos. Como a membrana mucosa da gengiva na região do ângulo do maxilar inferior está firmemente fundida com o periósteo do processo alveolar e se rompe ao menor deslocamento dos fragmentos, formam-se portas de entrada constantemente abertas para infecção, através das quais microrganismos patogênicos, saliva, células epiteliais esfoliadas e massas alimentares entram na fenda óssea. Durante os movimentos de deglutição, as fibras musculares pinçadas pelos fragmentos se contraem, resultando em um fluxo ativo de saliva para as profundezas da fenda óssea.
A evidência do aumento da inflamação do osso e dos tecidos moles geralmente é o rápido desenvolvimento de hiperemia da pele, dor, infiltração, etc.
O desenvolvimento de complicações é facilitado por fatores como periodontite (em 14,4% das vítimas), hospitalização tardia e prestação intempestiva de cuidados especializados, idade avançada dos pacientes, presença de doenças crônicas concomitantes, maus hábitos (alcoolismo), diminuição da reatividade do corpo, diagnóstico incorreto e escolha do método de tratamento, disfunção do sistema nervoso periférico decorrente de fratura (dano aos ramos do nervo trigêmeo), etc.
Um fator significativo que atrasa a consolidação de fragmentos da mandíbula é a osteomielite traumática, que, juntamente com outros processos inflamatórios, ocorre com frequência especial em casos em que o reposicionamento e a imobilização dos fragmentos foram realizados posteriormente.
É necessário levar em consideração que qualquer lesão causa uma reação inflamatória ao redor da ferida. Independentemente do tipo de agente lesivo (físico, químico, biológico), os mecanismos patogênicos do processo inflamatório em desenvolvimento são os mesmos e são caracterizados por uma violação do estado da microcirculação, processos de oxidação-redução e ação de microrganismos nos tecidos danificados. Em caso de lesões, a contaminação bacteriana da ferida é inevitável. A gravidade do processo inflamatório purulento depende das características do agente infeccioso, do estado imunobiológico do corpo do paciente no momento da introdução do patógeno e do grau de distúrbios vasculares e metabólicos dos tecidos no local da lesão. A resistência dos tecidos danificados à infecção purulenta é drasticamente reduzida, criando condições para a reprodução do patógeno e a manifestação de suas propriedades patogênicas, causando uma reação inflamatória e tendo um efeito destrutivo nos tecidos.
No local de ação do fator prejudicial, criam-se condições ideais para a ativação de enzimas proteolíticas liberadas por microrganismos, tecidos afetados, leucócitos e a formação de mediadores estimuladores da inflamação – histamina, serotonina, cininas, heparina, proteínas ativadas, etc., que causam distúrbios na microcirculação, nas trocas transcapilares e na coagulação sanguínea. As proteases teciduais, produtos da atividade microbiana, contribuem para a desordem dos processos de oxirredução e para a separação da respiração tecidual.
O acúmulo resultante de produtos suboxidados e o desenvolvimento de acidose tecidual levam a distúrbios secundários da micro-hemodinâmica no local da lesão e ao desenvolvimento de deficiência vitamínica local.
Danos particularmente graves aos processos de regeneração dos tecidos são observados quando ocorre deficiência de vitamina C, levando à inibição da síntese de colágeno do tecido conjuntivo e da cicatrização de feridas; neste caso, o conteúdo de vitamina C é significativamente reduzido nas granulações flácidas de feridas infectadas.
Em qualquer lesão, um papel significativo na limitação do processo inflamatório é dado à reação hemostática, uma vez que a formação de uma camada de fibrina e a deposição de substâncias tóxicas e microrganismos em sua superfície impedem a disseminação do processo patológico.
Assim, com complicações purulentas de lesões, ocorre uma cadeia fechada de processos patológicos que promovem a disseminação da infecção e impedem a cicatrização da ferida. Portanto, o uso precoce de diversos fármacos biologicamente ativos com efeitos anti-inflamatórios, antimicrobianos, anti-hipóxicos e estimulantes do processo reparador é patogeneticamente justificado, a fim de reduzir as complicações purulentas e aumentar a eficácia de tratamentos complexos.
O Instituto de Pesquisa Ortopédica de Kiev do Ministério da Saúde da Ucrânia conduziu pesquisas sobre o mecanismo de ação de substâncias biologicamente ativas e recomendou amben, galascorbina, Kalanchoe e própolis para uso em doenças purulentas-inflamatórias.
Ao contrário dos inibidores naturais da proteólise (trasilol, contrycal, iniprol, tsalol, gordox, pantrypin), o amben penetra facilmente em todas as membranas celulares e pode ser usado localmente como solução a 1%, por via intravenosa ou intramuscular, na dose de 250 a 500 mg a cada 6 a 8 horas. Em 24 horas, o fármaco é excretado inalterado pelos rins. Quando aplicado localmente, penetra bem nos tecidos e neutraliza completamente a fibrinólise tecidual dos tecidos danificados em 10 a 15 minutos.
Em complicações purulento-inflamatórias de fraturas de mandíbula, o amoxiclav é utilizado com sucesso – uma combinação de ácido clavulânico com amoxicilina, administrada por via intravenosa na dose de 1,2 g a cada 8 horas ou por via oral na dose de 375 mg, 3 vezes ao dia, durante 5 dias. Para pacientes submetidos a cirurgia eletiva, o medicamento é prescrito por via intravenosa na dose de 1,2 g uma vez ao dia ou por via oral nas mesmas doses.
A atividade biológica da galascorbina excede significativamente a atividade do ácido ascórbico devido à presença de ácido ascórbico na preparação em combinação com substâncias com atividade de vitamina P (polifenóis). A galascorbina promove o acúmulo de ácido ascórbico em órgãos e tecidos, engrossa a parede vascular, estimula os processos de cicatrização de feridas, acelera a regeneração do tecido muscular e ósseo e normaliza os processos de oxirredução. A galascorbina é usada por via oral na dose de 1 g, 4 vezes ao dia; localmente - em soluções recém-preparadas de 1 a 5% ou na forma de pomada de 5 a 10%.
A própolis contém 50-55% de resinas vegetais, 30% de cera e 10-18% de óleos essenciais; inclui vários bálsamos, contém ácido cinâmico e álcool, taninos; é rica em microelementos (cobre, ferro, manganês, zinco, cobalto, etc.), substâncias antibióticas e vitaminas dos grupos B, E, C, PP, P e provitamina A; tem um efeito analgésico. Seu efeito antibacteriano é mais pronunciado. As propriedades antimicrobianas da própolis foram estabelecidas em relação a uma série de microrganismos patogênicos gram-positivos e gram-negativos, enquanto sua capacidade de aumentar a sensibilidade dos microrganismos a antibióticos, alterar as propriedades morfológicas, culturais e tintoriais de várias cepas foi observada. Sob a influência da própolis, as feridas são rapidamente limpas da cobertura purulenta e necrótica. É usado na forma de pomada (33 g de própolis e 67 g de lanolina) ou por via sublingual - na forma de comprimidos (0,01 g) 3 vezes ao dia.
Outras medidas também são recomendadas para prevenir complicações inflamatórias e estimular a osteogênese. Algumas delas estão listadas abaixo:
- Administração de antibióticos (levando em consideração a sensibilidade da microflora) nos tecidos moles ao redor da área da fratura exposta, a partir do primeiro dia de tratamento. A administração local de antibióticos permite reduzir o número de complicações em mais de 5 vezes. Quando os antibióticos são administrados em um estágio posterior (do 6º ao 9º dia em diante), o número de complicações não diminui, mas a eliminação da inflamação já desenvolvida é acelerada.
- Administração intramuscular de antibióticos se indicado (aumento do infiltrado, aumento da temperatura corporal, etc.).
- Terapia UHF local do 2º ao 12º dia a partir do momento da lesão (10-12 minutos diários), irradiação geral de quartzo do 2º ao 3º dia (cerca de 20 procedimentos), eletroforese de cloreto de cálcio na área da fratura - do 13º ao 14º dia até o final do tratamento (até 15-20 procedimentos).
- Administração oral de multivitaminas e solução de cloreto de cálcio a 5% (uma colher de sopa três vezes ao dia com leite); ácido ascórbico e tiamina são especialmente úteis.
- Para acelerar a consolidação dos fragmentos, OD Nemsadze (1991) recomenda o uso adicional dos seguintes medicamentos: esteroide anabolizante (por exemplo, nerobol por via oral, 1 comprimido 3 vezes ao dia durante 1-2 meses, ou retabolil 50 mg por via intramuscular uma vez por semana durante 1 mês); solução de fluoreto de sódio a 1%, 10 gotas 3 vezes ao dia durante 2-3 meses; hidrolisado de proteína (hidrolisina, hidrolisado de caseína) por 10-20 dias.
- Para reduzir o espasmo dos vasos sanguíneos na zona de fratura (que, segundo AI Elyashev (1939), dura de 1 a 1,5 meses e inibe a formação óssea), bem como acelerar a consolidação dos fragmentos, OD Nemsadze (1985) sugere a administração intramuscular de medicamentos antiespasmódicos (gangleron, dibazol, papaverina, trental, etc.) 3 dias após a lesão por 10 a 30 dias.
- Administração intramuscular de lisozima 100-150 mg duas vezes ao dia durante 5-7 dias.
- Utilização de um complexo de antioxidantes (acetato de tocoferol, flacumina, ácido ascórbico, cisteína, extrato de eleuterococo ou acemina).
- Aplicação de hipotermia local de acordo com a técnica descrita por AS Komok (1991), desde que seja utilizado um dispositivo especial para hipotermia local na área maxilofacial; permite manter o regime de temperatura dos tecidos lesionados, incluindo o osso maxilar inferior, na faixa de +30 °C - +28 °C; devido ao resfriamento equilibrado do tecido usando as câmaras externa e intraoral, a temperatura do refrigerante circulante pode ser reduzida para +16 °C, o que torna o procedimento bem tolerado e permite que ele seja continuado por um longo tempo. AS Komok indica que a redução da temperatura do tecido local na zona de fratura do maxilar inferior para os níveis de: na pele +28 °C, na membrana mucosa da bochecha +29 °C e na membrana mucosa do processo alveolar do maxilar inferior +29,5 °C - ajuda a normalizar o fluxo sanguíneo, eliminar a congestão venosa, o inchaço, prevenir o desenvolvimento de hemorragias e hematomas e eliminar as reações de dor. A hipotermia tecidual moderada, uniforme e em camadas, em modo de resfriamento de +30°C a +28°C durante as próximas 10 a 12 horas após a imobilização da mandíbula dupla em combinação com medicamentos permite a normalização do fluxo sanguíneo nos tecidos no terceiro dia, a eliminação de reações de temperatura e fenômenos inflamatórios e causa um efeito analgésico pronunciado.
Ao mesmo tempo, AS Komok também enfatiza a complexidade desse método, uma vez que, de acordo com seus dados, somente um complexo de métodos eletrofisiológicos, incluindo eletrotermometria, reografia, reodermatometria e eletroalgesimetria, permite uma avaliação bastante objetiva do fluxo sanguíneo, troca de calor e inervação em tecidos lesionados e a dinâmica das mudanças nesses indicadores sob a influência do tratamento.
Segundo V. P. Korobov et al. (1989), a correção de alterações metabólicas no sangue em fraturas do maxilar inferior pode ser realizada por ferramida ou (ainda mais eficaz) por coamida, que promove a fusão acelerada de fragmentos ósseos. No caso de osteomielite traumática aguda, o abscesso é aberto e a fratura é lavada; a auto-hemoterapia fracionada também é desejável – reinfusão de sangue irradiado com raios ultravioleta de 3 a 5 vezes, juntamente com terapia antisséptica anti-inflamatória ativa, de acordo com o esquema geralmente aceito. Na fase de inflamação crônica, recomenda-se ativar a regeneração óssea de acordo com o seguinte esquema: levamisol (150 mg por via oral uma vez ao dia durante 3 dias; o intervalo entre os ciclos é de 3 a 4 dias; são 3 ciclos), ou T-activina por via subcutânea (0,01%, 1 ml por 5 dias), ou exposição a um laser de hélio-neon em pontos biologicamente ativos da face e pescoço (10 a 15 s por ponto com uma potência de fluxo luminoso não superior a 4 mW por 10 dias). Após o início da rigidez na zona de fratura, foram prescritos mecanoterapia dosada e outros efeitos biológicos gerais. Segundo os autores, a duração do tratamento hospitalar é reduzida em 10 a 12 dias e a incapacidade temporária em 7 a 8 dias.
Muitos outros meios e métodos foram propostos para a prevenção ou tratamento da osteomielite traumática dos maxilares, como suspensão de osso desmineralizado, aerossol de nitazol, anatoxina estafilocócica com sangue autólogo, aspiração a vácuo do conteúdo da fenda da fratura e lavagem da ferida óssea sob pressão com um jato de solução de dioxidina a 1%; terapia imunocorretiva. EA Karasyunok (1992) relata que ele e seus colaboradores estudaram experimentalmente e comprovaram clinicamente a conveniência de usar, no contexto da terapia antibiótica racional, uma solução de acemina a 25% por via oral a 20 ml 2 vezes ao dia por 10 a 14 dias, bem como sondagem da área da fratura com o dispositivo UPSK-7N em modo lábil contínuo e a introdução de uma solução de cloridrato de lincomicina a 10% por eletroforese. O uso dessa técnica resultou em uma redução de complicações de 28% para 3,85% e uma redução na incapacidade temporária em 10,4 dias.
R. 3. Ogonovsky, IM Got, OM Sirii, I. Ya. Lomnitsky (1997) recomendam o uso do xenobrefotransplante celular no tratamento de fraturas de mandíbula de longo prazo que não cicatrizam. Para esse fim, uma suspensão de células de medula óssea desvitalizadas de embriões de 14 dias é introduzida na fissura da fratura. No 12º ao 14º dia, os autores observaram espessamento do calo ósseo periosteal e, no 20º ao 22º dia, o início da consolidação estável da fratura, que não havia cicatrizado durante 60 dias de imobilização. O método permite a eliminação de intervenções cirúrgicas repetidas.
A literatura nacional e estrangeira está repleta de outras propostas, que, infelizmente, atualmente estão disponíveis apenas para médicos que trabalham em clínicas bem equipadas com os equipamentos e medicamentos necessários. Mas todo médico deve lembrar que existem outros meios mais acessíveis para prevenir complicações no tratamento de fraturas ósseas faciais. Por exemplo, não se deve esquecer que um procedimento tão simples como a eletroforese de cloreto de cálcio (introdução de uma solução a 40% do ânodo com uma corrente de 3 a 4 mA) promove a compactação rápida do calo ósseo em formação. Em caso de complicação da fratura por inflamação, além da antibioticoterapia, é aconselhável o uso de bloqueio álcool-novocaína (solução de novocaína a 0,5% em álcool a 5%). O tratamento complexo, de acordo com o esquema descrito, permite reduzir o tempo de imobilização do fragmento em 8 a 10 dias e, no caso de fraturas complicadas pelo processo inflamatório, em 6 a 8 dias.
Observamos uma redução significativa no período de hospitalização com a introdução de 0,2 ml de soro citotóxico osteogênico (estimoblasto) em solução isotônica de cloreto de sódio (diluição 1:3) na área da fratura. O soro foi administrado no 3º, 7º e 11º dia após a lesão.
Alguns autores recomendam incluir terapia de micro-ondas e UHF em combinação com irradiação ultravioleta geral e eletroforese de cloreto de cálcio em tratamentos complexos para acelerar a consolidação de fragmentos de mandíbula, e VP Pyurik (1993) recomenda o uso de injeção interfragmentária de células da medula óssea do paciente (a uma taxa de 1 mm3 de células por 1 cm2 de superfície de fratura óssea).
Com base no mecanismo de desenvolvimento de complicações inflamatórias em fraturas na região dos ângulos do maxilar inferior, sua prevenção requer a imobilização o mais precoce possível de fragmentos ósseos em combinação com terapia anti-inflamatória direcionada. Em particular, após o tratamento da cavidade oral com uma solução de furacilina (1:5000), deve-se realizar anestesia infiltrativa na área da fratura com uma solução de novocaína a 1% (pela pele) e, após certificar-se de que a agulha esteja na fissura (o sangue entra na seringa e o anestésico entra na boca), lavar repetidamente (com uma solução de furacilina) o conteúdo da fissura para a cavidade oral através da mucosa lesada (LM Vartanyan).
Antes de imobilizar os fragmentos da mandíbula com fixação intermaxilar rígida (tração) ou com o método menos traumático de osteossíntese (percutânea) com fio de Kirschner, recomenda-se infiltrar os tecidos moles na área da fratura do ângulo mandibular com uma solução antibiótica de amplo espectro. Infligir traumas mais significativos (por exemplo, expondo o ângulo da mandíbula e aplicando uma sutura óssea) é indesejável, pois contribui para a intensificação do processo inflamatório já iniciado.
Na presença de osteomielite traumática desenvolvida, após a sequestrectomia, a fratura pode ser fixada com um pino metálico inserido transfocalmente (através do espaço da fratura), mas a fixação dos fragmentos da mandíbula inferior com dispositivos de compressão extrafocal externa é mais eficaz, os quais, em fraturas complicadas por osteomielite traumática (na fase aguda da evolução), garantem a consolidação dentro do prazo habitual (não excedendo a consolidação de fraturas recentes) e ajudam a interromper o processo inflamatório devido ao fato de a compressão ser realizada sem intervenção prévia na lesão. A fixação extrafocal dos fragmentos permite a intervenção cirúrgica necessária no futuro (abertura de abscesso, flegmão, remoção de sequestros, etc.) sem violar a imobilização.
A osteomielite traumática quase sempre tem um curso lento e não afeta significativamente o estado geral do paciente. O edema prolongado dos tecidos moles na zona da fratura está associado a congestão, reação periosteal e infiltração linfonodal. A rejeição de sequestros ósseos da fissura da fratura ocorre lentamente; seu tamanho geralmente é insignificante (vários milímetros). Periodicamente, exacerbações de osteomielite, periostite e linfadenite são possíveis com a formação de abscessos perimandibulares, flegmão e adenoflegmão. Nesses casos, é necessário dissecar os tecidos para evacuar o pus, drenar a ferida e prescrever antibióticos.
Na fase crônica da osteomielite, recomenda-se a compressão dos fragmentos mandibulares, ou a prescrição de pentoxila 0,2-0,3 g, 3 vezes ao dia, durante 10 a 14 dias (tanto após a imobilização dentária quanto após a osteossíntese percutânea), ou a injeção (através de uma agulha de Dufour) de 2 a 3 ml de uma suspensão de pó de alobone fetal liofilizado na fissura da fratura. Recomenda-se a injeção única da suspensão, sob anestesia local, 2 a 3 dias após o reposicionamento e a fixação dos fragmentos, ou seja, quando a ferida gengival cicatrizada impede o vazamento da suspensão para a cavidade oral. Graças a essa tática, a tração intermaxilar pode ser removida, tanto em fraturas simples quanto duplas, 6 a 7 dias antes do habitual, reduzindo a duração total da incapacidade em uma média de 7 a 8 dias. A injeção extraoral de 5 a 10 ml de solução alcoólica a 10% em solução de novocaína a 0,5% na área da fratura também acelera a consolidação clínica dos fragmentos em 5 a 6 dias e reduz a duração da incapacidade em, em média, 6 dias. O uso de allocosteum e pentoxila permite reduzir significativamente o número de complicações inflamatórias.
Existem dados sobre a eficácia do uso de vários outros métodos e meios para estimular a osteogênese (na área da osteomielite traumática): vácuo focal dosado, exposição ao ultrassom, terapia magnética de acordo com NA Berezovskaya (1985), estimulação elétrica; radiação de baixa intensidade de um laser de hélio-neon, levando em consideração o estágio do processo pós-traumático; oxigenoterapia local e irradiação de raios X três, quatro vezes em doses de 0,3-0,4 fadas (com sinais pronunciados de inflamação aguda, quando é necessário aliviar o inchaço e a infiltração ou acelerar a formação de abscessos, aliviar os sintomas de dor e criar condições favoráveis para a cicatrização de feridas); tirocalcitonina, ectericida em combinação com ácido ascórbico, nerobol em combinação com hidrolisado de proteína, fosfreno, gemostimulina, preparações de flúor, soro citotóxico osteogênico, carbostimulina, retabolil, eleutherococcus; inclusão de pasta "Ocean" de krill, etc. na dieta do paciente. Na fase de osteomielite traumática crônica após necrectomia, alguns autores utilizam radioterapia na dose de 0,5 a 0,7 gray (5 a 7 irradiações) para eliminar sinais locais de exacerbação do processo inflamatório, acelerar a limpeza da ferida de massas necróticas, melhorar o sono, o apetite e o bem-estar geral dos pacientes. Bons resultados na osteomielite traumática da mandíbula são obtidos quando se combina a sequestrectomia com o tratamento radical da ferida óssea, preenchimento do defeito ósseo com brefobone e imobilização rígida de fragmentos da mandíbula.
Quando uma fratura é combinada com periodontite, os fenômenos inflamatórios nos tecidos moles da área da fratura são especialmente pronunciados. Esses pacientes admitidos no 3º ou 4º dia apresentam gengivite grave, sangramento gengival, mau hálito e secreção purulenta das bolsas patológicas. A consolidação da fratura na periodontite é mais prolongada. Nesses casos, recomenda-se o tratamento complexo da periodontite, juntamente com o tratamento da fratura.
A fisioterapia é de grande importância no tratamento de fraturas do maxilar inferior. Exercícios ativos para os músculos mastigatórios (com amplitude mínima de movimento), músculos faciais e língua podem ser iniciados 1 a 2 dias após a imobilização com uma tala dentária monomandibular ou dispositivo ósseo extraoral. Com a tração intermaxilar, exercícios tônicos gerais, exercícios para os músculos faciais e língua e exercícios para tensão voluntária para os músculos mastigatórios podem ser utilizados a partir do 2º ou 3º dia após a fratura (imobilização) até a remoção da tração de borracha. Após a consolidação primária da fratura e a remoção da tração de borracha intermaxilar, são prescritos exercícios ativos para o maxilar inferior.
A diminuição do fluxo sanguíneo na região dos músculos mastigatórios leva à diminuição da intensidade da mineralização regenerada na fissura angular da fratura (V.I. Vlasova, I.A. Lukyanchikova), o que também é causa de complicações inflamatórias frequentes. A prescrição oportuna de exercícios físicos (exercícios terapêuticos) melhora significativamente os índices eletromiográficos, gnatodinométricos e dinamométricos da função dos músculos mastigatórios. A carga funcional precoce dos processos alveolares com o uso de próteses gengivais (na presença de um fragmento edêntulo que pode ser reduzido manualmente e mantido pela base da prótese gengival, bem como em casos de imobilização rígida e estável por osteossíntese) também contribui para a redução do período de incapacidade para o trabalho em uma média de 4 a 5 dias. Quando cargas mastigatórias funcionais são incluídas no complexo de medidas terapêuticas, o regenerado passa por uma reestruturação mais rápida, restaura sua estrutura histológica e função, mantendo sua forma anatômica.
Para reduzir o grau de distúrbios hipodinâmicos nos músculos mastigatórios e na área da fratura do maxilar inferior, é possível utilizar o método de estimulação bioelétrica (comum em traumatologia geral, medicina esportiva e espacial) dos músculos temporoparietais e mastigatórios com o dispositivo Myoton-2. Os procedimentos são realizados diariamente, com duração de 5 a 7 minutos, durante 15 a 20 dias, a partir do 1º ao 3º dia após a imobilização. A estimulação elétrica leva à contração dos músculos especificados sem a ocorrência de movimentos nas articulações temporomandibulares; devido a isso, a circulação sanguínea e as conexões neurorreflexas na região maxilofacial são restauradas mais rapidamente e o tônus muscular é preservado. Tudo isso também ajuda a reduzir o período de consolidação da fratura.
Segundo VI Chirkin (1991), a inclusão da estimulação elétrica proporcional biocontrolada multicanal dos músculos temporais, mastigatórios e dos músculos que abaixam a mandíbula no complexo usual de medidas de reabilitação, em modo subliminar e terapêutico, em pacientes com trauma unilateral, permitiu, no 28º dia, restaurar completamente o suprimento sanguíneo para os tecidos, aumentar o volume de abertura bucal para 84% e a amplitude da resposta M para 74% em comparação com o normal. Foi possível normalizar a função mastigatória, e os pacientes gastaram tanto tempo e usaram o mesmo número de movimentos mastigatórios para mastigar amostras de alimentos quanto indivíduos saudáveis.
Em pacientes com trauma cirúrgico bilateral dos músculos mastigatórios, os procedimentos de estimulação elétrica proporcional biocontrolada multicanal nos modos subliminar, terapêutico e de treinamento podem ser iniciados desde o início (7 a 9 dias após a cirurgia), o que garante mudanças positivas no suprimento sanguíneo para a zona lesionada, conforme evidenciado pelos resultados dos estudos reográficos, que atingiram o normal no momento da remoção das talas.
Foi possível aumentar o volume de abertura bucal para 74%, e a amplitude da resposta M também aumentou para 68%. A função mastigatória praticamente se normalizou, de acordo com a eletromiografia funcional, cujos indicadores atingiram o nível médio de indivíduos saudáveis. O autor acredita que os métodos de reovasofaciografia multicanal, eletromiografia de estimulação dos músculos mastigatórios, registro do reflexo periodontomuscular e eletromiografia funcional multicanal com amostras de alimentos padrão são os mais objetivos no estudo do sistema mastigatório e podem ser os métodos de escolha no exame de pacientes com fraturas de mandíbula e trauma cirúrgico (operacional) dos músculos mastigatórios.
Procedimentos de estimulação elétrica proporcional biocontrolada multicanal dos músculos mastigatórios em três modos, de acordo com o método recomendado pelo autor, permitem iniciar o tratamento de reabilitação funcional desde o início. Este tipo de tratamento corresponde melhor à função natural do sistema mastigatório, é bem dosado e controlado, o que proporciona os melhores resultados de restauração da função até o momento e permite reduzir o tempo total de incapacidade dos pacientes em 5 a 10 dias.
O problema do tratamento e reabilitação de pacientes com fraturas do maxilar inferior, acompanhadas de danos ao nervo alveolar inferior, merece consideração especial. De acordo com SN Fedotov (1993), danos ao nervo alveolar inferior foram diagnosticados em 82,2% das vítimas com fratura do maxilar inferior, das quais 28,3% foram leves, 22% moderadas e 31,2% graves. Lesões leves incluem aquelas em que a reação de todos os dentes do lado da fratura estava dentro de 40-50 μA, e hipoestesia leve foi observada na área da pele do queixo e da membrana mucosa da cavidade oral; a categoria moderada inclui uma reação dos dentes de até 100 μA. Com uma reação acima de 100 μA e perda parcial ou completa da sensibilidade dos tecidos moles, o dano é considerado grave. Ao mesmo tempo, os distúrbios neurológicos em fraturas ósseas faciais e seu tratamento na medicina prática não receberam atenção suficiente até o momento. A profundidade do dano nervoso, segundo S. N. Fedorov, aumenta ainda mais com métodos cirúrgicos de união de fragmentos. Como resultado, desenvolvem-se distúrbios sensoriais de longo prazo, processos neurotróficos destrutivos no tecido ósseo, retardo na fusão dos fragmentos, diminuição da função mastigatória e dor excruciante.
Com base em suas observações clínicas (336 pacientes), o autor desenvolveu um complexo racional de tratamento restaurador de fraturas mandibulares acompanhadas de lesão do terceiro ramo do nervo trigêmeo, utilizando métodos físicos e medicamentos estimulantes (neurotrópicos e vasodilatadores). Para prevenir danos secundários ao nervo alveolar inferior e seus ramos durante o tratamento cirúrgico de fraturas, propõe-se uma nova versão da osteossíntese de fragmentos com raios metálicos, baseada em uma abordagem cuidadosa em relação aos dentes, bem como aos ramos do nervo alveolar inferior.
Para alguns pacientes com distúrbios neurológicos, o autor prescreveu a exposição a um campo elétrico UHF ou a uma lâmpada Sollux já no 2º ou 3º dia após a imobilização dos fragmentos; na presença de dor ao longo do nervo alveolar inferior, foi utilizada eletroforese com solução de novocaína a 0,5% com adrenalina, segundo AP Parfenov (1973). Outros pacientes, conforme as indicações, receberam apenas ultrassom. Após 12 dias, na fase de formação do calo ósseo primário, foi prescrita eletroforese com solução de cloreto de cálcio a 5%.
Simultaneamente ao tratamento físico, a partir do 2º ou 3º dia, também foram utilizados estimulantes medicinais: vitaminas B6 e B12; dibazol a 0,005; para distúrbios profundos, 1 ml de solução de proserina a 0,05%, conforme o esquema. Ao mesmo tempo, foram prescritos medicamentos para estimular a circulação sanguínea (cloridrato de papaverina, 2 ml de solução a 2%; ácido nicotínico a 1%, 1 ml; complamina, 2 ml de solução a 15%, para um tratamento de 25 a 30 injeções).
Após um intervalo de 7 a 10 dias, se o dano nervoso persistisse, era prescrita eletroforese com solução de iodeto de potássio a 10% ou eletroforese com enzimas para um curso de 10 a 12 procedimentos; galantamina 1% 1 ml era usada para um curso de 10 a 20 injeções, aplicações de parafina e ozocerita. Após 3 a 6 meses, se os distúrbios neurológicos persistissem, os ciclos de tratamento eram repetidos até a recuperação completa. Um componente obrigatório do tratamento recomendado por S. N. Fedotov é o monitoramento constante de sua eficácia de acordo com métodos de pesquisa neurológica. O uso do complexo de tratamento restaurador descrito contribuiu para uma restauração mais rápida da condutividade do nervo alveolar inferior: para distúrbios funcionais leves - em 1,5 a 3 meses, moderados e graves - em 6 meses. No grupo de pacientes tratados com métodos tradicionais, a condutividade do nervo alveolar inferior com distúrbios leves foi restaurada em 1,5 a 3 a 6 meses, com distúrbios de grau moderado e grave - em 6 a 12 meses. Segundo S. N. Fedorov, aproximadamente 20% dos pacientes apresentaram distúrbios persistentes e profundos da sensibilidade à dor por mais de um ano. Lesões moderadas e graves do nervo alveolar inferior são provavelmente acompanhadas por estiramento excessivo do tronco nervoso no momento do deslocamento dos fragmentos, contusões com ruptura das fibras nervosas e rupturas parciais ou completas. Tudo isso retarda a reinervação. A restauração precoce da função trófica do sistema nervoso teve um efeito benéfico na qualidade e no tempo de consolidação dos fragmentos. No primeiro grupo (principal) de pacientes, a consolidação dos fragmentos ocorreu em média após 27 + 0,58 dias, os períodos de incapacidade para o trabalho foram de 25 + 4,11 dias. A função mastigatória e a contratilidade muscular atingiram valores normais em 1,5 a 3 meses. No segundo grupo (controle), esses indicadores foram de 37,7 + 0,97 e 34 + 5,6 dias, respectivamente, e a função mastigatória e a contratilidade muscular foram restauradas posteriormente, em 3 a 6 meses. As medidas especificadas para o tratamento de acompanhamento de pacientes com trauma devem ser realizadas em salas de reabilitação.
Além da osteomielite traumática, abscessos e fleuma em caso de fraturas de mandíbula, a linfadenite submandibular pode ocorrer em um contexto de inflamação óssea lenta, que não é passível de tratamento convencional. Somente com um exame detalhado e abrangente desses pacientes, utilizando radiografia, linfografia indireta com cintilografia utilizando uma solução coloidal de 198 Au e testes imunodiagnósticos, é possível estabelecer com segurança o diagnóstico de actinomicose secundária (pós-traumática) dos linfonodos submandibulares.
É possível que fraturas do maxilar inferior sejam complicadas por actinomicose e tuberculose simultaneamente (mais frequentemente em pacientes com tuberculose). Também podem ocorrer complicações mais raras, mas não menos graves, de lesões maxilofaciais: angina de Jansoul-Ludwig; sangramento tardio após osteossíntese complicada por inflamação; asfixia após tração intermaxilar, às vezes levando à morte do paciente devido à aspiração de sangue durante o sangramento da artéria lingual ou carótida; falso aneurisma da artéria facial; trombose da artéria carótida interna; paralisia secundária do nervo facial (com fratura do maxilar inferior); enfisema facial (com fratura do maxilar superior); pneumotórax e mediastinite (com fratura do osso zigomático e maxilar superior), etc.
O tempo de internação dos pacientes depende da localização da lesão na região maxilofacial, do curso do período de consolidação e da presença de complicações.
Os termos especificados não são os ideais. No futuro, com a superação da crise econômica e a expansão da capacidade de leitos hospitalares, será possível estender a permanência dos pacientes no hospital até a conclusão completa do tratamento para traumas faciais de diversas localizações. Pacientes com lesões maxilofaciais provenientes de áreas rurais devem permanecer internados por mais tempo, visto que, em geral, não podem se deslocar à cidade para observação e tratamento ambulatorial devido à distância. A disponibilidade de salas de reabilitação e atendimento a traumas bem estabelecidas para pacientes com tais lesões em instituições odontológicas da cidade permite uma ligeira redução na permanência hospitalar.
Tratamento ambulatorial (reabilitação) de vítimas de lesões na região maxilofacial
A organização da fase ambulatorial do tratamento de vítimas de lesões na região maxilofacial nem sempre é suficientemente clara, uma vez que os pacientes, em muitos casos, estão sob a supervisão de médicos de diversas instituições que não possuem formação suficiente na área de traumatologia maxilofacial.
Nesse sentido, é possível recomendar o uso da experiência da sala de reabilitação da clínica maxilofacial do Instituto Estadual de Estudos Médicos Avançados de Zaporizhzhya e da clínica odontológica regional, que introduziu em sua prática cartões de troca contendo todas as informações sobre o tratamento da vítima no hospital, na clínica no local de residência e na sala de reabilitação.
Ao reabilitar pacientes com lesões maxilofaciais, deve-se levar em consideração que tais lesões são frequentemente combinadas com lesões craniocerebrais fechadas e também são acompanhadas por disfunção e estrutura das articulações temporomandibulares (ATM). A gravidade desses distúrbios depende da localização da fratura: nas fraturas do processo condilar, alterações degenerativas em ambas as articulações são observadas com mais frequência do que nas fraturas extra-articulares. Inicialmente, esses distúrbios têm o caráter de insuficiência funcional, que após 2 a 7 anos pode evoluir para alterações degenerativas. A artrose unilateral se desenvolve no lado da lesão após fraturas únicas, e bilateral - após fraturas duplas e múltiplas. Além disso, todos os pacientes com fraturas mandibulares apresentam, a julgar pelos dados eletromiográficos, alterações pronunciadas nos músculos mastigatórios. Portanto, para garantir a continuidade do acompanhamento de pacientes com trauma em clínicas odontológicas, eles devem ser atendidos por um dentista-traumatologista que ofereça tratamento abrangente para pacientes com lesões faciais de qualquer localização.
Atenção especial deve ser dada à prevenção de complicações de natureza inflamatória e distúrbios neuropsiquiátricos - cefaléia, meningoencefalite, aracnoidite, distúrbios autonômicos, deficiência auditiva e visual, etc. Para tanto, é necessário o uso mais amplo de métodos fisioterapêuticos de tratamento e terapia por exercícios. É necessário monitorar cuidadosamente a condição de fixação dos curativos na cavidade oral, a condição dos dentes e da mucosa, bem como realizar próteses dentárias oportunas e racionais. Ao determinar o período de imobilização, a duração da incapacidade temporária e o tratamento, é necessário abordar cada paciente individualmente, levando em consideração a natureza da lesão, o curso da doença, a idade e a profissão do paciente.
O paciente deve concluir o tratamento no consultório odontológico de reabilitação. Portanto, por despacho especial do departamento de saúde competente, o médico deste consultório tem o direito de emitir e prorrogar atestados de incapacidade temporária para o trabalho, independentemente do local de trabalho e residência do paciente. É desejável organizar um consultório de reabilitação odontológica para 200 a 300 mil pessoas. Em caso de diminuição da frequência de lesões, as atribuições do consultório podem ser ampliadas, prestando assistência a pacientes cirúrgicos de outros perfis, que recebem alta hospitalar para tratamento ambulatorial.
Nas áreas rurais, o tratamento de acompanhamento das vítimas com lesões na região maxilofacial deve ser realizado em clínicas distritais (hospitais) sob a supervisão de um cirurgião-dentista distrital.
O sistema de tratamento para pacientes com trauma facial deve incluir um exame sistemático dos resultados a longo prazo do tratamento.
Os departamentos odontológicos de internação de hospitais regionais e clínicas odontológicas regionais (territoriais) devem implementar orientações organizacionais e metodológicas para a prestação de cuidados odontológicos na região, inclusive para pacientes com trauma facial.
Centros de atendimento odontológico especializado são frequentemente bases clínicas para departamentos de cirurgia maxilofacial de universidades e institutos médicos (academias, faculdades) para treinamento avançado de médicos. A presença de pessoal altamente qualificado possibilita a ampla aplicação dos métodos mais recentes de diagnóstico e tratamento de diversas lesões da região maxilofacial, além de gerar economias significativas.
O dentista-chefe e o cirurgião maxilofacial da região, território, cidade e o chefe do departamento maxilofacial têm as seguintes tarefas para melhorar o estado do atendimento às vítimas de trauma facial:
- Prevenção de lesões, incluindo identificação e análise das causas de lesões industriais, especialmente na produção agrícola; participação em medidas preventivas gerais para evitar lesões industriais, de transporte, de rua e esportivas; prevenção de lesões em crianças; realização de amplo trabalho explicativo entre a população, especialmente jovens em idade produtiva, a fim de prevenir lesões domésticas.
- Desenvolvimento de recomendações necessárias para fornecer primeiros socorros e primeiros socorros médicos a pacientes com trauma facial em centros de saúde, postos paramédicos, centros de trauma, postos de ambulância; familiarização de pessoal médico de nível médio e médicos de outras especialidades com elementos de primeiros socorros e primeiros socorros médicos para trauma facial.
- Organização e implementação de ciclos contínuos de especialização e formação avançada para dentistas, cirurgiões, traumatologistas e clínicos gerais sobre questões de assistência a pacientes com lesões faciais.
- Aplicação e desenvolvimento dos métodos mais avançados de tratamento de fraturas de mandíbula; prevenção de complicações, especialmente de natureza inflamatória; aplicação mais ampla de métodos complexos de tratamento de lesões faciais traumáticas.
- Treinamento de pessoal médico de nível médio com habilidades básicas para prestar primeiros socorros a pacientes com lesões faciais e mandibulares.
Ao analisar os indicadores de qualidade das instituições odontológicas, o estado do atendimento a pacientes com lesões faciais também deve ser levado em consideração. Atenção especial deve ser dada à análise de erros cometidos na prestação de cuidados. Deve-se distinguir entre erros diagnósticos, terapêuticos e organizacionais, para os quais se recomenda manter um diário específico (para cada cidade e distrito).
Seleção do método de reposição e fixação de fragmentos de mandíbula em fraturas antigas
Dependendo da idade da fratura do maxilar superior ou inferior e do grau de rigidez dos fragmentos, são utilizados métodos ortopédicos ou cirúrgicos. Assim, em caso de fraturas do processo alveolar do maxilar superior com deslocamento de fragmentos de difícil remoção, utilizam-se talas de fio de aço destinadas à tração esquelética. A elasticidade do fio de aço facilita a redução do fragmento horizontal e verticalmente. Em particular, se um fragmento da seção frontal do processo alveolar for deslocado para trás, aplica-se um braquete de tala liso, fixando-o da maneira usual aos dentes em ambos os lados da linha de fratura; os dentes do fragmento são fixados ao fio com as chamadas ligaduras de "suspensão" com leve tensão. Gradualmente (de uma só vez ou ao longo de vários dias, dependendo da idade da fratura), apertando o fio de ligadura por torção, o fragmento do processo alveolar é reduzido lentamente. Para o mesmo propósito, você pode usar anéis finos de borracha que cobrem o colo do dente e são fixados na frente em um fio, que neste caso não precisa ser necessariamente de aço.
Se a seção lateral do processo alveolar do maxilar superior for deslocada para dentro, a tala de fio de aço é dobrada para o formato da arcada dentária normal. Gradualmente, o fragmento retorna à posição correta em relação à arcada dentária inferior. No caso de deslocamento da seção lateral do processo alveolar para fora, ela é ajustada para dentro por meio de tração elástica instalada sobre o palato duro.
Em caso de rigidez do fragmento deslocado para baixo do processo alveolar do maxilar superior, anéis de borracha ou uma bandagem de Shelgorn aplicada através da superfície da oclusão dos dentes podem ser usados para tração.
Em caso de rigidez dos fragmentos do maxilar inferior, utiliza-se tração intermaxilar com o auxílio de talas dentárias. Se não houver dentes nos fragmentos rígidos do maxilar, podem ser utilizados dispositivos para reposicionamento e fixação dos fragmentos, ou o reposicionamento e a fixação dos fragmentos podem ser realizados por acesso extraoral ou intraoral.
Exame de incapacidade temporária em caso de fraturas de mandíbula
Todo cidadão tem direito à segurança financeira na velhice, em caso de doença, perda total ou parcial da capacidade de trabalho, bem como perda do ganha-pão.
Este direito é garantido pelo seguro social dos trabalhadores, empregados e camponeses, benefícios por incapacidade temporária e muitas outras formas de seguridade social.
A perda da capacidade de trabalho após uma lesão é declarada no caso de incapacidade de realizar trabalho socialmente útil sem prejuízo à saúde e à eficiência da produção.
Em caso de fraturas de mandíbula, é possível a perda temporária e permanente da capacidade de trabalho, esta última dividida em completa e parcial.
Se as disfunções mandibulares que impedem o trabalho profissional forem reversíveis e desaparecerem com o tratamento, a incapacidade é temporária. Em caso de incapacidade temporária total, a vítima não pode realizar nenhuma atividade laboral e necessita de tratamento de acordo com o regime prescrito pelo médico. Por exemplo, pacientes com fraturas mandibulares no período agudo da lesão, com síndrome de dor intensa e disfunção, são considerados completamente incapacitados temporariamente.
A incapacidade temporária parcial é declarada nos casos em que a vítima não consegue trabalhar em sua especialidade, mas pode realizar outras atividades sem prejuízo à saúde, o que garante repouso ou uma carga aceitável no órgão lesionado. Por exemplo, um mineiro que sofre uma fratura no maxilar inferior, com consolidação tardia dos fragmentos, geralmente fica impossibilitado de trabalhar em sua especialidade por 1,5 a 2 meses. No entanto, após a eliminação dos fenômenos agudos, 1,5 mês após a lesão, por decisão do VKK, o trabalhador pode ser transferido para um trabalho mais leve (por um período não superior a 2 meses): como operador de guindaste, carregador de lâmpada, etc. Em caso de transferência para outro emprego devido às consequências de uma fratura no maxilar inferior, não são emitidos atestados de licença médica.
O exame pericial da vítima deve começar com o estabelecimento do diagnóstico correto, o que ajuda a determinar o prognóstico de trabalho. Às vezes, após o diagnóstico correto, o médico não leva em consideração o prognóstico de trabalho. Como resultado, a vítima é dispensada prematuramente ou, quando sua capacidade de trabalho é restabelecida, sua licença médica é prorrogada injustificadamente. A primeira situação leva a diversas complicações que afetam negativamente a saúde e atrasam o tratamento; a segunda, ao gasto injustificado de recursos para o pagamento de licenças médicas.
Portanto, o principal critério diferencial para perda temporária da capacidade de trabalho é um prognóstico clínico e de trabalho favorável, caracterizado pela restauração completa ou significativa da disfunção mandibular como resultado da lesão e da capacidade de trabalho em um período de tempo relativamente curto. A restauração da capacidade de trabalho em caso de fraturas mandibulares é caracterizada pelo grau de restauração da função da mandíbula danificada, a saber: boa consolidação dos fragmentos na posição correta, preservação da oclusão dentária normal, mobilidade suficiente nas articulações temporomandibulares, ausência de distúrbios pronunciados da circulação sanguínea e linfática, dor e quaisquer outros distúrbios associados a danos aos nervos periféricos na região maxilofacial.
A perda temporária da capacidade de trabalho devido a fraturas de mandíbula pode ser causada por lesões relacionadas ao trabalho e traumas domésticos. Determinar a causa da perda temporária da capacidade de trabalho devido a fraturas de mandíbula é uma das tarefas importantes do dentista, pois é necessário resolver questões que exigem competência não apenas médica, mas também jurídica.
Uma doença é considerada relacionada a um "acidente de trabalho" nos seguintes casos: durante o desempenho de funções de trabalho (incluindo uma viagem de negócios durante o horário de trabalho), durante a execução de uma ação no interesse de uma empresa ou firma, embora sem a autoridade dela; durante o desempenho de funções públicas ou estatais, bem como em conexão com o desempenho de atribuições especiais de estado, sindicatos ou outras organizações públicas, mesmo que essas atribuições não estejam relacionadas à empresa ou instituição em questão; no território de uma empresa ou instituição ou em outro local de trabalho durante o horário de trabalho, incluindo intervalos estabelecidos, bem como durante o tempo necessário para colocar em ordem as ferramentas de produção, roupas, etc. antes do início e após o término do trabalho; perto de uma empresa ou instituição durante o horário de trabalho, incluindo intervalos estabelecidos, se estar lá não contradizer as regras da rotina estabelecida; no caminho para o trabalho ou para casa do trabalho; durante o desempenho do dever de cidadão de proteger a lei e a ordem, salvar vidas humanas e proteger a propriedade do estado.
Para estabelecer a causa da incapacidade temporária, é necessário um relatório de acidente, elaborado prontamente e em formato adequado pela administração da empresa onde ocorreu o acidente. O relatório deve indicar que o acidente ocorreu durante o trabalho, descrever sua natureza, etc. Em caso de acidentes coletivos, os relatórios devem ser elaborados para cada vítima.
Não é possível lavrar um auto de infração se o acidente ocorreu a caminho ou de volta do trabalho. Nesses casos, é necessário apresentar um atestado da administração de transportes, um boletim de ocorrência lavrado pela polícia, um atestado da empresa ou instituição onde a vítima trabalha, indicando o horário de início e término do seu trabalho nessa data, bem como um atestado de residência.
As maiores dificuldades surgem ao determinar a natureza da perda da capacidade de trabalho (temporária ou permanente), bem como ao estabelecer a data final da perda temporária da capacidade de trabalho, que é individual para cada paciente.
Deve-se levar em consideração que, em alguns casos, o período de incapacidade temporária não corresponde ao período para o qual o paciente recebe um atestado de incapacidade (por exemplo, em caso de acidente doméstico, etc.). Portanto, para caracterizar o período médio de incapacidade, é necessário indicar com precisão o período entre o momento do acidente e o retorno da vítima ao trabalho.
Pacientes com fraturas de maxilar continuam a ser tratados ambulatorialmente após o término do período de internação e, até que seu grupo de incapacidade seja estabelecido, a perda da capacidade para o trabalho é documentada por um atestado de incapacidade. No entanto, o período em que o atestado de incapacidade é mantido para pacientes posteriormente reconhecidos como incapacitados não pode ser identificado com a duração média da perda temporária da capacidade para o trabalho. Esse período, que antecede a transferência do paciente para a condição de incapacitado, é corretamente denominado período pré-incapacidade.
Ao decidir sobre o período de incapacidade temporária, é necessário levar em consideração não apenas a natureza da lesão, mas também a profissão do paciente, as condições de trabalho e de vida, e o tipo de lesão (trabalhista ou doméstica, etc.). Assim, a capacidade de trabalho é restaurada mais rapidamente em caso de lesões esportivas relativamente leves; no caso de lesões industriais e de transporte, o período de incapacidade temporária é mais longo.
Para excluir possível agravamento, métodos objetivos de pesquisa, como palpação, mastigação, radiografia e osteometria devem ser amplamente utilizados.
O período de incapacidade para fraturas de mandíbula também depende das características da profissão da vítima: para trabalhadores da área da saúde mental, a incapacidade temporária é menor do que para pessoas envolvidas em trabalho braçal; eles podem receber alta para o trabalho 20 a 25 dias após a lesão, continuando o tratamento em regime ambulatorial. Ao mesmo tempo, pacientes cuja profissão esteja associada à tensão e ao movimento constantes dos músculos da região maxilofacial (artistas, palestrantes, músicos, professores, etc.) só podem retornar ao trabalho após a restauração completa da função mandibular.
O período de incapacidade temporária é especialmente longo para pacientes envolvidos em trabalho físico pesado. Para esse grupo de pacientes, a licença médica é estendida após a remoção das talas e dispositivos de fixação por mais 2 a 3 dias para adaptação completa ao processo de mastigação. Se eles receberem alta prematuramente, podem ocorrer complicações (osteomielite, fraturas da mandíbula, etc.). Além disso, esses pacientes frequentemente não conseguem realizar todo o volume de processos básicos de trabalho. Por exemplo, trabalhadores da indústria do carvão têm um período de incapacidade temporária mais longo do que trabalhadores de outras profissões, o que se deve às especificidades do trabalho em condições subterrâneas e à natureza das lesões, que frequentemente são acompanhadas por danos aos tecidos moles da face.
Em pessoas com mais de 50 anos, a duração do período de incapacidade temporária aumenta devido à desaceleração da consolidação.
A consolidação da fratura mandibular em pacientes com periodontite dura de 1,5 a 2 meses a mais. Em pacientes sem periodontite, ocorre em média de 3 a 4 meses após a lesão. Fatores ambientais também devem ser considerados na determinação da duração da fixação e do período de incapacidade temporária.
O uso de métodos extrafocais de compressão para tratamento de fraturas de mandíbula em combinação com efeitos gerais no corpo e tratamento da periodontite, bem como medidas ortopédicas e cirúrgicas locais oportunas e racionais destinadas a reposicionar e fixar fragmentos de mandíbula, ajudam a reduzir o período de incapacidade temporária.
Se no período agudo da lesão as questões do exame da capacidade de trabalho são relativamente fáceis de resolver, posteriormente, quando o paciente desenvolve certas complicações (consolidação retardada de fragmentos, contratura, anquilose, etc.), surgem dificuldades em determinar o período e o tipo de perda da capacidade de trabalho da vítima. Com base na natureza da fratura, seu curso clínico e as complicações ocorridas, o cirurgião-dentista deve determinar, pelo menos aproximadamente, a duração da perda temporária da capacidade de trabalho da vítima e fazer um prognóstico de trabalho correto, que é o critério para estabelecer a incapacidade temporária ou permanente.
O prognóstico para o trabalho pode ser favorável, desfavorável ou questionável. Com um prognóstico favorável para o trabalho, é possível restaurar a capacidade de trabalho e retornar a vítima ao seu trabalho anterior ou equivalente. O prognóstico para o trabalho é desfavorável nos casos em que, como resultado da lesão ou suas complicações, a vítima não pode trabalhar em sua especialidade e há a necessidade de transferi-la para outro emprego que corresponda ao seu estado de saúde, ou quando a vítima é incapaz de realizar qualquer trabalho. Um prognóstico questionável para o trabalho significa que, no momento do exame, não há dados necessários para resolver a questão do resultado da fratura de mandíbula e a possibilidade de restaurar a capacidade de trabalho. Certas dificuldades são apresentadas pelo prognóstico em caso de consolidação tardia de fraturas de mandíbula complicadas por osteomielite traumática. Em alguns casos, com o uso de métodos cirúrgicos, fisioterapêuticos e outros métodos de tratamento, a fusão dos fragmentos na posição correta ainda ocorre e a capacidade de trabalho é restaurada; em outros, apesar do tratamento, formam-se defeitos ósseos que levam a um comprometimento persistente da capacidade de trabalho.
É importante ressaltar que o prognóstico do parto está intimamente relacionado ao clínico, depende dele, mas nem sempre coincide com ele. Assim, mesmo com um desfecho clínico desfavorável em fraturas de mandíbula (consolidação viciosa sem distúrbio de mordida ou com maxilares desdentados), o prognóstico do parto pode ser favorável, pois é determinado não apenas por alterações anatômicas, mas também, principalmente, pelo grau de restauração da função, pelo desenvolvimento de dispositivos compensatórios, pela profissão da vítima, entre outros fatores.
Exame de incapacidade temporária em caso de fraturas do maxilar inferior
A duração média da incapacidade temporária em caso de fraturas mandibulares é de 43,4 dias. O tempo de recuperação da capacidade de trabalho depende da localização das fraturas. Em casos de fraturas na região do processo condilar e do ramo da mandíbula com bom alinhamento dos fragmentos ósseos, a duração do período de incapacidade temporária é mínima (36,6 dias). Fraturas dessa localização geralmente são fechadas e não infectadas.
Os principais fatores que contribuem para a rápida consolidação são o bom suprimento sanguíneo para o osso na área da fratura e a presença de uma bainha muscular, que permite a remoção da tração de borracha intermaxilar entre o 12º e o 14º dia. O tratamento funcional precoce ajuda a acelerar a consolidação dos fragmentos mandibulares.
O tratamento de vítimas com fraturas e luxações dos processos condilares do maxilar inferior apresenta grandes dificuldades, fazendo com que o período de incapacidade temporária de pessoas envolvidas em trabalho físico seja em média de 60 dias.
Para avaliar o grau de consolidação de fragmentos de mandíbula, é útil utilizar o ecoosteômetro EOM-01-ts com frequência de oscilação de 120 ± 36 kHz. O indicador ecoosteométrico, ao utilizar, por exemplo, o dispositivo extrafocal de V. A. Petrenko et al. (1987) para o tratamento de fraturas do processo condilar, praticamente se normaliza apenas no 90º dia. Portanto, é óbvio que o período de 60 dias mencionado, previamente estabelecido nas "Recomendações Metodológicas", está sujeito a justificativa científica ou alterações, especialmente em áreas de contaminação radioisotópica, industrial e química do solo, água e produtos alimentícios.
Em casos de fraturas do maxilar inferior com um dente no espaço da fratura, a duração do período de perda temporária da capacidade de trabalho é significativamente maior do que em casos de fraturas fora do arco dentário.
No caso de fraturas centrais do maxilar inferior, o período de recuperação da capacidade de trabalho é quase o mesmo que no caso de fraturas localizadas em suas seções laterais (44,2 dias).
O período de recuperação para fraturas simples do maxilar inferior é, em média, de 41,2 dias, enquanto para pacientes com fraturas duplas, é de 44,8 dias. As fraturas múltiplas do maxilar inferior são as mais graves, pois quase sempre envolvem deslocamento significativo de fragmentos, que podem se projetar para a cavidade oral. Essas fraturas são expostas e suscetíveis à infecção. O período médio de incapacidade temporária para elas é de 59,6 dias.
No caso de fraturas cominutivas do maxilar inferior, o período de recuperação da capacidade de trabalho é um pouco maior do que no caso de fraturas lineares e é igual a 45,5 dias em média.
Em pacientes com fraturas mandibulares combinadas com concussão, o período médio de incapacidade aumenta para 47,4 dias. A possibilidade de alta hospitalar desses pacientes deve ser decidida em conjunto com um neurologista.
O período de perda da capacidade de trabalho também depende dos métodos utilizados para tratar fraturas do maxilar inferior. O período de recuperação da capacidade de trabalho em pacientes com fraturas do maxilar inferior tratadas por métodos não cirúrgicos é, em média, de 43,7 dias, e por métodos cirúrgicos, de 41,3 dias. Os períodos mínimos de perda temporária da capacidade de trabalho são observados no tratamento de fraturas do maxilar inferior sem deslocamento de fragmentos com capas plásticas autoendurecíveis (26,3 dias) e bandagem tipo tipoia Z.I. Urbanskaya (36,7 dias). A capacidade de trabalho das vítimas que receberam talas dentárias de alumínio de dois maxilares para o tratamento de fraturas do maxilar inferior foi restaurada posteriormente (após 44,6 dias).
As principais razões para o aumento do período de recuperação da capacidade de trabalho são a fixação intermaxilar de longo prazo sem o uso de tratamento funcional precoce, mobilidade relativa dos fragmentos, trauma nas papilas interdentais das gengivas por talas de arame, afrouxamento dos dentes, etc.
 [ 18 ]
[ 18 ]
Exame de incapacidade temporária em caso de fraturas do maxilar superior
A duração média do período de incapacidade temporária devido a fraturas do maxilar superior é de 64,9 dias.
A duração média do período de incapacidade para o trabalho depende da natureza da lesão no maxilar superior: no caso de uma lesão não relacionada ao trabalho, é de 62,5 dias e, no caso de uma lesão no trabalho, é de 68,3 dias.
A duração da incapacidade devido a uma lesão é determinada, em certa medida, pela gravidade da lesão. A recuperação da capacidade de trabalho devido a uma fratura do processo alveolar da maxila ocorre em média em 43,6 dias, e no caso de uma fratura do corpo da maxila, o período médio de incapacidade é de 69,9 dias; segundo o tipo Le Fort I - 56,0 dias, segundo o tipo Le Fort II - 65,4 e segundo o tipo Le Fort III - 74,7 dias.
Em fraturas não complicadas do maxilar superior, o período de incapacidade para o trabalho é em média de 60,1 dias, e em fraturas complicadas - 120-130 dias.
Uma das características das fraturas maxilares é sua natureza combinada, devido à proximidade anatômica das partes facial e cerebral do crânio. Lesões traumáticas nos ossos do crânio e do cérebro nem sempre são diagnosticadas por dentistas, o que afeta negativamente o tratamento dos pacientes.
Os períodos de incapacidade temporária para fraturas isoladas e combinadas do maxilar superior são diferentes. Assim, para uma fratura do maxilar superior combinada com uma concussão, são de 70,8 dias; para uma combinação com uma fratura do maxilar inferior, os períodos médios de incapacidade são de 73,3 dias; para uma fratura da base do crânio - 81,0 dias; para uma fratura da abóbada craniana - 126,7 dias; para uma lesão na órbita - 120,5 dias; e para uma fratura de outros ossos - 89,5 dias.
Fraturas múltiplas dos ossos da face, crânio e tronco resultam em incapacidade temporária de até 87,5 dias.
A duração da incapacidade temporária também depende dos métodos de tratamento das fraturas do maxilar superior. Quando métodos ortopédicos de tratamento são utilizados em pacientes com fraturas do maxilar superior, a duração média da incapacidade temporária é de 59,2 dias (55,4 para fraturas não complicadas e 116,0 para fraturas complicadas), e quando métodos cirúrgicos são utilizados, é de 76,0 dias (69,3 para fraturas não complicadas e 153,5 para fraturas complicadas).
O maior período de incapacidade temporária com os métodos cirúrgicos de tratamento de fraturas se deve ao fato de serem utilizados nas lesões mais graves, quando os métodos ortopédicos não são indicados ou são ineficazes.
 [ 19 ]
[ 19 ]
Registro de incapacidade temporária
O dentista tem o direito de emitir um atestado médico para um paciente com fratura de maxilar por um período não superior a seis dias. As Comissões de Controle Médico (CCM) têm o direito de prorrogar o atestado médico por um período mais longo (para pacientes com lesão, por até 10 dias consecutivos), mas, em geral, não mais do que 4 meses a partir da data da lesão. Nesse caso, as pessoas que autorizam a prorrogação do atestado médico são obrigadas a examinar pessoalmente o paciente. Em caso de evolução prolongada da doença, esses exames devem ser realizados pelo menos uma vez a cada 10 dias e, se necessário, com muito mais frequência, especialmente no primeiro período após a lesão.
Em caso de perda da capacidade de trabalho devido a um acidente de trabalho, o médico emite um atestado de incapacidade para o trabalho, que é um documento que confirma a incapacidade temporária para o trabalho e dá direito ao lesado de receber benefícios do seguro social.
Em caso de perda da capacidade para o trabalho devido a um acidente doméstico, a instituição médica emite um atestado de incapacidade por cinco dias e, a partir do sexto dia, um atestado de incapacidade. Caso o acidentado procure o médico no dia em que já trabalhou, o médico, se necessário, emite um atestado de incapacidade, datando-o do dia da solicitação, mas libera o acidentado do trabalho apenas a partir do dia seguinte.
Pacientes com fraturas de mandíbula que estão sendo tratados no hospital recebem um atestado de licença médica na alta, mas em casos de longa permanência no hospital, um atestado de incapacidade para o trabalho pode ser emitido antes da alta para receber salários.
Se a capacidade do paciente para o trabalho for restaurada como resultado do tratamento hospitalar, o atestado de licença médica é encerrado. Caso o paciente permaneça incapacitado após a alta hospitalar devido às consequências da fratura, o atestado de licença médica não é encerrado no hospital, mas é feita uma anotação correspondente sobre a necessidade de tratamento ambulatorial. Posteriormente, o atestado de licença médica é prorrogado pelo dentista da instituição médica e preventiva onde o paciente continua o tratamento. Vale ressaltar que pessoas que sofreram uma lesão por intoxicação ou durante ações devido à intoxicação e que necessitam de tratamento ambulatorial e hospitalar não recebem atestados de licença médica.
A questão da alta ou encaminhamento de um paciente para o trabalho com fratura simples ou complicada do maxilar superior é decidida de acordo com o prognóstico clínico e profissional. Nos casos em que, apesar de todas as medidas terapêuticas, o prognóstico clínico e profissional permaneça desfavorável e o comprometimento da capacidade de trabalho se torne persistente, os pacientes devem ser encaminhados ao VTEK para determinar o grupo de incapacidade, por exemplo, no caso de fratura do maxilar inferior complicada por osteomielite com subsequente formação de um grande defeito ósseo e em caso de necessidade de cirurgias osteoplásticas restauradoras. Nesses casos, a determinação oportuna do grupo de incapacidade e a liberação do paciente do trabalho permitem a implementação de uma gama completa de medidas terapêuticas para restaurar a saúde da vítima, após o que ela poderá trabalhar em sua especialidade ou em qualquer outra. O atestado de incapacidade para o trabalho é encerrado no dia da emissão da conclusão do VTEK sobre a comprovação da incapacidade, independentemente de suas causas e grupo.
O emprego racional de pessoas com deficiência é de grande importância, pois o trabalho viável contribui para uma restauração ou compensação mais rápida das funções prejudicadas, melhora a condição geral das pessoas com deficiência e aumenta sua segurança material.
Às vezes, doenças concomitantes, que por si só não causam comprometimento significativo da capacidade de trabalho, agravam o quadro do paciente e, em combinação com a doença principal, causam comprometimento funcional mais pronunciado. Portanto, ao realizar um exame de capacidade de trabalho nesses casos, é necessária extrema cautela e uma abordagem crítica para avaliar corretamente o peso específico dessas alterações em termos de redução ou perda da capacidade de trabalho.

