Médico especialista do artigo
Novas publicações
Erupção cutânea sifilítica
Last reviewed: 29.06.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
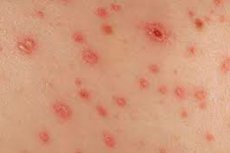
O segundo estágio da sífilis, uma doença sexualmente transmissível perigosa, é a erupção cutânea sifilítica. Trata-se de uma erupção cutânea típica, de coloração vermelho-rosada, que geralmente não se espalha por todo o corpo, mas aparece localmente.
A erupção cutânea sifilítica é temporária e geralmente desaparece após alguns meses. Em geral, esse sintoma é bastante insidioso, pois costuma ser confundido com uma alergia comum e, consequentemente, é tratado incorretamente. Por isso, você deve, em qualquer caso, consultar um médico para determinar o tipo exato e a origem da erupção cutânea. [ 1 ]
Epidemiologia
A incidência da sífilis é caracterizada por heterogeneidade estrutural. Em geral, há uma tendência de queda na incidência da doença, mas a situação epidemiológica ainda é desfavorável, tanto entre pacientes adultos quanto entre crianças menores de idade.
A taxa global de infecção ainda é considerada bastante alta. Segundo estatísticas do ano 2000, cerca de 250 milhões de pessoas no planeta tinham infecções sexualmente transmissíveis. Ao mesmo tempo, cerca de 2 milhões de pacientes são diagnosticados com sífilis todos os anos.
Em 2015, a taxa de incidência de sífilis havia diminuído ligeiramente para 2 a 3 por cem mil pessoas. No entanto, houve um "rejuvenescimento" pronunciado do contingente de doentes – por exemplo, a sífilis é registrada cerca de 4,5 vezes mais frequentemente entre jovens do que entre pessoas de meia-idade e idosos.
No final do século passado, as estatísticas epidemiológicas da morbidade sifilítica nos países pós-soviéticos eram equiparadas a estatísticas negativas. Por exemplo, segundo dados de 1997, seu nível era de 277 casos por cem mil habitantes. As medidas tomadas permitiram reduzir esse indicador e, em 2011, ele era de cerca de 30 casos por cem mil.
A sífilis é mais frequentemente observada em jovens entre 20 e 29 anos. Homens e mulheres contraem a doença aproximadamente na mesma proporção.
Causas erupção sifilítica
A erupção cutânea sifilítica ocorre sob a influência do patógeno correspondente – a espiroqueta pálida, que recebeu esse nome devido à sua coloração indistinta e pálida após o tratamento com corantes especiais. O microrganismo patogênico é conhecido pela ciência desde 1905: ele só consegue se desenvolver na ausência de ar e, no ambiente externo, morre rapidamente. O frio permite que a espiroqueta sobreviva um pouco mais do que em um ambiente quente.
Até o momento, a medicina tem informações sobre três variedades do patógeno sifilítico:
- Treponema pallidum - causa a forma clássica da sífilis;
- Treponema pallidum endemicum - causa uma forma endêmica de sífilis;
- Treponema pallidum pertenue – causa granuloma tropical.
O agente causador é detectado e identificado por meio de análise laboratorial de material retirado da pessoa doente.
Especialistas falam sobre várias formas possíveis de transmissão. No entanto, algumas delas são comuns, enquanto outras são extremamente raras (mas ainda possíveis):
- Na transmissão sexual, a infecção está associada à relação sexual desprotegida;
- Na via domiciliar, a infecção entra no corpo por meio de objetos comuns;
- A via transplacentária infecta o feto da gestante através do sistema circulatório.
A maioria dos pacientes tem uma via de infecção sexual, mas a infecção domiciliar é a menos comum. Isso provavelmente se deve ao fato de a infecção desaparecer rapidamente fora do corpo.
Existem casos conhecidos de infecção transplacentária, que ocorre quando uma gestante tem sífilis. Frequentemente, essa infecção se torna um fator no desenvolvimento da forma congênita da doença no bebê, ou o feto morre no primeiro trimestre da gravidez. [ 2 ]
Fatores de risco
Especialistas observam que a identificação de possíveis fatores de risco ajuda a desenvolver medidas preventivas adequadas a um grupo-alvo específico. Uma das causas subjacentes é considerada pelos profissionais de saúde como o comportamento sexual perigoso e de risco dos jovens. No entanto, há também uma série de fatores intimamente ligados a essa causa. São aspectos sociais e econômicos que afetam grande parte da população:
- Dificuldades financeiras;
- Microssociedade desfavorável, declínio de valores morais e éticos;
- Aumento do interesse em álcool e drogas;
- Vida sexual promíscua com troca frequente de parceiros, contatos sexuais casuais com pessoas desconhecidas.
Entre os jovens, os seguintes fatores são considerados particularmente significativos:
- Atividade sexual precoce;
- Problemas familiares;
- Uso precoce de álcool, drogas ou outras drogas psicoativas;
- Negligência com métodos contraceptivos de barreira;
- Falta de informação sobre prevenção de infecções sexualmente transmissíveis.
Pessoas sem residência fixa, bem como usuários de drogas ou substâncias psicoativas, apresentam maior risco de morbidade. Estas últimas causam desinibição, incapacidade de controlar moralmente as próprias ações.
Há também algumas peculiaridades de fatores relacionados a grupos socialmente adaptados. Pessoas aparentemente abastadas frequentemente negligenciam a própria saúde: segundo estatísticas, um em cada dois pacientes de uroginecologia não se apressa em procurar ajuda médica. A consulta médica ocorre aproximadamente dois meses após o primeiro sinal, tornando o tratamento um pouco mais longo e problemático.
Patogênese
Os momentos patogênicos associados ao aparecimento da erupção cutânea sifilítica são explicados pela resposta do organismo à introdução do treponema pálido. Processos polimórficos intimamente relacionados ao estágio da sífilis ocorrem no organismo infectado.
A forma clássica da doença é dividida em períodos como incubação, primária, secundária (que é caracterizada por erupção sifilítica) e terciária.
A incubação da sífilis dura cerca de 3 a 4 semanas, mas esse período pode ser encurtado para 1,5 a 2 semanas ou prolongado para 3 a 6 meses. Às vezes, observa-se um curto período de incubação em casos de infecção por múltiplas fontes da doença. Um período prolongado pode ocorrer se o paciente estiver recebendo antibioticoterapia para alguma outra patologia (por exemplo, sinusite maxilar ou bronquite, etc.).
Em seguida, surge um cancro duro, que sinaliza o início da sífilis primária. Quanto tempo demora para o aparecimento da erupção cutânea sifilítica? Seu aparecimento está associado ao início da sífilis secundária, que ocorre mais frequentemente seis ou sete semanas após o aparecimento do cancro, ou 2,5 meses após a infecção. O aparecimento de erupções cutâneas características está associado à disseminação hematogênica do vírus e a danos sistêmicos no corpo. Além da erupção cutânea, outros órgãos e sistemas são afetados durante esse período, incluindo os sistemas nervoso e ósseo, rins, fígado e outros.
A erupção róseo-papulo-pustulosa é em grande parte decorrente da resposta imunológica do corpo. Após algum tempo, ela desaparece e a patologia adquire um curso latente – até a próxima recidiva ou até o desenvolvimento da forma terciária da sífilis.
Sintomas erupção sifilítica
O quadro clínico da sífilis secundária é representado principalmente por erupções cutâneas e mucosas. A erupção cutânea sifilítica apresenta manifestações clínicas variadas: manchas, pápulas, vesículas e pústulas, que podem ocorrer em praticamente qualquer área da pele.
Como é uma erupção cutânea sifilítica? O fato é que todas as sífilis secundárias são caracterizadas pelos seguintes sinais característicos:
- Cor específica. Somente no estágio inicial de desenvolvimento, a erupção cutânea sifilítica é caracterizada por uma cor rosa brilhante. Com o tempo, torna-se marrom-claro, vermelho-cereja ou cobre, vermelho-amarelado, vermelho-azulado, rosa-claro, dependendo em grande parte da localização.
- Limitação. Os elementos da erupção sifilítica não são particularmente caracterizados por crescimento periférico. Eles não se fundem e parecem limitados.
- Diversidade. Frequentemente, diferentes variantes da erupção cutânea sifilítica podem ser observadas simultaneamente – por exemplo, manchas, pápulas e pústulas coexistem. Além disso, a diversidade de erupções cutâneas é complementada pela presença de elementos que passam por diferentes estágios de desenvolvimento.
- Benignidade. Na maioria dos casos, há resolução dos elementos secundários sem marcas ou cicatrizes persistentes subsequentes. A erupção cutânea sifilítica causa coceira? Não. A presença de erupção cutânea sifilítica não é complicada por sintomas patológicos gerais e não é acompanhada por coceira ou sensação de queimação características de outras dermatopatologias.
- Ausência de processo inflamatório agudo. As áreas afetadas pela erupção sifilítica não apresentam sinais de inflamação.
- Alta infecciosidade. A presença de erupção cutânea indica um alto grau de infecciosidade humana, especialmente na presença de erosões e úlceras.
Os primeiros sinais de erupção cutânea sifilítica nem sempre são visíveis: em alguns pacientes, a doença tem um curso latente ou sutil. Não é incomum que a erupção cutânea seja vaga, mas há presença de linfonodos aumentados e/ou febre.
Erupções cutâneas sifilíticas no rosto assemelham-se um pouco à acne, e "cravos" ou manchas nodulares podem ser observados no tronco. As superfícies palmar e plantar geralmente são cobertas por manchas de cor cobre-avermelhada.
Os elementos da erupção aparecem isoladamente, sem tendência a se unir, sem descamação ou sensação de coceira. Desaparecem sem medicação algumas semanas após o aparecimento, mas reaparecem com um novo surto.
Erupções cutâneas sifilíticas no corpo, em áreas de atrito e suor frequentes, são particularmente propensas a se espalhar e ulcerar. Essas áreas incluem os genitais e o períneo, as axilas, a área dos dedos dos pés, o pescoço e a região abaixo dos seios.
Quando os tecidos mucosos são afetados, a erupção cutânea é encontrada no palato mole, amígdalas e genitais: aqui, os elementos nem sempre estão isolados e, às vezes, se combinam em ilhas sólidas. Erupções cutâneas nos ligamentos e na laringe frequentemente causam distúrbios vocais, rouquidão ou rouquidão. Pequenas úlceras podem aparecer na boca e "feridas" difíceis de cicatrizar podem surgir nos cantos dos lábios.
É possível uma pequena perda focal de pelos no couro cabeludo, cílios e sobrancelhas: este sintoma é registrado em um em cada sete casos da doença. As áreas afetadas têm a aparência de "pelos que comeram uma traça": não há sinais de inflamação, coceira ou descamação. Como os cílios caem e crescem alternadamente, um exame mais detalhado revelará seus diferentes comprimentos.
Erupção cutânea sifilítica em homens
Os sinais de erupção cutânea sifilítica em homens não são muito diferentes daqueles em pacientes do sexo feminino. As erupções cutâneas são mais frequentemente pálidas e dispostas simetricamente. Outros sinais característicos são os seguintes:
- Os elementos da erupção não são dolorosos, não causam coceira e dificilmente incomodam;
- Possuem superfície densa, limites claros, sem fusão mútua;
- Tendem a cicatrizar por si só (não deixam cicatrizes).
Às vezes, também são observadas sintomas adicionais:
- Dor na cabeça;
- Linfadenopatia;
- Febre subfebril;
- Dor nas articulações, dor muscular;
- Perda de cabelo (focal ou difusa);
- Mudança de voz;
- Condilomas extensos na região genital e anal.
No período de recidiva secundária, uma erupção nodular típica da sífilis é encontrada na glande do pênis, no períneo, no ânus e nas axilas. Os nódulos que aparecem aumentam de tamanho, começam a ficar úmidos e formam feridas. Se houver atrito, esses elementos se fundem e crescem como uma couve-flor. Não há dor, mas o crescimento excessivo pode causar desconforto físico considerável – por exemplo, interferir na marcha. Devido ao acúmulo de bactérias, há um odor desagradável.
Erupção cutânea sifilítica em mulheres
Uma característica da erupção cutânea sifilítica em mulheres é o aparecimento de áreas de "descoloração" ou leucodermia na lateral do pescoço. Esse sintoma é chamado de "renda" ou "colar de Vênus" e indica danos ao sistema nervoso e anormalidades na pigmentação da pele. Em algumas pacientes, áreas descoloridas são encontradas nas costas, região lombar, braços e pernas. As manchas não descamam, não causam dor e não apresentam sinais de inflamação.
Toda mulher que planeja engravidar ou está grávida deve fazer o teste para sífilis. O Treponema pallidum pode penetrar no feto, o que leva ao desenvolvimento de consequências extremamente desfavoráveis. Assim, em pacientes com sífilis, em 25% dos casos, ocorre natimorto; em 30% dos casos, o recém-nascido morre imediatamente após o nascimento. Às vezes, crianças infectadas nascem sem sinais da doença. No entanto, se o tratamento necessário não for realizado, os sintomas podem aparecer em poucas semanas. Se não forem tratados, os bebês morrem ou ficam gravemente abaixo do peso e subdesenvolvidos.
Estágios
O primeiro estágio da erupção cutânea sifilítica começa cerca de um mês após a espiroqueta entrar no corpo. Nesse estágio, os primeiros sinais suspeitos de erupção cutânea já podem ser observados: pequenas manchas rosadas, que depois de um tempo assumem a aparência de úlceras. Após duas semanas, as manchas desaparecem e reaparecem. Essa erupção cutânea pode aparecer e desaparecer periodicamente ao longo de vários anos.
O segundo estágio é caracterizado por erupções cutâneas sifilíticas irregulares de coloração rosada e pústulas azul-bordô. Esse estágio pode durar de 3 a 4 anos.
O terceiro estágio é caracterizado por erupções cutâneas sifilíticas na forma de selos subcutâneos granulosos. Os focos formam elementos em forma de anel com úlceras em seu interior. As áreas de densidade têm diâmetro de até 20 mm e são caracterizadas por uma coloração acastanhada. Uma úlcera também está presente no centro do elemento.
Se considerarmos a doença como um todo, a erupção cutânea sifilítica é um sintoma de sífilis secundária.
Formulários
A erupção cutânea sifilítica é um sintoma típico da forma secundária da sífilis, representada por diferentes tipos de erupções cutâneas. As mais comuns são manchas (também chamadas de roséolas) ou pequenos nódulos (pápulas).
Na maioria das vezes, os pacientes apresentam rosácea, que são pequenas manchas oval-arredondadas com bordas irregulares. A cor varia do rosado ao vermelho vivo (mesmo dentro do mesmo organismo). Se a mancha for pressionada, ela desaparece temporariamente.
As manchas estão localizadas separadamente, não unidas. Não há descamação, a densidade e o relevo da pele não se alteram. O diâmetro das roséolas varia de 2 a 15 mm. Localização predominante: costas, tórax, abdômen e, às vezes, testa. Se a patologia não for tratada, as manchas desaparecem após cerca de três semanas.
Erupções cutâneas rosáceas recorrentes, na forma de manchas azul-avermelhadas, podem aparecer dentro de seis a três anos após a infecção. Em muitos pacientes, essas erupções cutâneas são encontradas na cavidade oral, nas amígdalas, às vezes podendo assemelhar-se a amigdalite, mas não há dor de garganta nem febre. Se os elementos afetarem as cordas vocais, pode haver rouquidão na voz.
As pápulas são formadas como resultado de uma reação inflamatória nas camadas superiores da pele. Elas se apresentam como tubérculos densos e individuais, com contornos bem definidos. Seu formato pode ser hemisférico ou cônico.
As pápulas também são limitadas umas às outras, mas sua fusão é possível, por exemplo, em caso de atrito constante com elementos da roupa ou dobras da pele. Se isso acontecer, a parte central da "fusão" parece reabsorvida, de modo que os elementos patológicos parecem chamativos e diversos. Vista de cima, a erupção é brilhante, de cor rosada ou azul-avermelhada. Após a resolução, as pápulas ficam cobertas de escamas e podem ulcerar, formando condilomas extensos. A localização mais comum das pápulas: dorso, testa, região perioral e região occipital. Nunca são encontradas na parte externa da mão.
A erupção papular sifilítica, por sua vez, é dividida em tais variedades:
- Erupções cutâneas lenticulares podem aparecer tanto no início da forma secundária da doença quanto durante as recidivas. Os elementos da erupção cutânea apresentam-se na forma de nódulos com diâmetro de até cinco milímetros. A superfície é achatada, lisa, com aparecimento gradual de descamação. No estágio inicial da doença, essas erupções cutâneas ocorrem frequentemente na testa.
- A erupção miliar localiza-se na boca dos folículos pilosos e apresenta-se como nódulos de até dois milímetros de tamanho. Os elementos são arredondados, compactos e apresentam coloração rosa-clara. Pode ocorrer em qualquer local onde haja crescimento capilar.
- Pápulas em forma de moeda ocorrem durante a recorrência da sífilis. Trata-se de uma induração hemisférica com diâmetro de cerca de 25 milímetros, de coloração azul-avermelhada ou acastanhada. As pápulas geralmente são poucas, podem estar presentes em grupos ou combinadas com outros elementos patológicos.
As erupções cutâneas sifilíticas nas palmas das mãos e dos pés apresentam-se como manchas amareladas e amarronzadas com contornos bem definidos. Às vezes, essas erupções cutâneas assemelham-se a calos.
Complicações e consequências
O período da doença em que múltiplas erupções cutâneas sifilíticas começam a aparecer em diferentes partes do corpo e nas mucosas é chamado de sífilis secundária. Esta fase é bastante perigosa e, se a doença não for controlada, pode desenvolver consequências extremamente negativas e irreversíveis.
A partir do momento em que a erupção aparece, começa uma afecção gradual de todos os sistemas e órgãos do corpo.
Na ausência de tratamento, a forma secundária da sífilis pode durar de 2 a 5 anos, e o processo patológico pode se espalhar para o cérebro, afetando o sistema nervoso. Assim, a neurossífilis e a sífilis ocular frequentemente se desenvolvem. Os sinais de neurossífilis geralmente são os seguintes:
- Dor forte na cabeça;
- Problemas de coordenação muscular;
- Perda da capacidade de movimentação dos membros (paralisia, parestesias);
- Mental disorders.
Quando os olhos são afetados, uma pessoa pode perder a visão completamente.
Por sua vez, a neurossífilis tardia e a sífilis visceral podem se complicar:
- Com dano muscular esquelético;
- Diminuição da inteligência, comprometimento da memória, demência;
- Meningitis;
- Com glomerulonefrite membranosa;
- Uma mudança feia na aparência;
- Danos cardiovasculares graves.
Pessoas infectadas com sífilis não estão protegidas contra a possibilidade de reinfecção – não desenvolveram imunidade específica. Portanto, é preciso ter cuidado ao escolher um parceiro sexual. Como os elementos dolorosos podem estar localizados de forma oculta – por exemplo, dentro da vagina, reto, boca – sem os resultados dos exames laboratoriais, não é possível ter 100% de certeza da ausência de infecção.
Diagnósticos erupção sifilítica
Para fazer um diagnóstico e posterior diagnóstico diferencial, exames laboratoriais são considerados básicos. Mas primeiro o médico realizará outras medidas diagnósticas, por exemplo:
- A coleta de dados anamnésicos sobre o paciente, o estudo do histórico da doença ajudam a determinar a causa mais provável da doença;
- Um exame físico completo envolve uma avaliação geral da pele e das membranas mucosas.
O paciente deve ser entrevistado. O médico precisa saber quando e em que circunstâncias surgiram os primeiros sinais de erupção cutânea sifilítica e se havia outros sintomas suspeitos.
Como reconhecer uma erupção cutânea sifilítica? Externamente, é possível determinar a doença, mas nem sempre. Na maioria dos pacientes, o diagnóstico de sífilis é estabelecido após um exame de sangue. Alguns pacientes são examinados com secreções retiradas de formações ulceradas.
Os testes que confirmam ou refutam a presença de infecção sifilítica podem ser os seguintes:
- Os testes não treponêmicos baseiam-se na detecção de anticorpos produzidos pelo corpo em reação às substâncias lipídicas que compõem o envelope do treponema. Os anticorpos costumam aparecer no sangue cerca de uma semana e meia após a formação do cancro. Trata-se de um teste de triagem, que não consome muito tempo nem recursos, mas não é confirmatório: apenas indica a necessidade de um diagnóstico mais aprofundado. Também pode ser usado para confirmar o sucesso das medidas terapêuticas.
- Os testes treponêmicos são semelhantes aos anteriores, mas o antígeno, neste caso, é um treponema. O método é mais caro, demorado e pode ser usado para confirmar o diagnóstico.
- O ELISA é um ensaio imunoenzimático baseado na formação do complexo antígeno-anticorpo. Quando os anticorpos estão presentes no soro, um complexo é formado. Para a análise, utiliza-se uma marcação específica para determinar a população de anticorpos.
- A imunofluorescência é uma técnica baseada na capacidade de um microrganismo ser secretado se houver anticorpos presentes no sangue.
- O immunoblotting é um método moderno de diagnóstico altamente preciso. Graças a este diagnóstico, tanto a presença quanto o tipo de anticorpos são determinados, o que ajuda a esclarecer o estágio da doença. O immunoblotting é especialmente recomendado para sífilis assintomática.
- O método de reação sorológica é um dos testes mais comuns. É utilizado para fins profiláticos, para diagnóstico em qualquer estágio da erupção cutânea sifilítica, para confirmação da recuperação, para monitoramento do tratamento, etc. O teste baseia-se na estrutura antigênica do patógeno.
- A reação de Wassermann com ligação do complemento é um teste sorológico padrão com mais de cem anos de existência. Os resultados dependem do estágio da erupção cutânea sifilítica: no estágio da erupção cutânea sifilítica, os resultados são mais plausíveis. Os estágios inicial e terciário frequentemente apresentam resultados questionáveis.
- Teste de imunoadesão - baseado na interação entre o agente causador e o soro humano. Se o paciente tiver sífilis, o sistema receptor do treponema é adsorvido na superfície do eritrócito. Forma-se uma suspensão típica e facilmente identificável. O método é complexo e nem sempre confiável.
- Reação de hemaglutinação — possível somente se houver desenvolvimento de anticorpos. O teste é altamente preciso e sensível, por isso é amplamente utilizado.
- A PCR é uma técnica de reação em cadeia da polimerase baseada na detecção de partículas de ácido nucleico de um microrganismo. É uma das variantes da pesquisa genética molecular.
A determinação laboratorial da doença é bastante complexa. Somente o médico responsável interpreta os resultados.
O diagnóstico instrumental é prescrito para avaliar o estado dos órgãos internos e do sistema nervoso central, para determinar complicações.
Em princípio, não é difícil distinguir a erupção cutânea sifilítica de outras patologias cutâneas: as erupções cutâneas não causam desconforto, pois não há ardência, coceira, descamação ou sinais inflamatórios. Os principais elementos da erupção cutânea são arredondados, com contornos uniformes, e sua estrutura é propensa a polimorfismo. Se você pressionar o local, ele fica mais claro, mas depois volta a ter uma coloração vermelho-rosada. Em um dia, cerca de uma dúzia de novos elementos podem se formar. Eles não se projetam acima da superfície da pele, não apresentam diferenças estruturais, mas não tendem a se fundir.
Diagnóstico diferencial
O diagnóstico diferencial é realizado se houver dúvidas no diagnóstico inicial. A doença se distingue de outras patologias semelhantes:
- Forma tóxica de dermatite (a erupção tende a se fundir, há coceira);
- Líquen rosa (manchas simétricas que aparecem após a placa materna primária);
- Reação alérgica (erupção cutânea alérgica tradicional, coceira e descamação);
- Picadas de pulgas, picadas de piolhos, etc.
- Rubéola (a erupção cutânea cobre todo o corpo, incluindo rosto e pescoço, e desaparece após três dias);
- Sarampo (manchas que tendem a se fundir, de diâmetro desigual, acompanhadas de sinais respiratórios e de intoxicação);
- Tifo (sinal característico - ao esfregar a erupção com solução de iodo, observa-se seu escurecimento).
Tratamento erupção sifilítica
O tratamento para a erupção cutânea sifilítica envolve terapia geral para a patologia subjacente – a sífilis. Esta doença é curável em quase todos os estágios – embora, em casos graves, ainda possam haver consequências negativas. A escolha dos medicamentos é sempre individual e depende do estágio e da gravidade da patologia, bem como da presença de complicações. Os principais medicamentos são os antibióticos:
- Macrolídeos (Eritromicina, Midecamicina);
- Tetraciclinas (Tetraciclina);
- Estreptomicina, Ciprofloxacino;
- Fluoroquinolonas (Ofloxacino);
- Azitromicina.
Em casos complicados, o tratamento pode continuar por vários anos, com ciclos repetidos de antibioticoterapia e monitoramento periódico da dinâmica da cura. Quando o sistema nervoso é afetado, os antibióticos por si só não são mais suficientes: medicamentos contendo bismuto ou arsênio são prescritos, como Myarsenol, Biyoquinol e Novarsenol.
Se for detectada erupção cutânea sifilítica em uma paciente grávida, ela receberá dois tratamentos: internação e ambulatorial. Em geral, esse tratamento leva de 5 a 6 meses e inclui a administração intramuscular de antibióticos penicilina, em particular, Oxacilina, Bicilina, Ampicilina e Doxacilina. O regime também inclui a administração de anti-histamínicos.
Além da antibioticoterapia, os pacientes recebem prescrição de complexos multivitamínicos, bioestimulantes, medicamentos imunomoduladores e procedimentos de irradiação ultravioleta.
Pyrogenal e Prodigiosan são usados para estimular o fluxo sanguíneo e linfático. Se a erupção cutânea sifilítica for complicada por úlceras, o tratamento é realizado com solução de benzilpenicilina com Dimexid, pomada de acetaminofeno. Para tratar membranas mucosas, use Furacilina, Gramicidina e ácido bórico. Os homens tratam o pênis com agentes como Sulema, e a uretra é lubrificada com preparações de Protargol e Gibitan. As mulheres fazem borrifadas com soluções de permanganato de potássio, e os genitais externos são tratados com Sulema.
Medicamentos e regimes de tratamento para erupção cutânea sifilítica
A terapia ambulatorial é mais frequentemente acompanhada pelo uso destes regimes de tratamento:
- Retarpeno ou Extencilina 2,4 milhões de UI/m² uma vez por semana. A duração do tratamento é de 4 semanas (quatro injeções). Ou Bicilina-1 2,4 milhões de UI/m² uma vez a cada cinco dias. O tratamento exigirá 5 injeções.
- Bicilina-3, 2,4 milhões de unidades, ou Bicilina-5, 1,5 milhão de unidades, por via intramuscular, duas vezes por semana. O número de injeções é de 10 a 12.
- Sal de penicilina novocaína 600 mil U/m duas vezes ao dia, ou penicilina procaína v/m uma vez ao dia 1,2 milhão U, por 20 a 28 dias, dependendo da duração da doença infecciosa.
O tratamento hospitalar pode ser representado pelos seguintes regimes de antibioticoterapia:
- Sal de benzilpenicilina sódica 1 ml U/m 4 vezes ao dia com intervalo de 6 horas, durante 20-28 dias.
- Sal de benzilpenicilina sódica 1 milhão de unidades 4 vezes ao dia por via intramuscular durante 7 a 10 dias com posterior consulta de terapia ambulatorial Retarpen ou Extencilina 2,4 milhões de unidades (duas injeções com intervalo semanal).
Meia hora antes da primeira injeção de antibiótico, o paciente recebe um anti-histamínico - por exemplo, Diazolin, Dimedrol, Suprastin, etc.
O tratamento não é realizado com todos os antibióticos de uma só vez: o médico seleciona individualmente os medicamentos mais adequados para o paciente, levando em consideração sua tolerância e eficácia. Pacientes com sífilis e processos alérgicos, como asma brônquica, rinite alérgica, etc., requerem uma abordagem especial para o tratamento.
Bicilina não é administrada a pessoas que sofrem de hipertensão, doenças do sistema digestivo ou endócrino, órgãos hematopoiéticos, bem como tuberculose e infarto do miocárdio. Pacientes debilitados, idosos a partir de 55 anos e crianças não devem receber uma dose única superior a 1,2 milhão de unidades.
Uma cefalosporina de terceira geração, a ceftriaxona, costuma ser o medicamento de reserva para o tratamento de erupções cutâneas sifilíticas. Seu mecanismo de ação é semelhante ao da penicilina: interrompe a síntese da parede celular do microrganismo patogênico.
No tratamento da sífilis, são comumente utilizados medicamentos injetáveis. Os comprimidos (antibióticos) raramente são prescritos, principalmente devido à sua menor eficácia. [ 6 ]
Prevenção
A prevenção da erupção cutânea sifilítica é geralmente a mesma que para a sífilis ou outras patologias venéreas. Consiste no monitoramento do estado de saúde dos pacientes após a cura, registrando todos os casos detectados da doença. Após o tratamento da sífilis, os pacientes são registrados em um dispensário em uma policlínica: cada estágio da doença implica um termo de registro diferente, claramente definido e rotulado nas regras médicas. Para evitar a disseminação do agente infeccioso, todas as relações sexuais do paciente são levadas em consideração. É obrigatório realizar tratamento preventivo para aqueles que estiveram em contato próximo com uma pessoa doente. Durante o tratamento, todos os pacientes são proibidos de ter relações sexuais e doar sangue.
Quando um caso de sífilis é detectado, o médico prescreve tratamento tanto para o paciente quanto para seu parceiro sexual, independentemente da presença de erupção cutânea ou outros sinais de sífilis. Isso ocorre porque o agente patogênico permanece no corpo do parceiro, o que pode levar à recorrência da infecção – mesmo que a infecção esteja latente.
Os métodos de prevenção individual envolvem o uso de métodos contraceptivos de barreira durante todas as relações sexuais. Incentiva-se uma vida sexual estável com um parceiro fixo.
Se surgirem quaisquer sintomas suspeitos em qualquer um dos parceiros, você deve consultar um médico imediatamente para diagnóstico, sem esperar pelo aparecimento de sinais evidentes da doença – em particular, erupção cutânea sifilítica. O diagnóstico e o tratamento precoces são a chave para uma cura rápida e bem-sucedida, sem o desenvolvimento de consequências adversas à saúde.
Previsão
O prognóstico da doença depende diretamente do estágio em que o tratamento foi iniciado. O momento em que o paciente procurou ajuda médica e a precisão com que seguiu as instruções médicas desempenham um papel importante. Se a erupção cutânea sifilítica for diagnosticada imediatamente após o seu aparecimento, quando a infecção ainda não teve tempo de causar danos significativos ao corpo e não causou danos irreversíveis – em particular, ao sistema nervoso central –, pode-se esperar um resultado favorável do tratamento.
A terapia complexa com o uso de medicamentos e técnicas antibacterianas modernas, para quase todos os pacientes, termina com recuperação completa, com confirmação laboratorial da cura e prevenção de recorrências tardias da doença.
Se a erupção cutânea sifilítica for detectada em uma mulher durante a gravidez, o prognóstico pode ser complicado dependendo da idade gestacional e da condição intrauterina do futuro bebê. Se a patologia for detectada no primeiro trimestre e o tratamento for urgente e competente, a paciente tem todas as chances de ter e dar à luz um bebê saudável. Se o bebê for diagnosticado com uma forma congênita da doença, um prognóstico positivo só pode ser considerado se a terapia antissifilítica adequada for prescrita sob rigorosa supervisão médica.
Os estágios avançados da sífilis são mais difíceis de tratar, pois muitas vezes só é possível suspender o processo da doença, sem possibilidade de restaurar a condição e a função dos órgãos afetados.
O prognóstico nesta situação é comparável ao de qualquer patologia gradual: o diagnóstico precoce da doença implica um tratamento mais rápido e fácil. Os casos negligenciados são difíceis de curar, com maior probabilidade de desenvolver consequências adversas. A sífilis secundária é o estágio em que ocorre a erupção cutânea sifilítica – nesta fase, a grande maioria dos pacientes consegue eliminar completamente a doença.

