Médico especialista do artigo
Novas publicações
Lesões do ligamento cruzado anterior
Última revisão: 07.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
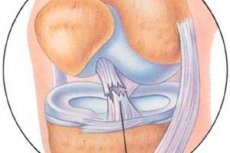
Há várias décadas, vem sendo realizado trabalho para estudar os resultados do tratamento artroscópico de lesões do aparelho capsuloligamentar da articulação do joelho.
Apesar da variedade de métodos artroscópicos para tratamento da instabilidade pós-traumática anterior da articulação do joelho, ainda há uma porcentagem significativa de resultados insatisfatórios, cujas causas mais importantes são complicações decorrentes de erros nas etapas de diagnóstico, tratamento cirúrgico e reabilitação de pacientes com instabilidade pós-traumática anterior.
A literatura aborda amplamente as possíveis complicações após o tratamento artroscópico da instabilidade pós-traumática anterior. No entanto, pouca atenção tem sido dada à análise de suas causas e métodos de correção.
Epidemiologia
O problema do tratamento de pacientes com patologia da articulação do joelho continua importante e um dos mais difíceis em traumatologia até hoje. A articulação do joelho é a mais frequentemente lesionada, representando até 50% de todas as lesões articulares e até 24% das lesões nos membros inferiores.
Segundo diversos autores, as rupturas dos ligamentos cruzados da articulação do joelho ocorrem com uma frequência de 7,3 a 62% entre todas as lesões do aparelho capsuloligamentar da articulação do joelho.
Diagnósticos lesões do ligamento cruzado anterior
Todos os pacientes são submetidos a um exame clínico e radiológico antes da cirurgia primária. São realizados anamnese, exame, palpação, avaliação clínica de lesões estruturais da articulação do joelho, radiografia, análise geral de sangue e urina, exames bioquímicos de sangue e urina. Conforme as indicações, são realizados os seguintes exames instrumentais: teste no aparelho CT-1000, tomografia computadorizada, ressonância magnética e ultrassonografia. A artroscopia diagnóstica precede imediatamente o tratamento cirúrgico.
O exame do paciente começa com a identificação das queixas e a coleta da anamnese. É importante determinar o mecanismo de dano ao aparelho ligamentar da articulação do joelho e coletar informações sobre cirurgias anteriores na articulação. Em seguida, são realizados exame, palpação, medição da circunferência da articulação, determinação da amplitude dos movimentos passivos e ativos, e também são amplamente utilizadas as tabelas de teste do questionário de Lysholm para atletas e a escala de 100 pontos desenvolvida no Instituto Central de Traumatologia e Ortopedia para pacientes com menor exigência física.
As funções dos membros inferiores são avaliadas com base nos seguintes parâmetros: queixas de instabilidade na articulação, capacidade de eliminar ativamente o deslocamento patológico imposto passivamente da tíbia, capacidade de suporte, claudicação, desempenho de tarefas motoras especiais, força máxima dos músculos periarticulares durante trabalho prolongado, hipotrofia dos músculos da coxa, tônus muscular, queixas de dor na articulação, presença de sinovite, conformidade das capacidades motoras com o nível de aspirações funcionais.
Cada sinal é avaliado em uma escala de 5 pontos: 5 pontos - sem alterações patológicas, compensação de funções; 4-3 pontos - alterações moderadas, subcompensação; 2-0 pontos - alterações pronunciadas, descompensação.
A avaliação dos resultados do tratamento inclui três graus: bom (mais de 77 pontos), satisfatório (67-76 pontos) e insatisfatório (menos de 66 pontos).
Um dos critérios para a avaliação subjetiva dos resultados do tratamento é a avaliação do próprio paciente sobre seu estado funcional. A condição para um bom resultado é a restauração do desempenho funcional. Sem isso, os resultados do tratamento são considerados satisfatórios ou insatisfatórios.
Durante o exame clínico, a amplitude de movimento é avaliada e testes de estabilidade são realizados. É sempre importante descartar o sinal da gaveta anterior.
Os pacientes queixam-se de dor e/ou sensação de instabilidade na articulação. A dor pode ser causada pela própria instabilidade ou por danos associados à cartilagem ou ao menisco. Alguns pacientes não se lembram da lesão anterior, percebendo subitamente a presença da articulação do joelho meses ou anos depois. Os pacientes raramente descrevem a articulação do joelho como instável. Geralmente, relatam incerteza, frouxidão e incapacidade de controlar os movimentos da articulação lesionada.
Crepitação sob a patela é característica devido a uma violação da biomecânica na articulação patelofemoral.
Muitas vezes, os sintomas secundários tornam-se dominantes: derrame articular crônico, alterações degenerativas na articulação ou cisto de Baker.
A condição das estruturas estabilizadoras ativo-dinâmicas, tanto antes quanto depois da operação, também é considerada importante. Isso se deve à obtenção de um efeito estabilizador suficientemente confiável devido aos músculos periarticulares.
Grande importância é dada ao indicador de força muscular.
Para diagnosticar a instabilidade anterior e avaliar os resultados a longo prazo do seu tratamento, são utilizados os testes mais informativos: o sintoma de “gaveta” anterior na posição neutra da tíbia, o teste de abdução, o teste de adução e o teste de Lachman.
Um indicador importante do estado funcional é a capacidade de eliminar ativamente o deslocamento patológico imposto passivamente da tíbia em relação à coxa.
Das tarefas motoras especiais, usamos caminhar, correr, pular, subir escadas, agachar, etc.
É fundamental levar em consideração a resistência dos músculos periarticulares durante trabalhos prolongados.
O complexo de testes passivos inclui o sintoma de “gaveta” anterior em três posições da tíbia, testes de abdução e adução a 0 e 20° de flexão na articulação, um teste de recurvação e um teste de mudança lateral do ponto de apoio, o teste de Lachman-Trillat e medição da rotação patológica da tíbia.
O complexo de testes ativos inclui um teste ativo de “gaveta” anterior em três posições da perna, testes ativos de abdução e adução em 0 e 20° de flexão na articulação e um teste ativo de Lachman.
Para determinar lesão ou insuficiência do ligamento cruzado anterior, utiliza-se o sintoma da "gaveta" anterior – deslocamento passivo da tíbia (translação anterior), também com diferentes posições de flexão da tíbia. Recomenda-se focar em uma das gradações mais aceitas, segundo a literatura, deste sintoma: grau I (+) - 6-10 mm, grau II (++) - 11-15 mm, grau III (+++) - mais de 15 mm.
Além disso, o sintoma da gaveta anterior deve ser avaliado com diferentes posições rotacionais da tíbia - 30°, rotação externa ou interna.
O sinal de Lachman é reconhecido como o teste mais patognomônico para detectar danos ao ligamento cruzado anterior ou ao seu enxerto. Acredita-se que ele forneça a maior quantidade de informações sobre o estado do ligamento cruzado anterior na lesão aguda do ligamento cruzado anterior, visto que, quando realizado, quase não há resistência muscular à translação (deslocamento) anteroposterior da tíbia, assim como na instabilidade crônica do ligamento cruzado anterior.
O teste de Lachman é realizado na posição supina. O teste de Lachman é avaliado com base na magnitude do deslocamento anterior da tíbia em relação ao fêmur. Alguns autores utilizam as seguintes gradações: Grau I (+) - 5 mm (3-6 mm), Grau II (++) - 8 mm (5-9 mm), Grau III (+++) - 13 mm (9-16 mm), Grau IV (++++) - 18 mm (até 20 mm). Em um esforço para unificar o sistema de avaliação, utilizamos uma gradação de três estágios semelhante à descrita anteriormente para o sintoma de "gaveta" anterior.
O sintoma de uma mudança no ponto de rotação, ou o sintoma de subluxação dinâmica anterior da tíbia (teste de deslocamento do pivô), também é considerado um sintoma patognomônico de dano ao ligamento cruzado anterior; em menor grau, é característico de uma combinação com uma ruptura das estruturas ligamentares laterais internas.
O teste é realizado em decúbito dorsal, com os músculos da perna relaxados. Uma mão segura o pé e gira a canela para dentro, enquanto a outra é posicionada na região do côndilo femoral lateral. Com a flexão lenta da articulação do joelho a 140-150°, a mão sente a ocorrência de subluxação anterior da tíbia, que é eliminada com flexão adicional.
O teste do pivot shift no Macintosh é realizado em uma posição semelhante à do paciente. A rotação interna da tíbia é realizada com uma mão e o desvio em valgo com a outra. Com um teste positivo, a parte lateral da superfície articular da tíbia (o platô externo) é deslocada para a frente; com flexão lenta do joelho a 30-40°, ela é deslocada para trás. Embora o teste do pivot shift seja considerado patognomônico para deficiência do ligamento cruzado anterior, ele pode ser negativo em caso de lesão do trato iliotibial (ITT), ruptura longitudinal completa do menisco medial ou lateral com luxação de seu corpo (ruptura em "cabo de regador"), processo degenerativo pronunciado na parte lateral da articulação, hipertrofia dos tubérculos da eminência intercondilar da tíbia, etc.
O teste ativo de Lachmann pode ser usado tanto durante o exame clínico quanto durante o exame radiográfico. Em caso de lesão do ligamento cruzado anterior, o deslocamento anterior da tíbia atinge 3-6 mm. O teste é realizado em decúbito dorsal com as pernas totalmente estendidas. Uma mão é colocada sob a coxa do membro examinado, dobrando-a na articulação do joelho em um ângulo de 20°, e a articulação coxofemoral da outra perna é agarrada com a mão de forma que a coxa do membro examinado fique sobre o antebraço do examinador. A outra mão é colocada na superfície anterior da articulação do tornozelo do paciente, com o calcanhar pressionado contra a mesa. Em seguida, o paciente é solicitado a tensionar o músculo quadríceps da coxa e monitorar cuidadosamente o movimento da tuberosidade da tíbia para a frente. Se estiver deslocada em mais de 3 mm, o sintoma é considerado positivo, o que indica lesão do ligamento cruzado anterior. Para determinar a condição dos estabilizadores medial e lateral da articulação, um teste semelhante pode ser realizado com rotação interna e externa da tíbia.
Raio X
A radiografia é realizada usando o método geralmente aceito em duas projeções padrão; radiografias funcionais também são realizadas.
Na avaliação das imagens são levados em consideração a posição da patela, o ângulo tibiofemoral, a convexidade do planalto tibial lateral, a concavidade do planalto medial e a posição dorsal da fíbula em relação à tíbia.
As radiografias permitem avaliar o estado geral da articulação do joelho, identificar alterações degenerativas, determinar o estado dos ossos, o tipo e a posição das estruturas metálicas, a localização dos túneis e a sua expansão após o tratamento cirúrgico.
A experiência do médico é de grande importância, pois a avaliação das imagens obtidas é bastante subjetiva.
Radiografias laterais devem ser realizadas com flexão de 45° na articulação para avaliar adequadamente a relação da tíbia com a patela. Para avaliar objetivamente a rotação da tíbia, é necessário sobrepor os côndilos lateral e medial da tíbia. A altura da patela também é avaliada.
A extensão insuficiente é mais fácil de diagnosticar na projeção lateral, com o paciente deitado com a perna pronada.
Para determinar o eixo do membro, são necessárias radiografias adicionais em projeção direta em cassetes longos com o paciente em pé, visto que há desvios da norma na artrose deformante. O eixo anatômico do membro, determinado pela orientação longitudinal da coxa em relação à canela, é em média de 50 a 80°. Este é o ponto mais importante no curso do tratamento cirúrgico posterior (osteotomia corretiva, artroplastia, endoprótese).
O grau de deslocamento da tíbia em relação ao fêmur nas direções anteroposterior e médio-lateral é determinado usando radiografias funcionais com carga.
Na instabilidade anterior crônica da articulação do joelho, são observados sinais radiográficos característicos: estreitamento da fossa intercondilar, estreitamento do espaço articular, presença de osteófitos periféricos na tíbia, polos superior e inferior da patela, aprofundamento do sulco meniscal anterior no côndilo lateral do fêmur, hipertrofia e pontiagumento do tubérculo da eminência intercondilar.
A radiografia lateral frequentemente indica a causa da limitação do movimento. A radiografia lateral em extensão máxima pode indicar extensão insuficiente, ao avaliar a posição do túnel tibial em relação ao arco intercondilar, que se apresenta como um espessamento linear (linha de Blumensaat).
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Tomografia computadorizada
A TC não é considerada um exame de rotina. Ela é realizada em pacientes quando outros tipos de exame não são suficientemente informativos, especialmente em casos de fraturas por compressão dos côndilos tibiais.
A TC é boa para visualizar danos ósseos e osteocondrais. A TC permite diversos testes dinâmicos com flexão do joelho em vários ângulos.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
KT-1000
Para medir o deslocamento anteroposterior da tíbia, é utilizado o aparelho KT-1000.
O dispositivo KT-1000 é um artrômetro. Consiste no próprio dispositivo para medir o deslocamento anteroposterior da tíbia em relação ao fêmur e nos suportes para os terços inferiores das coxas e pés. O dispositivo é fixado à canela por meio de tiras de velcro, e a plataforma do sensor existente pressiona a patela contra a superfície anterior do fêmur. Nesse caso, o espaço articular deve coincidir com a linha do dispositivo. O membro inferior apoiado nos suportes é flexionado na articulação do joelho entre 15 e 30° para medir o deslocamento anterior da canela e 70° para medir o deslocamento posterior da canela em relação ao fêmur.
Primeiro, a articulação do joelho lesionada é testada. Para medir o deslocamento anterior da tíbia, o médico puxa a alça localizada na parte ântero-superior do dispositivo em sua direção e tenta fazer um deslocamento anterior da tíbia segurando a almofada sensorial na patela. Nesse caso, é aplicada uma força de 6, 8 e 12 kg, que é controlada por sinais sonoros. A cada sinal sonoro, o médico observa o desvio da seta na escala e registra as leituras do dispositivo. O deslocamento da tíbia em relação ao fêmur é expresso em milímetros. Em seguida, o médico testa o deslocamento posterior da tíbia dobrando-a na articulação do joelho em um ângulo de 70° e tenta deslocar a tíbia para trás usando a alça do dispositivo. O sinal sonoro que ocorre quando a seta é desviada indica a magnitude do deslocamento posterior da tíbia em relação ao fêmur.
Testes semelhantes são realizados na articulação do joelho saudável. Os dados correspondentes obtidos das articulações do joelho saudável e lesionada são então comparados e subtraídos. Essa diferença mostra a quantidade de deslocamento anterior da tíbia em relação ao fêmur sob uma carga de 6, 8 e 12 kg.
O deslocamento anterior é determinado em um ângulo de flexão de 30° da tíbia.
Se for detectada uma diferença na magnitude do deslocamento anterior em 67H e 89H das articulações afetadas e saudáveis de mais de 2 mm, suspeita-se de uma ruptura do ligamento cruzado anterior.
Existem certos princípios para o teste instrumental de instabilidade da articulação do joelho. Os seguintes parâmetros devem ser levados em consideração: o grau de rigidez da fixação do membro com cintas, a localização dos sensores sensoriais na articulação, o relaxamento completo dos músculos da perna, a localização do artrômetro em relação ao espaço articular, o grau de rotação da perna, o peso da perna e o ângulo de flexão da articulação do joelho.
No período agudo após a lesão, o uso do artrômetro é inadequado, visto que é impossível relaxar completamente os músculos periarticulares. É necessário escolher corretamente a posição neutra da tíbia, levando em consideração que, com o deslocamento anterior da tíbia, ocorre rotação interna, com o deslocamento posterior, ocorre rotação externa. Caso contrário, o valor da translação anteroposterior será menor que o valor real. Para obter o valor máximo do deslocamento patológico da tíbia, também é necessário permitir sua rotação livre.
O grau de translação depende da magnitude da força aplicada, seu ponto de atração e direção.
O uso de apoios para os pés não deve limitar a rotação da perna. É necessário posicionar os sensores estritamente orientados para o espaço articular, pois, se forem deslocados distalmente, as leituras serão menores que o valor real; se forem deslocados proximalmente, serão maiores.
Uma condição obrigatória para uma avaliação objetiva é a fixação da patela no sulco intercondilar. Para isso, é necessário dar à tíbia um ângulo de flexão articular de cerca de 25-30°. Em caso de subluxações congênitas e pós-traumáticas da patela, o ângulo de flexão é aumentado para 40°. Em caso de instabilidade anterior, o ângulo de flexão articular é de 30°, em caso de instabilidade posterior, de 90°.
O teste é acompanhado por dois sinais sonoros: o primeiro com uma carga de 67 N e o segundo com 89 N. Às vezes, é necessária mais força para determinar uma ruptura do ligamento cruzado anterior.
Normalmente, a diferença entre os dois membros ao testar o deslocamento anteroposterior não ultrapassa 2 mm; às vezes, um valor menor que 3 mm é indicado como limite normal.
Leva-se em consideração o índice de complacência anterior, ou seja, a diferença entre o deslocamento a 67 N e 89 N. Este valor também não deve exceder 2 mm.
Se o deslocamento for maior que 2 mm, podemos falar de uma ruptura do ligamento cruzado anterior (enxerto de ligamento cruzado anterior).
Também é importante ressaltar que em caso de instabilidade de ambas as articulações do joelho ou hipermobilidade, o uso do artrômetro KT-1000 não é aconselhável.
Em conclusão, é importante ressaltar que, ao utilizar este artrômetro, certamente há um elemento de subjetividade, que depende de diversos parâmetros, incluindo o do pesquisador. Portanto, o exame dos pacientes deve ser realizado (se possível) por um único médico.
Com o auxílio do CT-1000 é possível apenas aferir o deslocamento anteroposterior da tíbia em relação ao fêmur, não sendo registrada a instabilidade lateral.
Imagem por ressonância magnética
A ressonância magnética é o método de pesquisa não invasivo mais informativo, permitindo a visualização de estruturas ósseas e de tecidos moles da articulação do joelho.
Um ligamento cruzado anterior saudável deve apresentar baixa intensidade em todas as imagens. Comparado ao ligamento cruzado posterior, mais denso, o ligamento cruzado anterior pode ser ligeiramente heterogêneo. Devido à sua orientação oblíqua, muitos preferem usar imagens coronais oblíquas. Se o ligamento cruzado anterior estiver rompido, a ressonância magnética pode visualizar o local da lesão.
O ligamento cruzado anterior é bem visualizado em cortes laterais durante a extensão e a rotação externa da tíbia. O ligamento cruzado anterior é mais claro que o ligamento cruzado posterior, e suas fibras são torcidas. A ausência de continuidade das fibras ou sua orientação caótica indicam ruptura do ligamento.
Uma ruptura completa do ligamento cruzado anterior é diagnosticada mais por sinais indiretos: deslocamento anterior da tíbia, inclinação posterior excessiva do ligamento cruzado posterior, contorno ondulado do ligamento cruzado anterior.
Exame de ultrassom
As vantagens do ultrassom são baixo custo, segurança, rapidez e imagens altamente informativas dos tecidos moles.
A ultrassonografia permite estudar a condição dos tecidos moles da articulação do joelho, a superfície do osso e da cartilagem pela ecogenicidade da estrutura, e também determinar edema tecidual, acúmulo de líquido na cavidade articular ou formações periarticulares pela diminuição da ecogenicidade. A ultrassonografia é usada para detectar danos ao menisco da articulação do joelho, ligamentos colaterais e estruturas de tecidos moles ao redor da articulação do joelho.
Artroscopia
Na artroscopia diagnóstica, os autores usam abordagens padrão: anterolateral, anteromedial e lateral patelar superior.
O exame artroscópico do ligamento cruzado anterior inclui a avaliação da aparência do ligamento cruzado anterior, da integridade da membrana sinovial do próprio ligamento e da orientação das fibras colágenas não apenas no local de inserção tibial do ligamento, mas também ao longo de sua extensão, especialmente no local da inserção femoral. Se, em casos de lesão do ligamento cruzado anterior ao longo de sua extensão e no local de inserção tibial com um fragmento ósseo rompido, o diagnóstico artroscópico não apresenta nenhuma dificuldade específica, o diagnóstico de lesões intrassinoviais (intraestruculares) recentes e antigas do ligamento cruzado anterior apresenta grandes dificuldades. Isso se deve ao fato de que, externamente, à primeira vista, o ligamento cruzado anterior parece estar intacto: a membrana sinovial está intacta, a palpação do ligamento cruzado anterior com um gancho artroscópico mostra a presença de uma estrutura completa e espessura do ligamento, e o sintoma artroscópico da "gaveta" anterior mostra tensão suficiente das fibras do ligamento. No entanto, um exame mais cuidadoso da rede capilar nas partes média e femoral do ligamento, bem como a abertura da membrana sinovial do ligamento, permite determinar danos às fibras ligamentares e a presença de hemorragias ou tecido cicatricial. Um sinal secundário de uma lesão intrassinovial antiga do ligamento cruzado anterior é a hipertrofia do tecido sinovial e adiposo na parte femoral do ligamento cruzado posterior e na abóbada da incisura intercondilar do fêmur (o sintoma de "crescimento tecidual").
Às vezes, somente artroscopicamente é possível registrar os seguintes tipos de danos ao ligamento cruzado anterior:
- lesão do ligamento cruzado anterior no local de inserção femoral com ou sem formação de coto;
- lesão intrassinovial do ligamento cruzado anterior;
- lesão do ligamento cruzado anterior;
- em casos raros - dano ao ligamento cruzado anterior na área da eminência intercondilar com quebra de um fragmento ósseo.
Tratamento lesões do ligamento cruzado anterior
Na forma compensada de instabilidade anterior da articulação do joelho, o tratamento consiste na imobilização seguida da restauração da mobilidade articular e das funções dos estabilizadores ativos (músculos).
Nas formas subcompensadas e descompensadas de instabilidade anterior, há necessidade de intervenção cirúrgica com o objetivo de restaurar a integridade dos estabilizadores principalmente estáticos. O complexo de tratamento inclui necessariamente tratamento funcional para fortalecer os estabilizadores ativos.
Também deve ser observado que, como resultado das medidas de tratamento, principalmente no caso de instabilidade anteromedial, são possíveis transições da forma subcompensada para a compensada, uma vez que essa região anatômica possui o maior número de estabilizadores secundários, o que tem um efeito benéfico no resultado do tratamento.
O tratamento de pacientes com instabilidade anterior da articulação do joelho depende de muitos fatores: idade, tipo de atividade profissional, nível de treinamento esportivo, lesões intra-articulares concomitantes, grau de instabilidade, risco de recorrência da lesão e tempo decorrido desde a lesão. Em primeiro lugar, a reconstrução plástica do ligamento cruzado anterior em caso de ruptura é indicada para atletas profissionais, especialmente com lesões concomitantes de outras estruturas da articulação do joelho. A reconstrução do ligamento cruzado anterior também é recomendada para casos de instabilidade crônica da articulação do joelho.
As indicações para estabilização estática artroscópica anterior são formas e tipos primários e recorrentes subcompensados e descompensados de instabilidade anteromedial (A2M1, A2M2, AZM1, AZM2, AZM3) e anterolateral (A2L1, A2L2, A2L3, AZL1, AZL2, AZL3) e a incapacidade de compensar a patologia com métodos de tratamento conservadores.
A decisão sobre a reconstrução plástica do ligamento cruzado anterior em pacientes com mais de 50 anos depende da idade, do nível de atividade física do paciente e do grau de artrose deformante. A cirurgia plástica do ligamento cruzado anterior é recomendada em casos de limitação grave da atividade física devido à instabilidade da articulação do joelho.
Em cada caso individual, a decisão sobre o tratamento cirúrgico é tomada levando em consideração as características individuais do paciente.
As seguintes condições e doenças são consideradas contraindicações à estabilização estática:
- presença de gonartrose grau III-IV;
- hipotrofia grave dos músculos da coxa;
- contratura articular;
- o período após a lesão é maior que 3 dias e menor que 3 semanas;
- doenças infecciosas;
- osteoporose;
- trombose dos vasos do membro inferior.
Na fase de determinação das indicações e contraindicações para o tratamento cirúrgico da instabilidade pós-traumática anterior, às vezes surge um dilema. Por um lado, as consequências da instabilidade crônica (hipotrofia dos músculos da coxa, artrose deformante) tornam-se contraindicações à realização da estabilização estática, e a estabilização artroscópica com transplantes de blocos ósseos leva a um aumento da carga sobre a cartilagem articular (consequentemente, à progressão da artrose deformante). Por outro lado, os métodos conservadores não proporcionam um efeito estabilizador suficiente, o que também contribui para o desenvolvimento de artrose deformante.
Às vezes, recomenda-se adiar a cirurgia até que a amplitude de movimento da articulação do joelho aumente, o que pode levar de 2 a 3 semanas. O adiamento da cirurgia na fase aguda leva à redução de complicações durante as medidas de reabilitação associadas à restauração da amplitude de movimento da articulação do joelho após o tratamento cirúrgico.
Seleção do enxerto autógeno e método de fixação
Os enxertos autógenos mais comumente utilizados para a reconstrução do ligamento cruzado anterior são o tendão patelar, o semimembranoso e o tendão da graça e, em casos raros, o tendão do calcâneo e o tendão do quadríceps. O terço central do tendão patelar com dois blocos ósseos continua sendo o enxerto autógeno mais comum para a reconstrução do ligamento cruzado anterior em atletas. O tendão do quadríceps com um bloco ósseo ou sem bloco ósseo é cada vez mais utilizado como enxerto autógeno para a substituição do ligamento cruzado anterior. O material autógeno mais comumente utilizado para transplante de ligamento cruzado anterior no CITO é o terço central do tendão patelar. Este enxerto possui dois blocos ósseos (da patela e da tuberosidade da tíbia) para garantir uma fixação primária rígida e confiável, o que facilita a carga precoce.
As vantagens do enxerto autólogo do tendão patelar são as seguintes.
- Normalmente, a largura do ligamento patelar permite a coleta de um enxerto autólogo de qualquer largura e espessura necessárias. Tipicamente, o enxerto tem de 8 a 10 mm de largura, mas às vezes, em casos de reconstrução repetida, a largura necessária pode chegar a 12 mm.
- O ligamento patelar está sempre disponível como material autoadesivo e apresenta pequenas variações anatômicas. Isso permite a coleta de material autoadesivo tecnicamente simples a qualquer momento.
- Blocos ósseos permitem a fixação firme do enxerto, por exemplo, por meio de parafusos de interferência, parafusados entre o bloco ósseo e a parede do túnel ósseo. Este método proporciona uma fixação primária muito alta.
O uso de enxerto autólogo dos tendões dos músculos semitendíneo e da graça, segundo alguns autores, aumenta a rotação externa patológica da tíbia em até 12%. O sucesso da reconstrução do ligamento cruzado anterior depende significativamente da remodelação biológica do transplante.
Devido à remoção de uma tira de ligamento com blocos ósseos da patela e da tuberosidade da tíbia, essa área torna-se dolorosa. Embora o defeito ósseo possa ser fechado com osso esponjoso, nem sempre é possível fechá-lo adequadamente com tecidos moles, especialmente se a lesão primária tiver causado a formação de cicatriz ao redor do tendão.
Como o bloco ósseo é retirado da tuberosidade da tíbia, importante para o suporte do joelho, alguns pacientes (lutadores, artistas, clérigos, etc.) podem se queixar de dor durante a carga direta na articulação do joelho ou incapacidade de apoiá-la. Há relatos de pacientes que não se queixam de instabilidade da articulação do joelho e função insuficiente do membro após a cirurgia, mas, devido a essa complicação, são forçados a abandonar ou limitar suas atividades profissionais habituais. Portanto, um bom resultado não se baseia apenas na estabilidade.
Na clínica de trauma esportivo e de balé do Instituto Central de Traumatologia e Ortopedia, dá-se preferência ao uso de enxertos autólogos do ligamento patelar com dois blocos ósseos e sua fixação com parafusos de interferência.
A estabilização estática anterior da articulação do joelho com um enxerto autólogo livre do ligamento patelar é realizada após artroscopia diagnóstica para determinar o escopo e os tipos de intervenção.
O enxerto autólogo geralmente é retirado do membro ipsilateral para preservar o membro contralateral como suporte. Primeiro, um bloco ósseo é retirado da tuberosidade da tíbia e, em seguida, da patela. Um dos blocos ósseos deve ser grande o suficiente para ser fixado no túnel femoral.
Para reduzir a probabilidade de divisão do bloco ósseo e a quantidade de danos ao local doador, fragmentos ósseos de enxerto autógeno em formato trapezoidal são coletados; esse bloco ósseo é mais fácil de processar com um alicate de crimpagem, o que dá ao enxerto um formato arredondado, ao mesmo tempo que reduz o risco de fratura patelar.
Esse enxerto autógeno é mais fácil de instalar em túneis intraósseos. O enxerto autógeno é primeiro cortado da tuberosidade da tíbia e, em seguida, da patela.
Usando compressão artroscópica, os blocos ósseos ganham um formato arredondado.
Simultaneamente à preparação do enxerto autólogo, determina-se a posição ideal (isométrica) do túnel tibial. Para isso, utiliza-se um sistema estereoscópico especial (o ângulo do sistema estereoscópico é de 5,5°). O túnel é centralizado, com foco na porção tibial remanescente do ligamento cruzado anterior e, na sua ausência, na área entre os tubérculos da eminência intercondilar ou 1 a 2 mm atrás deles.
Seu diâmetro varia dependendo do tamanho do autotransplante (deve ser 1 mm maior que o diâmetro do transplante). Uma broca de determinado diâmetro é usada para criar um túnel intraósseo (estritamente ao longo do raio, caso contrário, o canal se alargará). A articulação é lavada cuidadosamente para remover fragmentos ósseos. Uma lima artroscópica é usada para alisar a borda da saída do canal tibial.
Na etapa seguinte, utiliza-se uma broca para determinar o ponto de inserção femoral no côndilo femoral lateral (5-7 mm da borda posterior) da articulação do joelho direito, na posição de 11 horas. Em reconstruções de revisão, o canal "antigo" é geralmente utilizado, com pequenas variações em sua posição. Utilizando uma broca canulada, o canal femoral é perfurado; sua profundidade não deve exceder 3 cm. Após a perfuração do canal, as bordas do canal femoral são processadas com uma lima artroscópica.
Em alguns casos é realizada cirurgia plástica da incisura intercondilar (arco gótico, rampa da incisura intercondilar).
Antes de inserir o enxerto autógeno nos túneis ósseos, todos os fragmentos ósseo-cartilaginosos são removidos da cavidade articular usando uma pinça artroscópica e enxágue completo da articulação.
O enxerto suturado é inserido nos túneis intraósseos e fixado no túnel femoral com um parafuso de interferência.
Após a fixação da extremidade femoral do transplante, a articulação é lavada com antissépticos para evitar complicações purulentas.
Em seguida, o membro inferior operado é totalmente estendido e fixado no canal tibial, necessariamente com extensão total da articulação do joelho. Os fios são puxados ao longo do eixo do canal, o artroscópio é inserido no portal tibial inferior, o ponto e a direção da fixação com um parafuso são determinados usando uma agulha de tricô (se o tecido ósseo nesta área for duro, uma espada é inserida). Ao parafusar o parafuso, o deslocamento do bloco ósseo é monitorado de acordo com a posição e a tensão dos fios para que ele não seja empurrado para fora do canal para a cavidade articular. Na etapa seguinte, usando um artroscópio, é visualizado se o bloco ósseo se projeta para dentro da articulação devido ao seu deslocamento ao longo do eixo do canal ao apertar o parafuso (portanto, é melhor usar um parafuso autoapertável), em seguida, usando um artroscópio, o grau de adesão do bloco ósseo à parede do túnel ósseo é avaliado, após o que o parafuso é completamente apertado.
Se o comprimento inicial do enxerto autólogo com blocos ósseos exceder 10 cm, há uma grande probabilidade de o bloco ósseo se projetar para fora do canal tibial.
Para evitar dor na articulação patelofemoral no período pós-operatório, a parte saliente do bloco ósseo é mordida após a fixação.
Antes do fechamento com tecidos moles, bordas e cantos afiados e salientes do osso são alisados com uma lima e, então, os tecidos moles são suturados.
Em seguida, examine cuidadosamente a área do parafuso tibial para verificar se há sangramento; se necessário, realize hemostasia completa usando coagulação.
Imagens de raios X de controle em duas projeções são tiradas diretamente na sala de cirurgia.
As feridas são suturadas firmemente em camadas; não é recomendado instalar drenagem, pois se torna uma porta de entrada para infecção; se necessário (aparecimento de derrame na articulação), uma punção articular é realizada no dia seguinte.
Um suporte pós-operatório com trava de 0-180° é aplicado no membro operado.
Após a operação, um sistema de frio é aplicado na articulação, o que reduz significativamente o número de complicações, como edema paraarticular e derrame articular.
Pela primeira vez na Rússia, o Instituto Central de Traumatologia e Ortopedia começou a utilizar um método mais universal de fixação de enxertos autógenos com pinos de ácido polilático Rigidfix e o parafuso de interferência Mi-La-Gro de última geração para enxertos com blocos ósseos. A universalidade do método reside em sua aplicação tanto a enxertos de tecido mole quanto a enxertos com blocos ósseos. As vantagens do método são a ausência do risco de danificar a parte de tecido mole do enxerto autógeno com blocos ósseos no momento da fixação, a fixação rígida e a ausência de problemas com a remoção dos pinos de fixação devido à sua reabsorção. A rigidez da fixação primária e o encaixe firme dos blocos ósseos do enxerto são garantidos pelo inchaço dos pinos e pela compressão resultante.

