Médico especialista do artigo
Novas publicações
Células-chave no esfregaço em mulheres e homens: razões para a deteção
Última revisão: 05.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
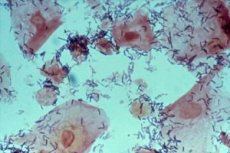
Muitas doenças humanas são ocultas e não apresentam manifestações externas óbvias. Mas podem facilmente causar o desenvolvimento de outras doenças com sintomas evidentes e consequências desagradáveis. Uma infecção bacteriana causada pela proliferação de microflora oportunista pode se manifestar dessa forma. Mas somente um estudo laboratorial do biomaterial pode detectar e reconhecer tal infecção. Quando se trata de doenças femininas, o médico sempre coleta um esfregaço na área da vagina ou do útero onde a infecção é suspeita. Às vezes, o médico encontra células-chave no esfregaço, e tal análise pode alarmar seriamente a mulher. Na verdade, geralmente estamos falando de uma violação tão comum da microflora vaginal como a disbacteriose, embora patologias mais perigosas não devam ser descartadas.
O que significam as células-chave em um esfregaço?
Esta é a pergunta que as mulheres fazem, muitas vezes suspeitando que estamos falando de patologias oncológicas, doenças sexualmente transmissíveis, vírus perigosos, etc. Essas suspeitas são infundadas na maioria dos casos, pois os médicos chamam as células-chave no esfregaço de epitélio plano com bactérias concentradas em sua superfície, da categoria de microflora patogênica ou oportunista. A presença de células-chave em um esfregaço vaginal, na maioria dos casos, indica o desenvolvimento de vaginose bacteriana (gardnerelose), causada por bactérias oportunistas com o estranho nome de Gardnerella. Se células epiteliais com microflora aderida (que não seja Gardnerella) forem encontradas no biomaterial, elas são chamadas de falsas células-chave no esfregaço.
Os patógenos da vaginose são detectados por bacterioscopia. Primeiro, a paciente é examinada por um ginecologista na cadeira e um esfregaço é imediatamente coletado para verificar a microflora. Em seguida, no laboratório, o biomaterial coletado é examinado ao microscópio. Este é um método tradicional para o diagnóstico da maioria das doenças do aparelho geniturinário, amplamente utilizado em ginecologia.
Ao microscópio, a Gardnerella parece pequenos bastonetes que pontilham a superfície do epitélio plano coletado durante um esfregaço. Idealmente, uma quantidade insignificante dessas bactérias é encontrada na mucosa vaginal e elas não representam perigo para a mulher nem para o seu parceiro sexual. Os principais habitantes do ambiente interno da vagina são os lactobacilos (95%) e alguns outros tipos de bactérias benéficas que estão acostumadas a viver em um ambiente ácido. Mas são as bactérias lácticas que mantêm o pH da vagina. É com a ajuda delas que o corpo da mulher cuida da saúde da área genital.
Para bactérias patogênicas e oportunistas, o ambiente ácido da vagina não é particularmente propício à vida, pois reduz sua atividade e impede a reprodução. Elas só podem esperar que a acidez do ambiente interno se torne alcalina. E isso só pode acontecer se o número de lactobacilos diminuir em relação ao normal.
Uma alteração na microflora no sentido de uma diminuição de bactérias benéficas é chamada de disbacteriose. Nesse caso, o lugar dos lactobacilos é ocupado por cocos e bactérias em forma de bastonete que se multiplicam ativamente, presentes na vagina em quantidades mínimas, mas não encontrados em esfregaços de mulheres saudáveis. A presença de células-chave em um esfregaço indica uma patologia ginecológica bacteriana.
Tais elementos geralmente indicam vaginose bacteriana (disbacteriose vaginal), mas em alguns casos também podem ser detectados em casos de erosão uterina, bem como em casos de displasia (condição pré-cancerosa). Ainda mais raramente, podem ser detectados em estágio inicial de patologia oncológica, como polipose uterina e outras neoplasias de natureza inflamatória.
Dependendo da microflora detectada, podemos falar sobre a patologia que afetou a mulher: Gardnerella (gardnerelose), fungos (candidíase), gonococos (gonorreia), clamídia (clamídia), micoplasma (micoplasmose), tricomonas (tricomoníase). Mas, na maioria das vezes, é detectada microflora mista, e o diagnóstico parece vago: disbacteriose vaginal.
Se você observar atentamente, verá que todas as patologias bacterianas mencionadas acima podem ser transmitidas sexualmente, o que confirma o fato de a disbacteriose poder ser diagnosticada não apenas em mulheres, mas também em homens. Vale a pena mencionar aqui que, como a microflora oportunista é a "habitante nativa" de qualquer corpo humano, o papel decisivo no desenvolvimento da doença ainda não é a transmissão de bactérias de pessoa para pessoa, que acabamos de mencionar, mas o estado imunológico do corpo. Com uma imunidade forte, a infecção não ocorre de fato, porque os patógenos recebidos do parceiro sexual serão absorvidos pelos fagócitos ou se tornarão inativos novamente.
O resultado de pesquisas de longo prazo nessa área foi a teoria de que a Gardnerella em si não é um agente causador de nenhuma doença grave. Além disso, na maioria dos casos de Gardnerelose diagnosticada, Trichomonas e clamídia ativas são encontradas em esfregaços. E a razão para a adesão da microflora patogênica ativada à célula epitelial rejeitada é uma infecção lenta chamada clamídia, da qual uma pessoa pode nem suspeitar.
Os exames de um paciente com infecção aguda por clamídia não mostram aumento significativo de leucócitos, presença de Trichomonas e outras bactérias ativadas; apenas a microflora benéfica do corpo e as células epiteliais afetadas pela clamídia sofrem. Se a infecção diminuir e a clamídia morrer ou reduzir sua atividade, por exemplo, quando se torna crônica, seu lugar é ocupado por outras bactérias: Gardnerella, Trichomonas, cocos, etc. (um lugar sagrado nunca está vazio, pois a diminuição da quantidade de microflora benéfica leva à diminuição da imunidade e ao desenvolvimento ativo de organismos oportunistas e patogênicos que se infiltraram).
Em infecções por clamídia e algumas outras que afetam as células epiteliais, observa-se sua destruição e desprendimento ativos. É a essas células que os patógenos ativados da disbacteriose e de outras patologias se ligam. Ao coletar um esfregaço, o médico remove o muco do revestimento interno da vagina, e Gardnerella e outras microfloras nocivas são encontradas nesse muco. Ao detectar essas células epiteliais modificadas ao microscópio, o médico fala da presença de "células-chave no esfregaço".
Hoje, ambas as teorias coexistem. Alguns cientistas acreditam que a gardnerelose não é realmente uma doença e não requer tratamento convencional, concentrando-se no tratamento da causa da ativação da microflora oportunista e patogênica. Em outras palavras, é necessário aumentar a imunidade e tratar a clamídia e, então, conforme necessário, combater outras microfloras ativadas.
Mas a maioria dos médicos considera a gardnerelose (lembremos que tal doença não existe na classificação internacional de doenças) como uma doença independente, em cujo tratamento os antibióticos se destacam. Ou seja, primeiro destruímos toda a microflora presente na vagina e, em seguida, começamos a restaurar a microflora benéfica para prevenir recidivas da doença.
O tempo dirá quais defensores da teoria estão certos e quem está seguindo a linha de menor resistência e maior lucro. Mas, em qualquer caso, a infecção deve ser tratada sem esperar que desapareça por si só. Se o sistema imunológico não conseguir lidar com a microflora bacteriana excessivamente multiplicada, antibióticos são necessários.
Razões para o aparecimento de células-chave em um esfregaço
Como já vimos, as células-chave no esfregaço não aparecem por acaso. Isso é facilitado pela diminuição da acidez vaginal, que permite que bactérias patogênicas que entraram no corpo da mulher se multipliquem com sucesso. Mas por que o equilíbrio da microflora interna do corpo pode ser perturbado? Quando podemos esperar o aparecimento de células-chave no esfregaço?
Em primeiro lugar, eles falam sobre imunidade reduzida. Os lactobacilos que vivem no intestino delgado e na vagina participam ativamente da síntese de imunoglobulinas, que por sua vez formam a imunidade. Um sistema imunológico enfraquecido não é capaz de proteger o corpo do domínio de bactérias patogênicas e não consegue retardar o crescimento da microflora oportunista, que, multiplicando-se excessivamente, não causa menos danos.
A baixa imunidade não é a única razão para o aparecimento de células indicadoras em um esfregaço, mas o efeito de qualquer uma das razões mencionadas abaixo estará ligado ao enfraquecimento das defesas do corpo, ou seja, à diminuição da imunidade. Assim, as células indicadoras podem surgir em meio a distúrbios hormonais que ocorrem durante a gravidez, a puberdade e o início da menopausa. Distúrbios hormonais fora desses períodos podem ser indicados por problemas para engravidar, crescimento de pelos no corpo da mulher e diversos distúrbios do ciclo menstrual.
Processos inflamatórios, especialmente os crônicos, desempenham um papel importante na perturbação da microflora corporal. Inflamações crônicas sempre levam ao enfraquecimento do sistema imunológico, independentemente de sua localização. E se também forem inflamações dos órgãos genitais internos ou pélvicos, manter o equilíbrio bacteriano será extremamente difícil.
O que mais pode levar ao desequilíbrio da microflora vaginal nas mulheres? O excesso de higiene íntima, que não é menos perigoso do que não a observar. Se as normas de higiene não forem observadas, existe o risco de introdução de bactérias e fungos patogênicos no corpo, mas com um sistema imunológico forte, os lactobacilos conseguem lidar com eles sozinhos. Mas o uso frequente de um procedimento terapêutico e higiênico como a ducha vaginal contribui para a eliminação da microflora benéfica, juntamente com a patogênica.
Leva tempo para restaurar os níveis normais de lactobacilos, durante o qual a acidez vaginal será interrompida e a microflora oportunista onipresente poderá se multiplicar impunemente, causando várias patologias acompanhadas de coceira, corrimento vaginal abundante e, às vezes, um odor desagradável.
Alguns procedimentos médicos também podem ser considerados fatores de risco para o desenvolvimento de disbacteriose. A terapia com antissépticos e antibióticos pode ter um efeito negativo na microflora do corpo. Mas se os antissépticos agirem de forma mais ou menos seletiva e não destruírem completamente a principal composição da microflora bacteriana da vagina (exceto para duchas vaginais), a terapia com antibióticos pode destruí-la completamente. Os antibióticos não se importam com quem está à sua frente: o agente causador da doença ou o defensor do corpo; o importante para eles é que se trate de uma substância estranha relacionada às bactérias.
A terapia com antibióticos deve ser acompanhada pelo uso de medicamentos que reabasteçam o suprimento corporal de lacto e bifidobactérias benéficas; caso contrário, é muito difícil evitar a disbacteriose, especialmente com o tratamento de longo prazo com antibióticos.
Tomar antibióticos sem prescrição médica é ainda mais perigoso, pois contribui para o surgimento de cepas bacterianas resistentes. Quando a necessidade de antibioticoterapia se torna real, pode acontecer que o antibiótico prescrito não seja mais eficaz contra o agente causador da doença, sendo necessário um tratamento adicional com outro medicamento (e às vezes mais de um). Os lactobacilos não são capazes de produzir componentes protetores contra antibióticos, e o primeiro medicamento terá um efeito prejudicial apenas na microflora benéfica, dando ainda mais liberdade aos micróbios patogênicos. Os agentes antibacterianos prescritos posteriormente destruirão a microflora benéfica e o agente causador da doença. Mas outras bactérias, fungos e outros microrganismos nocivos podem entrar no solo fértil (insuficientemente ácido), o que levará a novos problemas associados à disbacteriose.
Não são apenas os antibióticos e os processos inflamatórios crônicos que causam o enfraquecimento das defesas do corpo. Atividade física excessiva regular, inflamação aguda do sistema geniturinário, estresse e depressão, doenças sistêmicas infecciosas, especialmente virais, má nutrição (por exemplo, limitação ou recusa do consumo de laticínios), etc., também podem contribuir.
Se aderirmos à segunda teoria do desenvolvimento da disbacteriose vaginal, sua causa deve ser considerada uma infecção por clamídia curada, que, como resultado de tratamento incorreto, evoluiu para uma forma lenta, sem sintomas pronunciados. A conclusão é a mesma: a clamídia deve ser tratada, mesmo que a inflamação não a incomode particularmente, e isso deve ser levado a sério para que as bactérias sejam completamente destruídas.
Mas voltemos ao desequilíbrio hormonal. Ele pode ser causado não apenas por razões internas, mas também externas. Por exemplo, os anticoncepcionais orais contribuem para alterações no equilíbrio hormonal, e é a isso que seu efeito contraceptivo está associado. E a própria contracepção de barreira frequentemente se torna a causa de infecção vaginal ou do desenvolvimento de um processo inflamatório. Se você também recorrer à ajuda de espermicidas, que têm algum efeito bactericida, diariamente, existe o risco de destruir a microflora benéfica da vagina.
Uma discussão à parte pode ser feita sobre roupas íntimas. A paixão por tecidos sintéticos, fáceis de lavar e usar, não contribui para a saúde da microflora interna. Ao limitar o acesso de ar aos tecidos do corpo e criar o chamado efeito estufa, eles proporcionam todas as condições para a reprodução de bactérias e fungos patogênicos, que apreciam muito o calor e a umidade. Não é de se surpreender que mulheres que preferem roupas íntimas feitas de tecidos sintéticos consultem um médico com mais frequência do que outras com queixas de coceira e secreção genital.
Quanto aos métodos de transmissão de infecções, a situação é a seguinte. Uma violação da microflora em um dos parceiros leva à proliferação de microrganismos patogênicos, que são facilmente transmitidos ao outro parceiro durante a relação sexual. Se a imunidade dele estiver enfraquecida (e uma pessoa rara pode se gabar de uma imunidade forte), as bactérias recém-chegadas corrigirão rapidamente a situação, virando a situação a seu favor. Agora, o segundo parceiro também tem disbacteriose ou outra patologia infecciosa e inflamatória do sistema reprodutor (clamídia, candidíase, gonorreia, etc.). É preciso dizer que relações sexuais promíscuas apenas aumentam o risco de células-chave aparecerem em um esfregaço, o que não é surpreendente quando você não sabe que tipo de "doença" pode estar escondida nas profundezas de um parceiro pouco conhecido.
Sintomas de patologias com células-chave em um esfregaço
Acredita-se que esfregaços dos genitais de uma pessoa saudável não devem conter células indicadoras. Assim que elas aparecem, há motivos para suspeitar de uma violação da microflora vaginal, quando o equilíbrio se desloca para microflora patogênica e oportunista. Células indicadoras isoladas em um esfregaço podem indicar que a doença foi detectada logo no início e será fácil de combater, às vezes apenas normalizando a microflora vaginal. Se houver muitas células indicadoras nos esfregaços, isso indica uma forma avançada da doença, indicando a reprodução ativa de bactérias nocivas, e nesse caso não se pode prescindir de antibióticos.
Mas, como já sabemos, células-chave no biomaterial não são descobertas por acaso. Este não é um exame de sangue, que fazemos várias vezes ao ano, não apenas para diagnóstico, mas também para fins preventivos. A coleta de um esfregaço é justificada quando uma pessoa procura um especialista com determinadas queixas.
É verdade que os ginecologistas preferem ir pelo caminho seguro e realizar exames preventivos para verificar a microflora, mesmo durante os exames preventivos. Isso se deve ao fato de que em nossas vidas existem muitos fatores negativos que podem afetar a saúde do ambiente interno do corpo. Condições ambientais desfavoráveis, estresse e fadiga prejudicam significativamente a saúde da mulher e, com muita frequência, tornam-se a causa da disbacteriose vaginal. Quanto mais cedo esse distúrbio for detectado e o tratamento iniciado, menos consequências negativas ele terá.
Células-chave em um esfregaço em mulheres não são incomuns na prática médica, portanto, o diagnóstico geralmente não causa dificuldades específicas quando as mulheres apresentam queixas habituais. É claro que, dependendo do tipo de microflora bacteriana, o quadro clínico da doença pode variar um pouco, mas, ainda assim, essas doenças apresentam características comuns.
Os primeiros sinais da maioria das doenças geniturinárias, nas quais há uma alteração no equilíbrio da microflora vaginal, são coceira e ardência na região genital, desconforto durante ou após a relação sexual causado por irritação da mucosa e aparecimento de corrimento abundante com odor incomum (normalmente, o corrimento vaginal tem odor azedo). Uma mudança na cor do corrimento para amarelado e esverdeado indica a reprodução ativa de uma infecção bacteriana patogênica. Esse corrimento é chamado de purulento e, na verdade, indica um processo avançado.
Células-chave em um esfregaço durante a gravidez geralmente estão associadas à gardnerelose. As gestantes costumam ser seletivas nas relações sexuais, dando preferência a um homem, geralmente o pai da criança. E se ele, por sua vez, for igualmente cuidadoso em termos sexuais e permanecer fiel à esposa, a probabilidade de contrair uma infecção bacteriana grave permanece extremamente baixa. Outro ponto é que, durante a gravidez, o corpo da mulher passa por alterações hormonais, que podem afetar negativamente o estado da microflora vaginal.
E como não apenas os lactobacilos e alguns tipos de microrganismos benéficos, mas também a Gardnerella (em quantidades limitadas e em estado inativo) são considerados residentes permanentes da mucosa genital, o desequilíbrio hormonal pode causar a ativação desta última, o que levará à disbacteriose vaginal com o aparecimento de coceira e corrimento suspeito. É com esses problemas que as gestantes correm para o médico, zelosas por sua saúde e pelo futuro do bebê.
Já futuros pais e outros homens podem contrair a infecção por meio do contato sexual com uma mulher com vaginose bacteriana. E quanto mais contatos sexuais com mulheres diferentes, maior o risco de infecção.
Os leitores podem ter uma pergunta pertinente: onde encontrar células-chave nos homens, já que eles não têm uma vagina com sua microflora característica? Não há vagina, mas há um pênis com suas dobras bem conhecidas. E embora ele não tenha suas próprias células epiteliais, ao entrar na vagina durante a relação sexual, pode facilmente levar células-chave consigo.
A cabeça do pênis e a parte inferior do prepúcio que a reveste possuem sua própria microflora. Células afetadas da vagina se misturam a ela, bactérias se multiplicam ativamente e causam processos inflamatórios nos tecidos da cabeça, o que os médicos chamam de balanopostite bacteriana. Nesse caso, a coleta de uma amostra de biomaterial mostrará células-chave isoladas no esfregaço, pois o pênis não possui células epiteliais próprias na superfície.
Os sinais característicos da doença são: vermelhidão da glande, aparecimento de espinhas e placas esbranquiçadas, odor desagradável mesmo após a realização de procedimentos de higiene. Tudo isso indica o desenvolvimento de microflora patogênica e a necessidade de tratamento urgente.
Mas, novamente, como no caso da forma feminina da doença, a inflamação também pode ter causas internas. Estas incluem patologias inflamatórias crônicas do sistema geniturinário (cistite, uretrite, prostatite, etc.). Para os homens, isso é especialmente relevante, dadas as características estruturais da uretra, que também é o pênis. A infecção bacteriana interna reduz a imunidade e promove a proliferação de microflora oportunista (geralmente Gardnerella, menos frequentemente estreptococos, estafilococos, etc.) não apenas na uretra, mas também fora dela.
Se um homem negligenciar a higiene íntima, as bactérias se multiplicam de forma especialmente ativa, escondendo-se atrás do prepúcio e causando inflamação grave dos tecidos da glande do pênis. A higiene não é menos importante para um homem do que para uma mulher. Se, após a relação sexual com uma mulher diagnosticada com vaginose bacteriana, um homem lavar bem o pênis e todas as suas dobras, a probabilidade de posteriormente encontrar nele as células-chave da vagina que levaram ao desenvolvimento da balanopostite seria próxima de zero.
É importante entender que a disbacteriose não é uma doença infecciosa transmitida sexualmente, embora exista a possibilidade de infecção durante o contato sexual. Mas essa probabilidade não é tão grande quanto parece. Para que a doença se desenvolva, são necessários fatores internos e externos que afetem negativamente a imunidade da pessoa. Em outras palavras, a doença afeta apenas pessoas com imunidade reduzida.
Quais células podem ser encontradas em um esfregaço?
Como já dissemos, não é à toa que os ginecologistas tentam fazer um exame preventivo sempre que uma mulher vai a uma consulta, mesmo que seja um exame preventivo. Afinal, os resultados do exame podem revelar patologias que a mulher nem suspeita. Afinal, as células-chave no exame, associadas principalmente à Gardnerella, são consideradas apenas um dos indicadores de uma violação da microflora. De fato, a microflora patogênica da vagina pode ser muito mais rica, só que no início da doença os sintomas da patologia estão ausentes.
Sim, 95% da microflora vaginal são nossos auxiliares lactobacilos, e os 5% restantes devem ser outras microfloras, entre as quais se encontram vários tipos de bactérias e vírus: redondos (cocos, entre os quais se destaca o Staphylococcus aureus) e bastonetes (bacilos, incluindo a Gardnerella), corinebactérias, microrganismos aeróbicos e anaeróbicos. No total, são cerca de 40 espécies, que normalmente devem ocupar de 2 a 5%, não mais. Se essa porcentagem for maior, estamos falando de um desequilíbrio, ou seja, os lactobacilos não conseguem mais conter o crescimento da microflora patogênica, e a cada dia haverá mais e mais pragas.
As células-chave da Gardnerella em um esfregaço são epitélio plano modificado com estrutura granular. Em princípio, uma pequena quantidade de epitélio plano também é encontrada na flora interna de uma mulher saudável. Isso é normal, pois sua ausência pode indicar uma violação da produção de hormônios sexuais. Mas os cocos, que têm formato arredondado, e a Gardnerella em forma de bastonete alteram a superfície do epitélio, e o médico diagnostica as células-chave no esfregaço. A detecção de cocos em um esfregaço já é um sinal alarmante, que indica a proliferação de bactérias nocivas e uma diminuição no número de lactobacilos.
A biomicroscopia e a análise citológica baseiam-se na detecção de microrganismos patogênicos. Eles são reconhecidos pelas características estruturais das células ao examinar o biomaterial ao microscópio. Se houver suspeita de microflora que normalmente não deveria estar presente na vagina (por exemplo, clamídia, gonococos, etc.), outros métodos de pesquisa laboratorial podem ser prescritos (por exemplo, análise de PCR, cultura de microflora, etc.), que permitem identificar o patógeno e avaliar o grau de desenvolvimento do processo infeccioso.
Qualquer bactéria, mesmo as oportunistas, quando se multiplicam excessivamente, causa irritação e inflamação dos tecidos vaginais. Os leucócitos, os principais defensores que reagem rapidamente a processos infecciosos, sempre foram considerados um indicador do processo inflamatório. Se células-chave forem encontradas no esfregaço e os leucócitos estiverem aumentados, isso indica o desenvolvimento de um processo inflamatório causado por Gardnerella ou outras bactérias detectadas em grandes quantidades durante exames laboratoriais.
Normalmente, na decodificação de um esfregaço vaginal, não deve haver mais de 10 leucócitos, no biomaterial do canal cervical, não mais de 20. Em processos inflamatórios, esse número aumenta para 30 ou mais, o que indica a ativação do sistema imunológico para combater a infecção. Mas uma diminuição no número de lactobacilos enfraquece o sistema imunológico, o que significa que será necessária ajuda externa para combater a infecção.
O sistema imunológico de uma pessoa saudável deve funcionar perfeitamente. Os fagócitos são responsáveis por isso – um tipo especial de leucócitos capaz de absorver células estranhas. Neutrófilos, macrófagos, monócitos e algumas outras células possuem essas propriedades. Em princípio, eles devem absorver qualquer bactéria patogênica ativa que entre no corpo, encontrando-a com a ajuda de receptores especiais. Se os fagócitos estiverem normais e células-chave forem encontradas em grandes quantidades no esfregaço, isso indica uma violação da fagocitose, ou seja, mau funcionamento do sistema imunológico.
A extensão do processo patológico pode ser avaliada pelo número de células-chave, microrganismos patogênicos e leucócitos. Na vaginose bacteriana, embora se fale da presença de Gardnerella ativa, na verdade, estamos falando mais frequentemente de microflora mista, cuja quantidade excede os 5% necessários.
Mas para avaliar com precisão a colonização vaginal por bactérias, vírus e fungos, é necessário coletar e examinar um esfregaço vaginal de acordo com certos requisitos. Em primeiro lugar, estes são os requisitos para a preparação das pacientes para um exame ginecológico, sobre os quais o médico deve lembrar regularmente as pacientes excessivamente limpas. Em segundo lugar, os requisitos para a realização da análise.
A preparação adequada para um exame ginecológico seguido pela coleta de um esfregaço para microflora envolve:
- evitar o uso de agentes hormonais locais, lubrificantes vaginais, pomadas espermicidas vários dias antes do exame (pelo menos 3 dias), pois todos eles podem distorcer a imagem real da microflora vaginal,
- Você deve se abster de relações sexuais por 1 a 2 dias antes de visitar um ginecologista.
- na noite anterior ao exame ginecológico, a mulher deve realizar um procedimento de higiene íntima, mas não é permitido fazer duchas higiênicas nem usar vários detergentes; na manhã do dia da consulta, os procedimentos de higiene são indesejáveis,
- Muitas mulheres na fila para consultar um ginecologista tentam esvaziar a bexiga para reduzir o desconforto durante o exame. Aliás, você precisa ir ao banheiro no máximo 2 horas antes da consulta.
Um esfregaço para microflora é coletado das paredes da vagina, do canal cervical do útero e da uretra. Ele será mais informativo nos primeiros dias após a menstruação. E será melhor se a análise for realizada nas primeiras 3 horas após a coleta do esfregaço.
Consequências e complicações
Células epiteliais isoladas, um pequeno número de leucócitos, muco e até mesmo fungos leveduriformes encontrados em um esfregaço não são considerados sintomas alarmantes. Tudo isso pode estar presente na microflora vaginal em quantidades moderadas. Um pequeno número de cocos, contidos pelo ambiente ácido criado pelos lactobacilos, também não é motivo de preocupação.
No entanto, o médico pode solicitar um exame de acompanhamento após algum tempo para garantir que bactérias patogênicas não tenham começado a se multiplicar. Por que isso é tão importante? Porque a saúde da mulher depende disso. Bactérias, fungos, vírus e outros parasitas levam ao desenvolvimento de um processo inflamatório na membrana mucosa dos órgãos genitais internos da mulher.
A paciente não só começa a sentir coceira constante na região genital, irritações e feridas na mucosa, como também surgem problemas na vida sexual. A mulher começa a evitar relações sexuais, pois sente dor e desconforto durante a relação. Isso provoca brigas e escândalos na família, causados pela insatisfação de ambos os parceiros com a vida sexual.
Novamente, os processos inflamatórios não desaparecem por si só. Gradualmente, eles se espalham para uma área cada vez maior, capturando órgãos internos próximos. Se nada for feito, a inflamação se tornará crônica. No contexto da inflamação, pólipos podem se formar na mucosa vaginal e erosões podem surgir. Com o tempo, os próprios tecidos uterinos começam a crescer descontroladamente no local da inflamação grave (displasia), e existe o risco de que, sob a influência de fatores predisponentes, as células comecem a sofrer mutações e se tornem malignas. Parece uma inflamação simples, mas sem tratamento pode eventualmente evoluir para uma doença terrível: o câncer.
O problema da perturbação da microflora vaginal também pode causar outro problema para as mulheres jovens: problemas para conceber um filho, e as células-chave em um esfregaço durante a gravidez são perigosas devido ao risco de parto prematuro e aborto espontâneo, infecção da criança com uma infecção bacteriana durante a passagem pelo canal do parto e várias complicações pós-parto.
O que mais a gardnerelose representa para as mulheres? Se a doença não for tratada, existe o risco de inflamação dos ovários e da uretra, acompanhada de dor na parte inferior do abdômen e, neste último caso, na região genital. Além disso, as mulheres frequentemente começam a sofrer com vontade frequente de urinar.
A gardnerelose em homens geralmente se limita a processos inflamatórios na glande do pênis e raramente causa outras complicações. No entanto, na presença de certos fatores, existe o risco de desenvolver patologias como uretrite, prostatite, cistite, vesiculite, pielonefrite, etc., em decorrência da ativação da microflora oportunista, caso as bactérias multiplicadas continuem a se espalhar pelo corpo.
Se o esfregaço mostrar apenas células-chave e um pequeno número de cocos, e o médico diagnosticar disbacteriose vaginal, isso não é motivo para interromper a atividade sexual. A vaginose bacteriana, por mais assustadora que pareça, não é uma doença contagiosa. A única exigência é a higiene rigorosa do pênis após a relação sexual.
Mas a alteração no equilíbrio da microflora vaginal e a alcalinização do seu ambiente interno não atraem apenas microflora oportunista. Com o tempo, patógenos sexualmente transmissíveis também podem ser detectados na flora mista (especialmente se houver mais de um parceiro sexual). Para eles, um ambiente insuficientemente ácido também é terreno fértil para a reprodução. Clamídia, micoplasmose, gonorreia, etc., levam muito pouco tempo para se juntarem à disbacteriose vaginal, pois o sistema imunológico da mulher, enfraquecido pela diminuição do número de lactobacilos, não será mais capaz de resistir ao crescimento e à reprodução de patógenos.
Agora a paciente será um perigo para seus parceiros sexuais. Mas DSTs são um tópico à parte para discussão.
Um homem com uma doença infecciosa e inflamatória não venérea do pênis pode infectar sua parceira? Existe esse risco, pois quaisquer microrganismos, mesmo os oportunistas, que vivem em nossa pele e membranas mucosas podem ser perigosos se começarem a se multiplicar rapidamente. Mas eles começarão a se multiplicar se o sistema imunológico da mulher estiver visivelmente enfraquecido por doenças existentes. Portanto, a probabilidade de que a balanopostite ou outra doença infecciosa e inflamatória do pênis em um homem possa causar o desenvolvimento de vaginose bacteriana em mulheres é relativamente baixa (não mais que 8%). No entanto, isso não é motivo para os homens não tratarem suas doenças masculinas, pois o risco ainda permanece.
Prevenção
O fato de a doença não ser classificada como grave não significa que você deva descuidar da possibilidade de contraí-la. Quase todas as doenças são mais fáceis de prevenir do que de curar. Além disso, medidas preventivas geralmente não exigem algo impossível ou extremamente difícil da pessoa. Na maioria dos casos, tudo se resume a manter a higiene pessoal e um estilo de vida saudável.
Mas quais medidas preventivas ajudarão a evitar uma doença tão desagradável como a vaginose bacteriana:
- Como estamos falando dos genitais, que entram em contato com secreções fisiológicas contendo células bacterianas, a higiene continua sendo um requisito muito relevante. A higiene íntima diária com produtos especializados, se não for garantia de boa saúde, ajudará a prevenir doenças infecciosas perigosas. Acredita-se que sabonetes comuns de banho ou de bebê, géis de banho e cremes não sejam adequados para procedimentos de limpeza em áreas íntimas devido ao pH inadequado. Mas produtos especiais para higiene íntima com o nível de acidez necessário também podem ser prejudiciais se simplesmente não forem adequados para uma mulher. Portanto, a escolha de produtos para o cuidado genital deve ser feita com responsabilidade.
- A higiene íntima é importante não só para as mulheres, mas também para os homens, sendo o principal fator preventivo para eles. Procedimentos diários com água e detergentes naturais, além da higiene genital após a relação sexual, ajudarão o sexo forte a evitar surpresas desagradáveis. Proteção adicional contra ISTs será o conhecido produto de látex com o nome sonoro "preservativo".
- Bactérias, vírus e fungos são microrganismos muito atraídos pelo ambiente interno quente e úmido da vagina. Não há necessidade de torná-la ainda mais atraente com calcinhas feitas de materiais sintéticos que criam um "efeito estufa". O mesmo se aplica a calcinhas muito apertadas. As calcinhas devem ser largas o suficiente e feitas de tecidos naturais.
- Os ginecologistas também têm uma opinião negativa sobre as tangas. Este modelo de roupa íntima feminina é considerado um fator desencadeante de irritação dos tecidos genitais e de introdução de uma infecção presente na região anal na vagina.
- Todas as mulheres em idade fértil, que frequentemente apresentam células-chave em um esfregaço, passam por um fenômeno tão desagradável, mas tão importante, quanto a menstruação. Durante esse período, as mulheres modernas usam absorventes higiênicos, que compram em farmácias e lojas. Mas nem todos os absorventes têm um bom efeito sobre a microflora feminina. Uma superfície sintética e uma base feita de material impermeável ao ar não são a melhor escolha para uma mulher que se preocupa com sua saúde sexual. O material dos absorventes deve ser o mais natural, respirável e macio possível. Se os absorventes causarem irritação dos tecidos dos genitais, coceira e outras sensações desagradáveis, é melhor recusá-los. O mesmo se aplica aos absorventes internos higiênicos.
- Os médicos também têm uma atitude ambígua em relação aos chamados "absorventes diários". Os ginecologistas recomendam o uso de absorventes diários apenas no primeiro e no último dia da menstruação, enquanto houver corrimento escuro e escasso. Eles também serão úteis para mulheres que, por motivos patológicos, apresentam corrimento claro e abundante que mancha bastante a roupa íntima e cria uma sensação de umidade. Mas mesmo neste caso, não é recomendado o uso constante de absorventes. É melhor trocar de calcinha com mais frequência. O fato é que os "absorventes diários" têm uma base densa que não permite a boa passagem do ar, o que não permite que o corpo "respire", mas promove a proliferação de bactérias anaeróbicas.
- Agora, em relação à vida sexual, para uma mulher, uma fonte de infecção bacteriana pode ser um homem portador dessa mesma infecção. A troca frequente de parceiros acarreta não apenas o risco de desenvolver disbacteriose vaginal, mas também de infecção por doenças venéreas. Portanto, é melhor procurar maneiras diferentes de obter satisfação sexual com um parceiro do que com homens não verificados. Aliás, este ponto também é relevante para o sexo forte.
- Se um casal pratica sexo anal e o alterna com sexo vaginal, a mulher deve estar preparada para o fato de que, em algum momento, o ginecologista encontrará "corpos estranhos" em sua vagina. O ânus e o reto contêm uma composição tão rica de microflora variada, inadequada para a vagina feminina, que a disbacteriose não será algo inesperado.
Mas tudo isso não ajudará a mulher a se proteger de infecções, nem a manter o sistema imunológico funcionando de forma coordenada. E para que isso aconteça, é necessário:
- Reconsidere sua atitude em relação à nutrição. Ela deve ser regular e completa. Os produtos devem ser naturais e, se possível, sem aditivos nocivos. Dê preferência a vegetais e frutas que contenham um rico complexo de vitaminas e minerais que ajudem a fortalecer o sistema imunológico. Limão, mel, gengibre, chicória, maçãs, alho, amêndoas e outros produtos naturais são considerados benéficos para o sistema imunológico.
O fortalecimento do sistema imunológico e a manutenção da microflora normal no corpo, e na vagina em particular, são facilitados por laticínios e produtos lácteos fermentados, que devem estar presentes na dieta da mulher.
- O endurecimento é um procedimento de saúde bem conhecido que ajuda a fortalecer o sistema imunológico. O principal é fazê-lo corretamente, pois o sistema reprodutor feminino é muito sensível à hipotermia, portanto, reduzir a temperatura da água e aumentar a duração das caminhadas ao ar frio deve ser feito gradualmente.
- É claro que hábitos ruins como beber álcool e fumar não têm o melhor efeito sobre as funções de proteção do corpo. Mas abandonar esses hábitos desnecessários em favor de um estilo de vida saudável e ativo só ajuda a fortalecer o sistema imunológico.
- Estresse e excesso de trabalho são os piores efeitos na saúde humana. Você precisa aprender a lidar com situações estressantes, usar práticas de relaxamento e regular o estresse físico e mental. Isso ajudará o corpo a não desperdiçar energia em vão, mas a usá-la para combater hóspedes indesejados.
- O que mais ajudará a manter a microflora e uma imunidade forte?
- Tratamento oportuno de doenças infecciosas de diversas etiologias e localizações.
- Exames preventivos regulares com terapeuta e ginecologista. Recomenda-se que mulheres em idade reprodutiva visitem seu médico "favorito" a cada seis meses.
- Uma abordagem sensata ao tratamento com antibióticos. Eles só devem ser tomados se o médico considerar necessário. Prescrever medicamentos fortes para si mesmo pode agravar a situação e adicionar algumas novas doenças à lista de doenças já existentes. O uso de antibióticos deve sempre ser combinado com a restauração da microflora com probióticos.
Parece que não há nada de complicado em prevenir distúrbios da microflora no corpo. No entanto, células-chave em um esfregaço são encontradas diariamente em mulheres de diferentes idades e condições sociais. E a razão para isso é a atitude descuidada das mulheres em relação a uma doença comum que não é considerada perigosa, mas ainda pode trazer muitos problemas. Provavelmente, as meninas deveriam ser ensinadas a monitorar sua saúde feminina e a valorizá-la desde a infância. E então podemos esperar que a situação melhore com o tempo.
Previsão
A disbacteriose vaginal é uma doença bastante comum, mas não é considerada fatal. Se o processo não for negligenciado, o tratamento da doença não apresenta dificuldades específicas. O prognóstico da doença, com uma abordagem séria ao seu tratamento, é sempre favorável. Complicações podem ser esperadas se nenhuma medida terapêutica for tomada, bem como no caso de tratamento com antibióticos sem a restauração da microflora benéfica destruída com a ajuda de preparações probióticas especiais.


 [
[