Médico especialista do artigo
Novas publicações
Tratamento da sépsis grave e do choque sético
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
O tratamento eficaz da sepse só é possível com a higienização cirúrgica completa do local da infecção e terapia antimicrobiana adequada. A terapia antimicrobiana inicial inadequada é um fator de risco para morte em pacientes com sepse. Manter a vida do paciente, prevenir e eliminar disfunções orgânicas só é possível com cuidados intensivos direcionados.
Seu principal objetivo é otimizar o transporte de O2 em condições de consumo elevado, típico de sepse grave e choque séptico. Este tratamento é implementado por meio de suporte hemodinâmico e respiratório.
Suporte hemodinâmico
Terapia de infusão
A terapia infusional é uma das medidas iniciais para manter a hemodinâmica e, principalmente, o débito cardíaco. Suas principais funções em pacientes com sepse são:
- restauração da perfusão tecidual adequada,
- correção de distúrbios da homeostase,
- normalização do metabolismo celular,
- redução na concentração de mediadores da cascata séptica e metabólitos tóxicos.
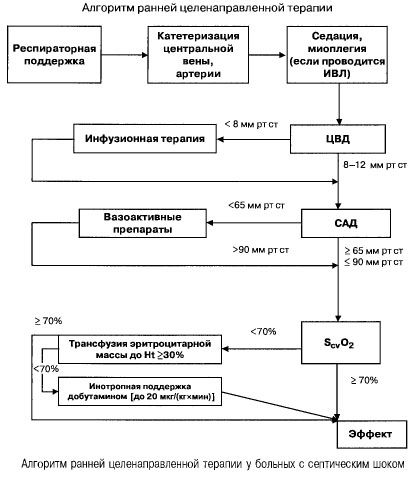
Na sepse com falência de múltiplos órgãos e choque séptico, eles tentam atingir rapidamente (nas primeiras 6 horas) os seguintes valores de indicadores importantes:
- hematócrito >30%,
- diurese 0,5 ml/(kgh),
- saturação sanguínea na veia cava superior ou átrio direito >70%,
- pressão arterial média >65 mm Hg,
- PVC 8-12 mm Hg
A manutenção desses valores no nível especificado melhora a sobrevida do paciente (categoria de evidência B). A monitorização hemodinâmica com cateter de Swan-Ganz e a tecnologia PICCO (termodiluição transpulmonar e análise de onda de pulso) ampliam as possibilidades de monitorização e avaliação da eficácia da terapia hemodinâmica, mas não há evidências de que melhorem a sobrevida.
O valor ideal da pré-carga é selecionado individualmente, pois é necessário levar em consideração o grau de dano endotelial e o estado da drenagem linfática nos pulmões, a função diastólica dos ventrículos e as alterações na pressão intratorácica. O volume da terapia de infusão é selecionado de forma que a PCWP não exceda o COP plasmático (prevenção de OL) e haja aumento do CO. Além disso, são considerados os parâmetros que caracterizam a função de troca gasosa dos pulmões (paO2 e paO2 / FiO2 ) e as alterações no quadro radiográfico.
Para terapia de infusão como parte do tratamento direcionado de sepse e choque séptico, soluções cristaloides e coloidais são usadas com resultados praticamente idênticos.
Todos os meios de infusão apresentam vantagens e desvantagens. Atualmente, considerando os resultados de estudos experimentais e clínicos, não há razão para preferir nenhum tipo específico.
- Por exemplo, para a correção adequada do retorno venoso e do nível de pré-carga, é necessário administrar um volume de cristaloides 2 a 4 vezes maior que o de coloides, o que está associado às peculiaridades da distribuição da solução no corpo. Além disso, a infusão de cristaloides está associada a um maior risco de edema tecidual e seu efeito hemodinâmico é mais curto que o dos coloides. Ao mesmo tempo, os cristaloides são mais baratos, não afetam o potencial de coagulação e não provocam reações anafiláticas. Com base no exposto, a composição qualitativa do programa de infusão é determinada dependendo das características do paciente, levando em consideração o grau de hipovolemia, a fase da síndrome da coagulação intravascular disseminada (CID), a presença de edema periférico e a concentração de albumina no soro sanguíneo, bem como a gravidade da lesão pulmonar aguda.
- Substitutos plasmáticos (dextranos, preparações de gelatina, hidroxietilamido) são indicados em casos de deficiência grave de CBC. Hidroxietilamidos com grau de substituição de 200/0,5, 130/0,4 e 130/0,42 apresentam uma vantagem potencial sobre os dextranos devido ao menor risco de escape de membrana e à ausência de efeito clinicamente significativo na hemostasia.
- A administração de albumina em condições críticas pode aumentar o risco de morte. O aumento do COP durante sua infusão é transitório e, em condições de aumento da permeabilidade do leito capilar (síndrome do "vazamento capilar"), ocorre extravasamento adicional de albumina. É possível que a transfusão de albumina seja útil apenas se sua concentração sérica for inferior a 20 g/l e não houver sinais de "vazamento" para o interstício.
- O uso do crioplasma é indicado para coagulopatia de consumo e diminuição do potencial de coagulação do sangue.
- O uso generalizado de massa de hemácias de doadores deve ser limitado devido ao alto risco de desenvolvimento de diversas complicações (LPA, reações anafiláticas, etc.). Segundo a maioria dos especialistas, a concentração mínima de hemoglobina em pacientes com sepse grave é de 90 a 100 g/l.
Correção da hipotensão
A baixa pressão de perfusão requer ativação imediata de medicamentos que aumentam o tônus vascular e/ou a função inotrópica do coração. Dopamina ou norepinefrina são os medicamentos de primeira linha para correção da hipotensão em pacientes com choque séptico.
A dopamina (dopmin) em uma dose < 10 mcg/(kg x min) aumenta a PA, principalmente pelo aumento do CO2, e tem um efeito mínimo na resistência vascular sistêmica. Em altas doses, seu efeito α-adrenérgico predomina, levando à vasoconstrição arterial, e em uma dose < 5 mcg/(kg x min), a dopamina estimula os receptores dopaminérgicos dos vasos renais, mesentéricos e coronários, levando à vasodilatação, aumento da filtração glomerular e excreção de Na+.
A norepinefrina aumenta a pressão arterial média e a filtração glomerular. A otimização da hemodinâmica sistêmica sob sua ação leva à melhora da função renal sem o uso de baixas doses de dopamina. Estudos recentes demonstraram que seu uso isolado, em comparação com a combinação com altas doses de dopamina, leva a uma redução estatisticamente significativa da mortalidade.
A adrenalina é um fármaco adrenérgico com os efeitos colaterais hemodinâmicos mais pronunciados. Tem efeito dose-dependente sobre a frequência cardíaca, pressão arterial média, débito cardíaco, função ventricular esquerda e fornecimento e consumo de O2 . No entanto, taquiarritmias, deterioração do fluxo sanguíneo dos órgãos e hiperlactatemia ocorrem simultaneamente. Portanto, o uso de adrenalina é limitado a casos de refratariedade completa a outras catecolaminas.
A dobutamina é o fármaco de escolha para aumentar a oferta e o consumo de CO e O2 em pré-carga normal ou elevada. Devido à sua ação predominante nos receptores beta1-adrenérgicos, é mais eficaz que a dopamina no aumento desses parâmetros.
Estudos experimentais demonstraram que as catecolaminas, além de auxiliarem a circulação sanguínea, podem regular o curso da inflamação sistêmica, influenciando a síntese de mediadores-chave com efeito à distância. Sob a influência de adrenalina, dopamina, noradrenalina e dobutamina, os macrófagos ativados reduzem a síntese e a secreção de TNF-α.
A seleção dos agentes adrenérgicos é realizada de acordo com o seguinte algoritmo:
- índice cardíaco 3,5-4 l/(min x m 2 ), SvO 2 >70% - dopamina ou norepinefrina,
- índice cardíaco <3,5 l/(min x m 2 ), SvO 2 <70% - dobutamina (se pressão arterial sistólica <70 mm Hg - juntamente com norepinefrina ou dopamina).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Suporte respiratório
Os pulmões estão entre os primeiros órgãos-alvo envolvidos no processo patológico da sepse. A insuficiência respiratória aguda é um dos principais componentes da disfunção de múltiplos órgãos. Suas manifestações clínicas e laboratoriais na sepse correspondem à LPA e, com a progressão do processo patológico, à SDRA. As indicações para ventilação mecânica na sepse grave são determinadas dependendo da gravidade da insuficiência respiratória parenquimatosa (IRA ou SDRA). Seu critério é o índice respiratório:
- <200 - intubação traqueal e suporte respiratório são indicados,
- >200 - as leituras são determinadas individualmente.
Se o paciente estiver consciente durante a respiração espontânea com suporte de oxigênio, não houver alto gasto de trabalho respiratório e taquicardia pronunciada (FC < 120 por minuto), e o valor normal de retorno venoso de SO2 > 90%, é possível evitar a transferência para ventilação artificial. No entanto, é necessário monitorar cuidadosamente a condição do paciente. O valor ideal de SO2 é de cerca de 90%. Ele pode ser mantido por vários métodos de fornecimento de gás (máscaras faciais, cateteres nasais) em concentrações não tóxicas (FiO2 < 0,6). A ventilação artificial não invasiva é contraindicada na sepse (categoria de evidência B).
Modos de ventilação mecânica de alto volume (VMV) (VO = 12 ml/kg) devem ser evitados, pois nesses casos a secreção de citocinas pelos pulmões aumenta, o que leva ao agravamento da MOF. É necessário aderir ao conceito de ventilação mecânica segura, que é possível se as seguintes condições forem atendidas (categoria de evidência A):
- DO <10 ml/kg,
- razão não invertida de inspiração e expiração,
- pressão máxima das vias aéreas <35 cm H2O,
- FiO2 < 0,6.
A seleção dos parâmetros do ciclo respiratório é realizada até que seja alcançada ventilação mecânica adequada, seus critérios são paO2 > 60 mm Hg, SpO2 > 88-93%, pvO2 35-45 mm Hg, SvO2 > 55%.
Um dos métodos eficazes para otimizar a troca gasosa é a realização de ventilação artificial em decúbito ventral (Posicionamento Prono) (categoria de evidência B). Essa posição é eficaz em pacientes em estado mais grave, embora seu efeito na redução da mortalidade a longo prazo seja estatisticamente insignificante.
Suporte nutricional
A realização de suporte nutricional artificial é um elemento importante do tratamento, uma das medidas obrigatórias, visto que o desenvolvimento da síndrome de falência múltipla de órgãos na sepse geralmente é acompanhado por manifestações de hipermetabolismo. Nessa situação, as necessidades energéticas são supridas pela destruição das próprias estruturas celulares (autocanibalismo), o que agrava a disfunção orgânica e aumenta a endotoxicose.
O suporte nutricional é considerado um método de prevenção da exaustão grave (deficiência proteico-energética) em um contexto de aumento acentuado do catabolismo e do metabolismo. A inclusão da nutrição enteral no complexo da terapia intensiva previne a movimentação da microflora intestinal, a disbacteriose, aumenta a atividade funcional dos enterócitos e as propriedades protetoras da mucosa intestinal. Esses fatores reduzem o grau de endotoxicose e o risco de complicações infecciosas secundárias.
Cálculo do suporte nutricional:
- valor energético - 25-35 kcal/(kg peso corporal x dia),
- quantidade de proteína - 1,3-2,0 g/(kg peso corporal x dia),
- quantidade de carboidratos (glicose) - menos de 6 g/kg/dia,
- quantidade de gordura - 0,5-1 g/kg/dia,
- dipeptídeos de glutamina 0,3-0,4 g/kg/dia,
- vitaminas - conjunto diário padrão + vitamina K (10 mg/dia) + vitaminas B 1 e B 6 (100 mg/dia) + vitaminas A, C, E,
- microelementos - dose diária padrão + Zn (15-20 mg/dia + 10 mg/dia na presença de fezes moles),
- eletrólitos - Na+, K+, Ca2+ conforme cálculos de balanço e concentração no plasma.
O início precoce do suporte nutricional (24-36 h) é mais eficaz do que no 3º-4º dia de terapia intensiva (categoria de evidência B), especialmente com alimentação por sonda enteral.
Na sepse grave, não há vantagens na nutrição enteral ou parenteral; a duração da disfunção orgânica e a duração do suporte respiratório e inotrópico são as mesmas, e as taxas de mortalidade são as mesmas. Diante do exposto, a nutrição enteral precoce é uma alternativa mais barata à nutrição parenteral. O uso de misturas enriquecidas com fibras alimentares (prebióticos) para alimentação por sonda reduz significativamente a incidência de diarreia em pacientes com sepse grave.
Para uma síntese proteica eficaz no corpo, é importante manter a relação metabólica "nitrogênio total, g - calorias não proteicas, kcal" = 1-(110-130). A dose máxima de carboidratos é de 6 g/(kg de peso corporal por dia), pois a introdução de grandes doses ameaça a hiperglicemia e a ativação do catabolismo nos músculos esqueléticos. Recomenda-se que as emulsões de gordura sejam administradas 24 horas por dia.
Contraindicações ao suporte nutricional:
- acidose metabólica descompensada,
- intolerância individual aos meios de suporte nutricional,
- hipovolemia grave não recuperada,
- choque refratário - dose de dopamina >15 mcg/(kg x min) e pressão arterial sistólica <90 mm Hg,
- hipoxemia arterial intratável grave.
Controle glicêmico
Um aspecto importante do tratamento complexo da sepse grave é o monitoramento constante da concentração de glicose no plasma sanguíneo e da terapia com insulina. A glicemia elevada e a necessidade de sua correção são fatores de desfecho desfavorável na sepse. Dadas as circunstâncias acima, a normoglicemia (4,5-6,1 mmol/l) é mantida nos pacientes, para os quais, quando a concentração de glicose aumenta acima dos valores aceitáveis, é realizada infusão de insulina (0,5-1 U/h). Dependendo da situação clínica, a concentração de glicose é monitorada a cada 1-4 horas. A implementação deste algoritmo demonstrou um aumento estatisticamente significativo na sobrevida dos pacientes.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Glicocorticoides
Os resultados de estudos modernos sobre a eficácia do uso de glicocorticoides em pacientes com choque séptico estão resumidos nas seguintes afirmações:
- é inadequado o uso de hormônios em altas doses [metilprednisolona 30-120 mg/(kg x dia) uma vez ou por 9 dias, dexametasona 2 mg/(kg x dia) por 2 dias, betametasona 1 mg/(kg x dia) por 3 dias] - aumento do risco de infecções hospitalares, sem efeito na sobrevivência,
- O uso de hidrocortisona na dose de 240-300 mg por dia durante 5-7 dias acelera a estabilização dos parâmetros hemodinâmicos, permite a retirada do suporte vascular e melhora a sobrevida em pacientes com insuficiência adrenal relativa concomitante (categoria de evidência B).
É necessário abandonar a caótica prescrição empírica de prednisolona e dexametasona – não há fundamento para extrapolar novas informações para elas. Na ausência de evidências laboratoriais de insuficiência adrenal relativa, administra-se hidrocortisona na dose de 300 mg por dia (em 3 a 6 injeções).
- em choque refratário,
- se altas doses de vasopressores forem necessárias para manter uma hemodinâmica eficaz.
É possível que, em condições de inflamação sistêmica no choque séptico, a eficácia da hidrocortisona esteja associada à ativação do inibidor do fator nuclear kB (NF-kB-a) e à correção da insuficiência adrenal relativa. Por sua vez, a inibição da atividade do fator nuclear de transcrição (NF-kB) leva à diminuição da formação da sintetase de NO induzível (NO é o vasodilatador endógeno mais potente), citocinas pró-inflamatórias, COX e moléculas de adesão.
Proteína C ativada
Uma das manifestações características da sepse é a interrupção da coagulação sistêmica (ativação da cascata de coagulação e inibição da fibrinólise), o que, em última análise, leva à hipoperfusão e à disfunção orgânica. O efeito da proteína C ativada no sistema inflamatório se manifesta de diversas maneiras:
- redução da ligação da selectina aos leucócitos, que protege o endotélio de danos, o que desempenha um papel fundamental no desenvolvimento da inflamação sistémica,
- diminuição da liberação de citocinas dos monócitos,
- bloqueando a liberação de TNF-a dos leucócitos,
- inibição da produção de trombina (potencializa a resposta inflamatória).
Ação anticoagulante, profibrinolítica e anti-inflamatória
- a proteína C ativada é devida a
- degradação dos fatores Va e VIIIa - supressão da formação de trombos,
- supressão do inibidor do ativador do plasminogênio - ativação da fibrinólise,
- efeito anti-inflamatório direto sobre células endoteliais e neutrófilos,
- proteção do endotélio contra a apoptose
A administração de proteína C ativada [drotrecogina alfa (ativada)] a 24 mcg/(kg h) por 96 h reduz o risco de morte em 19,4%. Indicações para administração: sepse com MOF aguda e alto risco de morte (APACHE II > 25 pontos, disfunção de 2 ou mais órgãos, categoria de evidência B).
A proteína C ativada não reduz a mortalidade em crianças, pacientes com disfunção de órgão único, APACHE II < 25 pontos, em pacientes com sepse não cirúrgica.
 [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ]
Imunoglobulinas
A conveniência da administração intravenosa de imunoglobulinas (IgG e IgG+IgM) está associada à sua capacidade de limitar a ação excessiva de citocinas pró-inflamatórias, aumentar a depuração de endotoxinas e superantígenos estafilocócicos, eliminar anergia e potencializar o efeito de antibióticos ß-lactâmicos. Seu uso no tratamento de sepse grave e choque séptico é o único método de imunocorreção que aumenta a sobrevida. O melhor efeito foi registrado com o uso da combinação de IgG e IgM [RR = 0,48 (0,35-0,75), categoria de evidência A]. O regime posológico padrão é de 3-5 ml/(kg x dia) por 3 dias consecutivos. Com o uso de imunoglobulinas, os melhores resultados foram obtidos na fase inicial do choque ("choque quente") e em pacientes com sepse grave (escore APACHE II de 20-25 pontos).
Prevenção da trombose venosa profunda
A prevenção da TVP em membros inferiores afeta significativamente os resultados do tratamento em pacientes com sepse (categoria de evidência A). Tanto a heparina não fracionada quanto a HBPM são utilizadas para esse fim. As principais vantagens das heparinas de baixo peso molecular são a menor incidência de complicações hemorrágicas, um efeito mais fraco na função plaquetária e um efeito duradouro (pode ser administrada uma vez ao dia).
Prevenção da formação de úlceras de estresse do trato gastrointestinal
Essa orientação desempenha um papel significativo no resultado favorável do tratamento de pacientes com sepse grave e choque séptico, visto que a taxa de mortalidade por sangramento de úlceras de estresse do trato gastrointestinal é de 64 a 87%. Sem medidas preventivas, as úlceras de estresse ocorrem em 52,8% dos pacientes críticos. No entanto, o uso de inibidores da bomba de prótons e bloqueadores dos receptores H2 da histamina reduz o risco em mais de 2 vezes (o primeiro grupo de medicamentos é mais eficaz que o segundo). A principal direção da prevenção e do tratamento é manter o pH entre 3,5 e 6,0. Deve-se enfatizar que, além dos medicamentos mencionados, a nutrição enteral desempenha um papel importante na prevenção da formação de úlceras de estresse.
Purificação sanguínea extracorpórea
Diversas substâncias biologicamente ativas e produtos metabólicos envolvidos no desenvolvimento da inflamação generalizada são alvos para métodos de desintoxicação, o que é especialmente importante na ausência de depuração hepatorrenal natural em condições de falência múltipla de órgãos. Os métodos de terapia de substituição renal são considerados promissores, pois podem afetar não apenas os distúrbios urêmicos em pacientes com insuficiência renal, mas também têm um efeito positivo em outras alterações na homeostase e disfunções orgânicas que ocorrem na sepse, choque e falência múltipla de órgãos.
Até o momento, não há dados que confirmem a necessidade do uso de métodos de purificação sanguínea extracorpórea como uma das principais direções da terapia patogênica da sepse e do choque séptico. Seu uso é justificado em casos de falência múltipla de órgãos com dominância renal.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Hemodiálise
A essência do método é a difusão de substâncias de baixo peso molecular (até 5x103 Da ) através de uma membrana semipermeável e a remoção do excesso de fluido do corpo ao longo de um gradiente de pressão. A hemodiálise é amplamente utilizada no tratamento de pacientes com insuficiência renal crônica e aguda. A taxa de difusão das substâncias depende exponencialmente de seu peso molecular. Por exemplo, a remoção de oligopeptídeos é mais lenta do que sua síntese.
Hemofiltração
A hemofiltração é um método eficaz para a remoção de substâncias com peso molecular de 5x103 - 5x104 Da e a única maneira de remover um grande grupo de substâncias biologicamente ativas e metabólitos do corpo. O método baseia-se no método de convecção de transferência de massa. Além da correção adequada da azotemia, a hemofiltração remove efetivamente as anafilatoxinas C3a, C5a, citocinas pró-inflamatórias (TNF-α, IL-1b, 6 e 8), β2-microglobulina, mioglobina, hormônio da paratireoide, lisozima (peso molecular - 6000 Da), α-amilase (peso molecular - 36.000-51.000 Da), creatina fosfoquinase, fosfatase alcalina, transaminases e outras substâncias. A hemofiltração remove aminoácidos e proteínas plasmáticas (incluindo imunoglobulinas e complexos imunes circulantes).
Hemodiafiltração
A hemodiafiltração é o método mais potente de purificação do sangue, combinando difusão e convecção (ou seja, GD e GF). Uma contribuição adicional para o processo de desintoxicação é feita pela sorção de substâncias patológicas na membrana do filtro.
Plasmaférese
A plasmaférese (plasmaférese, filtração de plasma) também é considerada um possível método para corrigir a inflamação generalizada em pacientes com sepse e choque séptico. O método ideal é o uso da plasmaférese em modo contínuo, com a remoção de 3 a 5 volumes de plasma e sua substituição simultânea por soluções frescas congeladas, de albumina, coloidais e cristaloides. Com um coeficiente de peneiramento de 1, a filtração de plasma garante boa remoção de proteína C-reativa, haptoglobina, fragmento C3 do complemento, 1-antitripsina, IL-6, tromboxano-B2, fator estimulante de granulócitos e TNF. O uso de sorventes para purificar o plasma do paciente reduz o risco de infecção e o custo do procedimento, uma vez que não há necessidade de usar proteínas estranhas.
O uso de infusão prolongada de selenito de sódio (selenase) 1000 mcg/dia na sepse grave leva à diminuição da mortalidade.
O selênio é um microelemento essencial, cuja importância está associada ao seu papel fundamental nos sistemas antioxidantes das células. O nível de selênio no sangue é mantido entre 1,9 e 3,17 μM/l. A necessidade de selênio é de 50 a 200 μg por dia e depende da disponibilidade de outros antioxidantes e microelementos.
O selênio é um poderoso antioxidante, um componente da glutationa peroxidase, da fosfolina glutationa peroxidase, de outras oxidorredutases e de algumas transferases. A glutationa peroxidase é o elo mais importante do sistema antioxidante endógeno.
A eficácia do selênio em condições críticas tem sido estudada nos últimos anos. Esses estudos demonstraram que os principais mecanismos de ação do selênio são:
- supressão da hiperativação do NF-kB;
- diminuição da ativação do complemento;
- sua ação como agente imunomodulador, antioxidante e anti-inflamatório
- manter a utilização do peróxido;
- supressão da adesão endotelial (expressão reduzida de ICAM-1, VCAM-2,
- E - selectina, P - selectina);
- proteção do endotélio contra radicais oxi (usando selenoproteína P, que impede a formação de peroxinitrito a partir de O2 e NO).
Para resumir o exposto acima, podemos definir tarefas específicas de terapia intensiva para sepse grave:
- Suporte hemodinâmico: PVC 8-12 mm Hg, PA média >65 mm Hg, diurese 0,5 ml/(kg h), hematócrito >30%, saturação venosa mista >70%.
- Suporte respiratório: pressão máxima nas vias aéreas < 35 cm H2O, fração inspiratória de oxigênio < 60%, volume corrente < 10 ml/kg, relação inspiração/expiração não invertida.
- Glicocorticoides - "baixas doses" (hidrocortisona 240-300 mg por dia).
- Proteína C ativada 24 mcg/(kg h) por 4 dias em sepse grave (APACHE II >25).
- Terapia de reposição imunocorretiva com pentaglobina.
- Prevenção de trombose venosa profunda dos membros inferiores.
- Prevenção da formação de úlceras de estresse do trato gastrointestinal: uso de inibidores da bomba de prótons e bloqueadores dos receptores de histamina H2.
- Terapia de substituição para insuficiência renal aguda.
- Suporte nutricional: valor energético dos alimentos 25-30 kcal/kg peso corporal x dia), proteína 1,3-2,0 g/(kg peso corporal x dia), dipeptídeos de glutamina 0,3-0,4 g/(kg x dia), glicose - 30-70% das calorias não proteicas, desde que a glicemia seja mantida <6,1 mmol/l, gorduras - 15-50% das calorias não proteicas.

