Médico especialista do artigo
Novas publicações
Osteocondrite dissecante
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
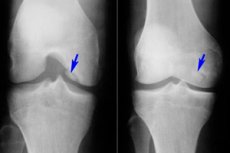
Entre as muitas doenças do sistema musculoesquelético, a osteocondrite dissecante é relativamente rara – uma forma limitada de necrose asséptica da lâmina óssea subcondral. A patologia é caracterizada pela separação de um pequeno elemento cartilaginoso do osso e seu deslocamento para a cavidade articular.
A osteocondrite dissecante foi descrita pela primeira vez no século XIX pelo Dr. Paget, um cirurgião e patologista britânico. Naquela época, a doença era chamada de "necrose latente". A patologia adquiriu seu nome atual, osteocondrite dissecante, um pouco mais tarde, no final do mesmo século XIX: este termo foi introduzido pelo cirurgião alemão Franz Koenig.
A doença afeta mais frequentemente a articulação do joelho, mas também pode desenvolver-se em outras articulações, independentemente do seu tamanho. [ 1 ]
Epidemiologia
A osteocondrite dissecante ocorre em apenas 1% dos casos de doenças articulares. A patologia é mais frequentemente diagnosticada em homens jovens (principalmente atletas), mas também pode ocorrer em crianças. A proporção de homens e mulheres afetados é de 2:1. Em aproximadamente um em cada quatro pacientes, a doença é bilateral.
A osteocondrite dissecante afeta o côndilo interno do fêmur em 85% dos casos, resultando na doença de Koenig. Em 10% dos casos, o côndilo externo é afetado e, em 5%, a patela (desenvolve-se a doença de Leuven). [ 2 ]
A incidência global da patologia é de 15 a 30 casos por cem mil habitantes. [ 3 ] A faixa etária média dos afetados é de 10 a 20 anos. [ 4 ]
Na infância, a patologia evolui de forma mais favorável: a recuperação ocorre com terapia medicamentosa. Pacientes adultos frequentemente necessitam de intervenção cirúrgica.
Causas osteocondrite dissecante
A causa mais comum da osteocondrite dissecante é trauma, lesão e compressão excessiva. Com esses efeitos, o suprimento sanguíneo para os tecidos dentro da articulação se deteriora (isquemia). Esses processos, por sua vez, causam necrose gradual do fragmento ósseo, que eventualmente se separa.
As causas exatas da doença são desconhecidas. Especialistas acreditam que a patologia seja resultado de vários fatores simultaneamente. Portanto, a causa mais provável é trauma, dano direto ou indireto à articulação. Fatores adicionais podem incluir:
- predisposição hereditária;
- doenças genéticas;
- características individuais da anatomia;
- distúrbios metabólicos;
- maturação anormal do sistema esquelético.
A osteocondrite dissecante existente pode ser agravada por cargas articulares adicionais. Em particular, pessoas que praticam ativamente esportes como basquete ou futebol, tênis, levantamento de peso, biatlo, arremesso de peso, ginástica ou luta livre são as que mais sofrem com a patologia. O grupo de risco também inclui pessoas cujas atividades profissionais estão associadas à execução constante do mesmo tipo de movimentos repetitivos que têm um efeito excessivo na função articular. [ 5 ]
Fatores de risco
A origem da osteocondrite dissecante ainda não é bem compreendida. Entre os fatores que contribuem para o surgimento e desenvolvimento da doença, destacam-se:
- processos necróticos locais na lâmina óssea subcondral;
- lesões articulares recorrentes, incluindo as de natureza exógena (lesões contusivas) e endógenas (síndrome do impedimento, que se desenvolve com a rotação interna da articulação, bem como luxações habituais, instabilidade articular crônica, lesões antigas);
- ossificação encondral prejudicada;
- doenças endócrinas;
- predisposição genética (defeitos anatômicos da estrutura articular, anomalias congênitas da camada subcondral, etc.);
- circulação sanguínea insuficiente, trofismo prejudicado do tecido ósseo e cartilaginoso, distúrbios isquêmicos;
- estresse regular excessivo na articulação.
Muitos autores sugerem herança familiar, descrevendo-a até mesmo como uma forma leve de displasia esquelética com baixa estatura associada.[ 6 ],[ 7 ] No entanto, desafiando a evidência de herança familiar, Petrie[ 8 ] relatou um exame radiográfico de parentes de primeiro grau e encontrou apenas 1,2% com osteocondrite dissecante aguda.
Patogênese
O mecanismo patogênico do desenvolvimento da osteocondrite dissecante ainda não foi suficientemente estudado. Existem diversas teorias consideradas pelos especialistas como as principais. No entanto, nenhuma delas foi oficialmente confirmada até o momento. No entanto, vamos considerá-las separadamente:
- Processo inflamatório.
Alguns pesquisadores descreveram alterações inflamatórias no material histológico de pacientes com osteocondrite dissecante. A análise microscópica detalhada revelou sinais necróticos, inespecíficos e assépticos de inflamação, mas em alguns biomateriais tais alterações ainda estavam ausentes. [ 9 ]
- Lesão traumática aguda.
Casos de desenvolvimento de osteocondrite dissecante têm sido descritos como consequência de traumas crônicos ou agudos que ocasionaram processos isquêmicos com formação de elementos ósseo-cartilaginosos livres.
- Lesões repetidas.
Microdanos repetidos podem se tornar um fator desencadeante da doença, que é especialmente típica em crianças. [ 10 ], [ 11 ]
- Predisposição genética.
Há evidências de uma predisposição hereditária ao desenvolvimento de patologias articulares. Em particular, alguns pacientes apresentavam características anatômicas que contribuíram para o surgimento desse problema. [ 12 ]
- Processos isquêmicos.
A teoria do envolvimento de isquemia ou deterioração do trofismo vascular na área afetada existe há muito tempo. Muitos casos indicaram deficiência da rede vascular, ramificação arterial fraca na área da patologia. [ 13 ], [ 14 ]
Atualmente, a osteocondrite dissecante é considerada uma lesão adquirida do osso subcondral, caracterizada por graus variados de reabsorção e sequestro de tecido ósseo com possível envolvimento da cartilagem articular por descolamento, não associada a fratura osteocondral aguda da cartilagem normal. [ 15 ]
Sintomas osteocondrite dissecante
Os sintomas clínicos da osteocondrite dissecante são inespecíficos e podem variar de paciente para paciente. Crianças e adolescentes frequentemente se queixam de dor difusa na articulação afetada: inconstante, às vezes intermitente, aguda, acompanhada de bloqueio do movimento da articulação e edema.
Em caso de instabilidade do elemento separado, observam-se instabilidade, bloqueio e trituração. Ao exame, é perceptível a limitação de carga na articulação afetada. A palpação é acompanhada de dor. Uma doença crônica pode se manifestar por alterações atróficas dos músculos principais.
Os primeiros sinais de osteocondrite dissecante em adultos e crianças são praticamente os mesmos: geralmente é uma leve dor ou desconforto, que aumenta com a atividade motora e a carga articular. À medida que a patologia progride, a síndrome dolorosa aumenta, a articulação fica inchada e surge a dor à palpação.
Após o descolamento do fragmento necrótico, surgem queixas de estalos regulares e o aparecimento de "bloqueio" motor, o que se explica pelo surgimento de um obstáculo durante o movimento das superfícies articulares. Podem ocorrer bloqueios - o chamado "bloqueio" articular, que se manifesta por dor aguda e incapacidade de realizar o movimento pretendido.
A patologia pode evoluir e piorar ao longo de vários anos – 2, 3 e, às vezes, dez ou mais. Os principais sintomas podem ser:
- dor (dolorosa ou aguda); 80% dos pacientes geralmente sentem dor leve por uma média de 14 meses e claudicação leve ou moderada após atividade física [ 16 ]
- edema;
- trituração do motor;
- limitação da capacidade motora;
- travamento de junta;
- aumento da claudicação (com danos nas articulações das extremidades inferiores);
- processos atróficos musculares.
Osteocondrite dissecante em crianças
As causas da osteocondrite dissecante na infância também não são claras. No entanto, o prognóstico em crianças pequenas é mais otimista do que em adultos.
A doença é mais frequentemente registrada em meninos de 10 a 15 anos, mas também pode afetar crianças de 5 a 9 anos. Na maioria dos casos, o distúrbio se atenua à medida que crescem.
Os principais sintomas de um problema em uma criança:
- dor sem causa (geralmente no joelho), que se intensifica com atividade física;
- inchaço e bloqueio da articulação.
Esses sintomas exigem diagnósticos urgentes – em particular, raio-X, ressonância magnética, tomografia computadorizada.
Uma evolução favorável da osteocondrite dissecante não é motivo para não iniciar o tratamento. Inicialmente, o médico aconselha o paciente a evitar completamente a atividade física no membro afetado. Se a doença afetar os membros inferiores, a criança recebe muletas, com as quais caminha por vários meses (geralmente até seis meses). Fisioterapia e terapia por exercícios também estão incluídas.
Se não houver melhora dentro do prazo estipulado, somente neste caso será prescrita intervenção cirúrgica:
- condroplastia artroscópica em mosaico;
- osteoperfuração revascularizante.
Estágios
Com base nas informações obtidas durante os exames de raios X, são determinados os seguintes estágios do processo patológico na osteocondrite dissecante:
- Formação de foco necrótico.
- Fase irreversível de limitação da área necrótica, dissecção.
- Separação incompleta do elemento necroticamente limitado.
- Separação completa do elemento ósseo-cartilaginoso.
Além da classificação acima, os estágios são diferenciados dependendo do quadro endoscópico da osteocondrite dissecante:
- Intactade da cartilagem hialina; maciez e inchaço são detectados à palpação.
- A cartilagem é separada e rasgada ao longo da periferia do foco necrótico.
- O elemento necroticamente alterado é parcialmente separado.
- Uma cratera em forma de nicho é formada na área afetada, e elementos intra-articulares livres estão presentes.
A doença de Koenig é dividida nos seguintes estágios:
- A cartilagem amolece sem danificar sua integridade.
- Parte da cartilagem é separada, nota-se estabilidade.
- A cartilagem torna-se necrótica e a continuidade é interrompida.
- Forma-se um elemento livre, localizado no defeito formado ou atrás dele.
Formulários
A patologia da osteocondrite dissecante é dividida em adulta e juvenil (que se desenvolve em crianças e adolescentes).
Classificação dependendo da localização do processo patológico:
- A osteocondrite dissecante da articulação do joelho é uma necrose asséptica subcondral limitada da superfície óssea articular. A incidência da doença é de 18 a 30 casos por cem mil pacientes. A área cartilaginosa predominantemente carregada é afetada, que é o segmento lateral do côndilo medial do fêmur, próximo à incisura intercondilar (côndilo interno ou externo, patela). A osteocondrite dissecante da patela tem o prognóstico mais desfavorável, pois é de difícil tratamento. A osteocondrite dissecante do côndilo medial do fêmur também é chamada de doença de Koenig. [ 17 ], [ 18 ]
- A osteocondrite dissecante do tálus ocorre em crianças de 9 a 16 anos e é uma osteocondropatia do tálus, com necrose asséptica e danos à cartilagem articular. Outros nomes para a patologia são doença de Diaz ou osteocondrite dissecante da articulação do tornozelo. A etiologia da doença é desconhecida. Na ausência de tratamento, formam-se defeitos grosseiros na cartilagem articular. [ 19 ]
- A osteocondrite dissecante da articulação do ombro é uma lesão da cabeça do côndilo umeral nas secções central ou anterolaterais. A doença é rara, encontrada principalmente em adolescentes; também é chamada de doença de Panner. Ainda mais raros são os casos de lesão da cabeça do rádio, do processo olecraniano e da fossa. [ 20 ]
- A osteocondrite dissecante da articulação do quadril afeta a cabeça do fêmur. A doença pode apresentar manifestações clínicas e radiológicas mínimas por um longo período, mas, com o tempo, as alterações na configuração das superfícies articulares tornam-se pronunciadas e os movimentos da articulação tornam-se dolorosos ou bloqueados. Na maioria das vezes, a patologia começa a se desenvolver na infância.
Complicações e consequências
A complicação mais desfavorável da osteocondrite dissecante é considerada o desenvolvimento de artrose deformante com bloqueio motor da articulação e ruptura do eixo do membro afetado.
A alteração dos componentes mecânicos e biológicos, causada pela necrose asséptica da placa óssea e pelo surgimento de elementos intra-articulares livres, leva à formação de artrose deformante com dano à cartilagem hialina. Essa complicação é típica da osteocondrite dissecante da articulação do joelho, fêmur e tíbia. Os primeiros sinais de agravamento do processo patológico são: aumento da dor, claudicação (especialmente ao descer escadas). Ocorrem bloqueios articulares e sensação de corpo estranho no interior da articulação.
A progressão da patologia leva às seguintes consequências:
- desenvolvimento de contratura e aparecimento de crepitação;
- curvatura dos contornos das articulações causada por distúrbios no tecido ósseo e perda de cartilagem, bem como atrofia muscular;
- estreitamento do espaço articular;
- o aparecimento de crescimentos ósseos ao longo das bordas da lacuna.
Nos estágios mais avançados da doença, o paciente perde a capacidade de estender completamente o membro na articulação afetada e, como resultado, o membro (especialmente o inferior) fica deformado. Radiologicamente, observam-se deformação e esclerose das superfícies articulares, necrose subcondral, estreitamento significativo do espaço articular, extensos crescimentos ósseos e fragmentos intra-articulares livres.
Diagnósticos osteocondrite dissecante
As medidas diagnósticas começam com o questionamento e o exame do paciente. A osteocondrite dissecante é caracterizada por queixas de dor, bloqueio articular, estalos e amplitude de movimento limitada. O paciente pode apresentar patologias metabólicas-distróficas prévias, lesões e administração intra-articular de medicamentos.
Durante o exame, o médico observa:
- bloqueio articular ou limitação severa de movimento;
- clique, crepitação.
Dor e deformidades nas articulações são detectadas pela palpação.
Os exames laboratoriais são prescritos como parte de um exame geral e diferencial do corpo:
- exame clínico geral de sangue com determinação da fórmula leucocitária;
- determinação da VHS;
- fibrinogênio;
- antiestreptolisina O;
- nível de ácido úrico sérico;
- Proteína C-reativa (método quantitativo);
- fator reumatoide;
- fator antinuclear em células HEp-2;
- nível de anticorpos para antígeno nuclear extraível.
O diagnóstico laboratorial é necessário para excluir artrite, doenças autoimunes sistêmicas, artrite reumatoide, síndrome de Sjögren, etc.
O diagnóstico instrumental é representado, em primeiro lugar, pela ressonância magnética. Foi comprovado experimentalmente que a ressonância magnética é o método mais preferido para o diagnóstico da osteocondrite dissecante, pois permite avaliar o tamanho da lesão e a condição da cartilagem e da placa subcondral, determinar a extensão do edema da medula óssea (aumenta a intensidade do sinal), detectar um elemento livre na articulação e rastrear a dinâmica do processo patológico. Além disso, a ressonância magnética ajuda a examinar a condição de outras estruturas articulares: meniscos, ligamentos, pregas sinoviais, etc. [ 21 ]
O diagnóstico por ultrassom e outros métodos de exame não fornecem informações completas sobre a doença. A radiografia convencional e a tomografia computadorizada não são informativas nos estágios iniciais da osteocondrite dissecante (2 a 4 semanas). Esses métodos só podem ser usados para esclarecer alguns pontos após a ressonância magnética.
Diagnóstico diferencial
Patologia |
Principais diferenças da osteocondrite dissecante |
Osteoartrite deformante |
Osteófitos e áreas ossificadas de ligamentos frequentemente aparecem como elementos livres intra-articulares. No entanto, geralmente apresentam formato irregular e bordas afiadas. Também não há defeito condilar. |
Condromatose |
Não há cratera característica na epífise da tíbia ou do fêmur. Os corpos condrômicos têm formato de feijão, e seu número chega ou até ultrapassa 10. |
Lipoartrite (doença de Hoffa) |
Há uma alteração estrutural no corpo lipídico infrapatelar ou suprapatelar, que se encontra compactado e pode provocar sinais de estrangulamento. Os métodos de raio-X e ressonância magnética permitem o diagnóstico diferencial. |
Fratura na articulação |
O elemento intra-articular separado de origem traumática apresenta formato irregular, contornos irregulares. Não há cratera característica. |
Interpretação errônea sem patologia articular |
Em alguns casos, especialistas inexperientes confundem o osso sesamoide do tendão gastrocnêmio com um fragmento intra-articular separado. A cratera característica do côndilo lateral do fêmur às vezes é confundida com um lúmen subcondral, uma das variantes da estrutura anatômica normal da articulação. |
Tratamento osteocondrite dissecante
O tratamento visa melhorar o trofismo dos elementos ósseo-cartilaginosos e fixar as partes separadas. A artroscopia é utilizada para visualizar a localização e a extensão do dano e determinar o grau de descolamento. Se a eficácia do tratamento conservador for inicialmente questionada, a intervenção cirúrgica é prescrita.
A osteocondrite dissecante, que se apresenta acompanhada de sintomas característicos, mas não apresenta ruptura evidente do elemento ósseo-cartilaginoso, é tratada pelo método osteocondroperforativo, com o uso de fios de Kirschner.
O tratamento conservador é aplicável apenas nos estágios iniciais da osteocondrite dissecante. O tratamento fisioterapêutico é praticado com o objetivo de aliviar a carga da articulação afetada por até um ano e meio. Durante esse período, o paciente fica totalmente proibido de praticar esportes. O paciente usa muletas para caminhar, excluindo a carga no membro afetado. Após o desaparecimento da dor, são prescritos exercícios terapêuticos, que envolvem exercícios sem fortalecimento, para prevenir a atrofia muscular. [ 22 ]
Medicação
Se for detectado um processo inflamatório intra-articular, prescreve-se antibioticoterapia. Os mais prováveis são cefazolina ou gentamicina. A vancomicina é indicada quando se detecta Staphylococcus aureus resistente à meticilina.
Anti-inflamatórios não esteroides são usados para o alívio da dor. Se o paciente tiver contraindicações ao uso desses medicamentos (úlcera, sangramento gástrico), o paracetamol é o medicamento de escolha. Em caso de dor intensa, analgésicos opioides podem ser indicados.
Antibióticos |
|
Cefazolina |
A dosagem média diária é de 1 a 4 g, na forma de injeções intravenosas ou intramusculares. O medicamento não é utilizado em caso de hipersensibilidade a antibióticos cefalosporínicos e beta-lactâmicos. |
Gentamicina |
A dose diária padrão do medicamento é de 3 mg/kg de peso corporal por via intramuscular ou intravenosa em 2 a 3 injeções. A duração do tratamento é de 7 dias. O medicamento apresenta ototoxicidade. |
Vancomicina |
Prescrito individualmente, levando em consideração as indicações terapêuticas. Administrado por via intravenosa por gotejamento. A administração rápida pode provocar uma série de efeitos colaterais, incluindo choque anafilático, falta de ar e insuficiência cardíaca. |
Analgésicos opioides |
|
Tramadol |
Uma dose única do medicamento (intravenosa ou oral) é de 50 a 100 mg. A dose diária máxima possível é de 400 mg. O período de tratamento é de 1 a 3 dias. |
Trimeperidina |
É administrado por via intramuscular, intravenosa, na forma de solução a 1%, na quantidade de 1 ml por dia. A duração do uso é de 1 a 3 dias. |
Medicamentos anti-inflamatórios não esteroidais |
|
Cetoprofeno |
Administrado por via oral na dose de 200 a 300 mg por dia em 2 a 3 doses, ou administrado por via intramuscular na dose de 100 mg, 1 a 2 vezes ao dia. Possíveis efeitos colaterais: dispepsia, gastrite, erupções cutâneas. |
Cetorolaco |
A dose única do medicamento é de 10 mg. A dose diária máxima é de 40 mg. A duração do tratamento não pode exceder 5 dias. A administração intramuscular ou intravenosa em doses minimamente eficazes também é possível. Possíveis efeitos colaterais: dor abdominal, diarreia, estomatite, colestase, dor de cabeça. |
Paracetamol |
Prescrito na dose de 0,5-1 g até 4 vezes ao dia, durante 3-5 dias. O medicamento é bem tolerado e raramente causa efeitos colaterais. Exceção: alergia ao paracetamol. |
Tratamento de fisioterapia
A fisioterapia é mais frequentemente utilizada na fase de reabilitação após a cirurgia de osteocondrite dissecante. Os seguintes procedimentos são preferidos:
- crioterapia local (um curso de tratamento inclui até 10 procedimentos);
- Terapia UFO (duração do curso – 10 dias, um procedimento diário);
- terapia magnética (um curso de tratamento inclui de cinco a dez sessões);
- Terapia UHF (7-10 sessões);
- terapia a laser (diariamente durante 1 semana).
Para melhorar a circulação sanguínea na articulação afetada e prevenir a atrofia muscular, são prescritos exercícios especiais de terapia de exercícios:
- Tensão muscular com aumento gradual de intensidade, com duração de 6 segundos, com número de repetições de cerca de 10 por abordagem.
- Flexão e extensão repetidas dos dedos do membro, exercícios para treinar a circulação periférica (abaixar e levantar os membros).
- Exercícios para prevenção de rigidez articular (até 14 movimentos por abordagem).
É possível utilizar terapia de lama e terapia de água, a critério do médico assistente.
Tratamento à base de ervas
A osteocondrite dissecante em adultos é uma patologia desfavorável que, na ausência de tratamento adequado, pode levar à incapacidade. Portanto, quanto mais cedo forem tomadas medidas para combater a doença, melhor.
O tratamento da osteocondrite dissecante deve ser abrangente. Se o médico assistente não se opuser, alguns métodos populares podem ser utilizados, em particular a fitoterapia.
- Rale a raiz de raiz-forte, aqueça-a levemente até ficar morna, coloque-a sobre um pano e aplique como compressa na área afetada. Repita o procedimento em dias alternados.
- Prepare uma mistura de ervas com 1 colher de chá de folhas de bétula, a mesma quantidade de folhas de urtiga e dente-de-leão, flores de calêndula e rizomas de salgueiro. Despeje 1 litro de água fervente sobre a mistura e deixe em infusão sob a tampa por 10 horas. Beba meio copo do remédio três vezes ao dia, meia hora antes das refeições. O período de tratamento é de 8 semanas.
- Prepare uma mistura com quantidades iguais de alecrim selvagem, cones de lúpulo, flores de camomila e erva-de-são-joão. Em seguida, pegue 2 colheres de sopa da mistura, despeje 1 litro de água fervente, deixe em infusão sob a tampa por cerca de 10 horas e tome meio copo 4 vezes ao dia antes das refeições.
- Prepare uma mistura com 1 colher de chá de talos de framboesa, a mesma quantidade de folhas de elecampana e urtiga, 1 colher de sopa de alecrim selvagem e 1 colher de chá de flores de sabugueiro. Adicione 0,5 litro de água fervente à mistura e deixe em infusão sob tampa por 15 a 20 minutos. Filtre e tome 100 ml três vezes ao dia antes das refeições. Duração do uso: até três meses.
- Despeje 500 ml de água fervente sobre 2 colheres de sopa de folhas de mirtilo e deixe em infusão por 40 minutos. Tome 100-150 ml três vezes ao dia antes das refeições.
Esfregar a articulação afetada com tintura de elecampana dá um bom efeito (50 g de rizoma são despejados com 150 ml de vodka e mantidos em local escuro por 2 semanas).
Tratamento cirúrgico
Alguns autores [ 23 ], [ 24 ] acreditam que o tratamento conservador deve ser a primeira linha de tratamento para lesões estáveis em crianças. O único consenso em relação a este método é que, caso este tratamento seja escolhido, sua duração deve ser de 3 a 6 meses antes da escolha do tratamento cirúrgico. [ 25 ]
A cirurgia é geralmente indicada para lesões instáveis e estáveis de osteocondrite dissecante aguda que não são passíveis de tratamento conservador. [ 26 ], [ 27 ]
As diferenças nas preferências dos cirurgiões para o tratamento cirúrgico refletem-se na variedade de técnicas cirúrgicas. Estas incluem perfuração (tanto retrógrada como anterógrada), [ 28 ], [ 29 ] enxerto ósseo, [ 30 ], [ 31 ] fixação, [ 32 ], [ 33 ] procedimentos de alinhamento, [ 34 ] e desbridamento. [ 35 ]
A osteocondrite dissecante, detectada em um paciente adulto, frequentemente se torna uma indicação para intervenção cirúrgica. No estágio inicial do desenvolvimento da patologia, a área morta é substituída por tecido neoformado e, nos estágios subsequentes, os fragmentos livres são removidos por artrotomia.
A escala da intervenção é determinada após a realização de ressonância magnética e artroscopia. Via de regra, mantendo-se o contato do elemento livre com o tecido circundante, o fragmento ósseo-cartilaginoso separado é perfurado e substituído por tecido vivo. Um fio de Kirschner ou uma sovela fina é utilizado para a tunelização. O fio é colocado no centro da zona necrótica, perpendicular à superfície articular. A intervenção é finalizada com a ressecção da área cartilaginosa e o tratamento de suas bordas.
Se a lesão do TOC estiver fragmentada ou não puder ser corrigida devido à qualidade da cartilagem ou incompatibilidade, o fragmento deve ser excisado, o local doador removido e o defeito reparado com base nos achados individuais.[ 36 ] A excisão do fragmento pode proporcionar alívio da dor a curto prazo.[ 37 ],[ 38 ]
Se o elemento livre apresentar mobilidade acentuada, ele é primeiramente fixado com uma pinça. Em seguida, a transição de conexão (osso ou cartilagem) é cortada e, em seguida, o elemento é removido. Canais são perfurados na placa subcondral e as bordas são processadas. A articulação é lavada, suturas e um curativo asséptico são aplicados.
Após a refixação do elemento livre, os raios são removidos aproximadamente 2 a 2,5 meses depois. No pós-operatório, o paciente recebe antibioticoterapia e medicamentos sintomáticos.
Uma nova e moderna técnica de artroplastia é o transplante autógeno de condrócitos. O método envolve o cultivo e o transplante de células, mas devido ao alto custo do procedimento, sua prática é atualmente limitada. [ 39 ], [ 40 ]
A maioria dos autores relata que o tempo de cicatrização radiográfica varia de 6 semanas a 2 anos.
Prevenção
Como a etiologia da osteocondrite dissecante não é totalmente compreendida, ainda não existe uma prevenção específica para a doença. No entanto, os médicos ainda fazem uma série de recomendações para prevenir o desenvolvimento dessas doenças. Essas recomendações são de natureza primária e secundária.
A prevenção primária consiste na manutenção geral da saúde do sistema músculo-esquelético:
- luta contra o excesso de peso;
- atividade física moderada regular;
- prevenção de lesões, uso de calçados confortáveis e de alta qualidade;
- prática de medidas gerais de fortalecimento;
- evitando hipotermia, tratamento oportuno de quaisquer patologias no corpo.
A prevenção secundária envolve a prevenção do agravamento da osteocondrite dissecante existente. Os principais pontos preventivos são considerados os seguintes:
- limitação de carga articular;
- recusa de esportes como corrida, atletismo, levantamento de peso, ginástica, basquete, vôlei, futebol;
- correção de características profissionais, evitando ficar em pé por muito tempo, agachar-se frequentemente, subir e descer escadas regularmente;
- revisar sua dieta, evitar passar fome, evitar alimentos gordurosos e monótonos, garantir que o corpo receba microelementos e vitaminas essenciais.
A terapia por exercícios deve ser realizada somente sob a supervisão de um médico. Os exercícios corretos não devem sobrecarregar o sistema musculoesquelético, mas sim restaurar a força e a elasticidade das articulações, acelerar a circulação sanguínea e melhorar os processos metabólicos.
Com recomendação médica, você pode praticar sessões de massagem para diferentes grupos musculares.
Previsão
A osteocondrite dissecante é um problema ortopédico desafiador porque é difícil de identificar e tratar, embora novos avanços tenham surgido nessa área.
O prognóstico da doença pode depender do tipo de tratamento utilizado (medicamentoso, cirúrgico), da maturidade das zonas de crescimento, da localização, estabilidade e tamanho do elemento separado, e da integridade da cartilagem. Na infância, o prognóstico da doença é geralmente favorável: a osteocondrite dissecante responde bem ao tratamento em crianças. Na idade adulta, o diagnóstico precoce da patologia é importante, o que afeta diretamente o prognóstico a longo prazo. O prognóstico mais desfavorável é observado em pacientes com complicações, bem como com patologia do côndilo lateral do fêmur.

