Médico especialista do artigo
Novas publicações
Osteoblastoclastoma
Última revisão: 29.06.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
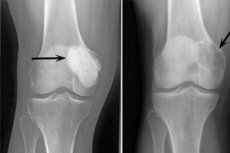
O osteoblastoclastoma é um processo tumoral que pode ser benigno ou maligno e que afeta diferentes ossos esqueléticos. Inicialmente, a patologia era chamada de tumor gigantocelular (desde 1912), e 10 anos depois, o Dr. Stewart propôs o nome osteoclastoma. E somente em 1924, o Professor Rusakov introduziu o termo refinado "osteoblastoclastoma", que correspondia melhor à composição celular da neoplasia.
Atualmente, o osteoblastoclastoma é considerado uma verdadeira neoplasia, um tumor de partes moles com extensa rede vascular. A única opção de tratamento correta é a remoção do tumor em tecidos saudáveis, às vezes simultaneamente ao enxerto ósseo. [ 1 ]
Epidemiologia
A incidência de tumores ósseos em todo o mundo varia de 0,5 a 2%. Segundo estatísticas dos Estados Unidos, o osteossarcoma (cerca de 34% dos casos), o condrossarcoma (27%) e o tumor de Ewing (18-19%) são os mais comuns. Cordomas, fibrossarcomas, fibrossarcomas, histiocitomas, tumores de células gigantes e angiossarcomas são menos comuns.
A taxa de incidência está altamente correlacionada com a idade. Assim, o primeiro surto de crescimento tumoral é detectado na adolescência (por volta dos 16 anos) e o segundo surto na meia-idade.
O osteoblastoclastoma é um tumor relativamente comum. Ocorre em cerca de 2% a 30% de todas as neoplasias ósseas. As mulheres são mais frequentemente afetadas, mas os homens também podem ser afetados, principalmente entre 18 e 40 anos. Crianças menores de 12 anos raramente são afetadas, mas mesmo nessa faixa etária a incidência não é excluída. Há descrições de casos familiares e hereditários de osteoblastoclastoma.
Na maioria das vezes (cerca de 75%), o tumor é encontrado em ossos tubulares longos; muito menos frequentemente, ossos planos e pequenos são afetados.
Em ossos tubulares longos, a epimetáfise é a principal afetada, e na infância, a metáfise. A neoplasia não se desenvolve na área da cartilagem epifisária e articular. Muito raramente, o problema é encontrado na diáfise (menos de 0,5% dos casos).
Observa-se que, com o desenvolvimento da medicina, a incidência de osteoblastoclastoma permanece estável, mas as taxas de mortalidade diminuíram significativamente. A principal e mais provável causa da patologia é considerada o impacto da radiação ionizante. Assim, os riscos aumentam em pessoas que receberam altas doses de radioterapia, bem como em pacientes que foram injetados com radioisótopos (para fins diagnósticos ou terapêuticos). Outros fatores etiológicos comuns incluem ecologia desfavorável e hereditariedade. [ 2 ]
Causas osteoblastoclastomas
O osteoblastoclastoma é um foco de células patologicamente alteradas que pode aparecer em praticamente qualquer parte do esqueleto. Apesar das anormalidades estruturais, as células patológicas continuam a se dividir, como em tecidos saudáveis. Sua estrutura difere significativamente do normal, o que implica na substituição das propriedades do osso diretamente afetado e de sua função típica. Células malignas patologicamente alteradas adquirem uma propensão à multiplicação descontrolada, muitas vezes rápida, resultando em aumento do volume tumoral. Tecido ósseo previamente normal pode ser deslocado pelas estruturas da neoplasia, e células patológicas individuais podem ser separadas e transportadas com sangue ou linfa para outras zonas anatômicas distantes. Dessa forma, formam-se metástases.
Sabe-se que a origem do osteoblastoclastoma maligno pode ser qualquer neoplasia maligna localizada em qualquer parte do corpo (incluindo tumores de órgãos internos). A via de disseminação do processo é a metástase. Mas a maioria dos osteoblastoclastomas (benignos e malignos) são neoplasias primárias que surgem e se desenvolvem primeiro e no mesmo local.
Em geral, os osteoblastoclastomas são tumores multifatoriais cujas causas exatas ainda não foram estabelecidas. As condições para a ocorrência de neoplasias incluem:
- Um estado de imunodeficiência;
- Alterações congênitas do tecido;
- Influências ambientais mutagênicas;
- Alterações hormonais;
- Patologias e lesões concomitantes (traumas frequentemente presentes na anamnese).
Fatores de risco
Faltam dados precisos sobre as causas da formação do osteoblastoclastoma. No entanto, especialistas sugerem o envolvimento de uma série de fatores associados a um risco aumentado de oncopatologias ósseas:
- Hereditariedade. Em muitos casos, a propensão a processos tumorais é determinada geneticamente. Em particular, este pode ser o caso da síndrome de Leigh Fraumeni, que predispõe ao desenvolvimento de diversas neoplasias, incluindo tumores cancerígenos e sarcomas.
- Doença de Paget. A doença pode afetar um ou mais ossos e pertence às patologias pré-tumorais. Em pacientes com esta doença, os ossos engrossam e tornam-se quebradiços ao mesmo tempo, resultando em fraturas patológicas frequentes. Osteossarcomas ocorrem em cerca de 8% dos casos de doença de Paget grave.
- Múltiplos crescimentos ósseos, exostoses.
- Osteocondromas múltiplos (incluindo hereditários).
- Encondromas múltiplos (o risco é pequeno, mas ainda presente).
- Exposição à radiação (incluindo radiação intensa usada para tratar outros processos tumorais e os efeitos do rádio e do estrôncio radioativos).
Uma categoria especial de risco inclui tratamento de radiação na infância e na juventude, recebendo doses acima de 60 Gray.
Especialistas chamam a atenção para o fato de que os raios não ionizantes — em especial, as microondas e a radiação eletromagnética, que são formadas por linhas de energia, celulares e eletrodomésticos — não trazem riscos de osteoblastoclastoma.
Patogênese
As características patogênicas do surgimento e desenvolvimento do osteoblastoclastoma não são totalmente compreendidas, devido à complexidade da patologia. A causa básica da formação do tumor é uma falha na diferenciação celular devido ao funcionamento inadequado do sistema imunológico. Isso dá origem ao crescimento de um tumor constituído por células "erradas", indiferenciadas, que determinam as propriedades da neoplasia e se assemelham estruturalmente a células imaturas. Se a estrutura celular estiver próxima do normal, mas não estiver, diz-se que se trata de um osteoblastoclastoma benigno. Com alterações pronunciadas na estrutura das células, o tumor é atribuído a processos malignos. Para tal neoplasia, uma alteração na dobra celular antigênica, crescimento descontrolado e divisão celular são típicos. Juntamente com a perda da especificidade da estrutura celular, a funcionalidade também sofre. Entre outras coisas, o osteoblastoclastoma maligno difere do osteoblastoclastoma benigno pelo processo de invasão de tecidos saudáveis próximos. Na neoplasia óssea benigna não há brotação em estruturas saudáveis, não há tendência ao crescimento rápido e disseminação pelo corpo, não há tendência à autodestruição arbitrária e intoxicação por produtos da decomposição do tumor.
A estrutura óssea é destruída em todos os casos, independentemente da benignidade da patologia. Como resultado, o segmento ósseo afetado torna-se frágil e quebradiço. Muitas vezes, o motivo da consulta médica é uma fratura patológica que ocorre mesmo sob carga mínima.
É importante ressaltar: a benignidade do processo é sempre um estado condicional, pois há riscos de malignização, e o foco benigno se transforma, ocorrendo o osteoblastoclastoma maligno.
Sintomas osteoblastoclastomas
O quadro clínico do osteoblastoclastoma depende principalmente da localização e do estágio do processo patológico. Via de regra, o tumor se caracteriza pelas seguintes características:
- A neoplasia é solitária;
- Afeta principalmente os ossos tubulares dos membros inferiores ou superiores;
- É menos comumente encontrado em ossos planos;
- Há uma dor persistente no segmento afetado;
- O padrão cutâneo e vascular sobre o foco patológico aumenta;
- O membro doente está deformado (aumento de volume localizado);
- O trabalho da articulação mais próxima do osteoblastoclastoma ou do membro como um todo é perturbado;
- Foco compactado determinado palpatoriamente com um característico "estalo de pergaminho".
Em geral, os sintomas podem ser divididos em locais e gerais. Os sintomas locais são detectados visualmente – em particular, é possível observar a presença de curvatura ou abaulamento do fragmento ósseo. Chama-se atenção também para a alteração da pele sobre o foco patológico: um padrão vascular se manifesta claramente, os tecidos estão edemaciados ou achatados. O tumor pode ser palpado – frequentemente é indolor, mas apresenta uma estrutura característica. Os tumores malignos são tipicamente granulosos e de configuração irregular.
A articulação adjacente pode apresentar limitação de movimento e dor persistente. Devido à compressão dos vasos e troncos nervosos, a sensibilidade costuma ser prejudicada e surge um inchaço persistente. O sistema linfático também reage: os linfonodos próximos aumentam de tamanho.
A sintomatologia geral é mais típica dos osteoblastoclastomas malignos e se deve aos processos de intoxicação do organismo. Os pacientes podem apresentar:
- Febre, condições febris;
- Magreza;
- Fraqueza constante;
- Sonolência ou insônia, distúrbios do apetite;
- Sudorese excessiva noturna;
- Colapso.
Há também uma pequena porcentagem de osteoblastoclastomas, que geralmente são pequenos e clinicamente inaparentes. Eles se tornam um achado incidental durante exames radiológicos ou de imagem por outros motivos.
Primeiros sinais de ossificação do osteoblastoclastoma
- Acelerando o crescimento da neoplasia.
- Síndrome de dor aumentada.
- Expansão do diâmetro do foco destrutivo, ou transformação da forma celular-trabecular em forma lítica.
- Desintegração da camada cortical em uma área relativamente longa.
- Perda de clareza das configurações do foco destrutivo.
- Desintegração da placa de fechamento que bloqueava o canal medular.
- Reação periosteal.
A malignidade do osteoblastoclastoma é baseada em indicadores clínicos e radiológicos e é necessariamente confirmada pelo diagnóstico morfológico dos tecidos tumorais.
Além da osloplasticização de uma neoplasia inicialmente benigna, existe também um osteoblastoclastoma maligno primário. De fato, tal tumor é um tipo de sarcoma de etiologia osteogênica.
A localização do osteoblastoclastoma maligno é a mesma do processo benigno. A radiografia revela um foco destrutivo no tecido ósseo sem contornos claros. Observa-se a destruição da camada cortical, frequentemente com expansão para estruturas de tecidos moles.
Sinais para distinguir o osteoblastoclastoma maligno da forma osteogênica do sarcoma osteoclástico:
- A idade predominantemente idosa dos pacientes;
- Sintomatologia menos vívida;
- Um prognóstico mais favorável a longo prazo.
Osteoblastoclastoma em crianças
O osteoblastoclastoma na infância é raro: há apenas dois ou três casos por milhão de crianças. Vale ressaltar que, entre todos os pacientes pediátricos, predominam aqueles com mais de 10 a 15 anos.
Os cientistas não conseguem identificar a causa exata do osteoblastoclastoma em crianças. Presumivelmente, a patologia está associada ao crescimento intensivo do corpo da criança, bem como a um fator genético.
Há também indícios de possíveis causas, como exposição radioativa (em particular, radioterapia) e quimioterapia (uso de citostáticos). Muitos medicamentos quimioterápicos podem destruir o material genético das células ósseas, o que leva ao desenvolvimento de tumorigênese.
Além disso, o risco de osteoblastoclastoma é maior em crianças com certas condições congênitas, como retinoblastoma bilateral ou síndrome de Li-Fraumeni. Existe também uma relação causal com a doença de Paget.
Sabe-se também que na grande maioria das crianças (cerca de 90%), os médicos não conseguem detectar nenhum dos fatores de risco mencionados acima.
É difícil prever o curso do osteoblastoclastoma na infância, pois depende das características de um tumor específico, sua localização, o grau de disseminação no momento do diagnóstico, a oportunidade do tratamento e a integridade da remoção da neoplasia.
A qualidade do tratamento do osteoblastoclastoma progrediu significativamente nas últimas 2 a 3 décadas. O protocolo terapêutico tornou-se mais abrangente e a taxa de cura aumentou para mais de 70 a 80%. Um resultado favorável pode ser obtido se o processo tumoral for removido cirurgicamente de forma radical e o efeito for consolidado com um tratamento adequado de quimioterapia. Crianças com osteoblastoclastoma benigno têm as maiores chances de recuperação.
Quando números específicos de pacientes curados são divulgados, vemos apenas números gerais: nenhuma estatística pode prever e determinar com precisão as chances de uma criança específica. O termo "recuperação" é entendido principalmente como "ausência de processo tumoral no corpo", visto que as abordagens terapêuticas modernas são capazes de garantir a ausência de recorrência a longo prazo. No entanto, não se deve esquecer a possibilidade de efeitos colaterais indesejados e complicações tardias. Portanto, qualquer tratamento, independentemente de sua complexidade, deve resultar em medidas de reabilitação de alta qualidade. Além disso, as crianças ainda precisam de cuidados ortopédicos por muito tempo.
Formulários
A classificação das neoplasias do tecido ósseo é bastante ampla. A atenção é dada principalmente às variações na estrutura celular e às características morfológicas do processo tumoral. Assim, os tumores são divididos em duas categorias:
- Osteogênico (formado a partir das células ósseas);
- Neoesteogênico (formado no osso sob a influência de outros tipos de células - por exemplo, estruturas vasculares ou de tecido conjuntivo).
O osteoblastoclastoma ósseo é predominantemente uma neoplasia benigna. No entanto, apesar disso, frequentemente apresenta crescimento agressivo, contribuindo para a destruição e o afinamento do tecido ósseo, o que torna a intervenção cirúrgica obrigatória. Ao mesmo tempo, o osteoblastoclastoma de células gigantes também pode ser maligno.
Dependendo dos parâmetros clínicos e radiológicos e do quadro morfológico, distinguem-se três formas básicas de osteoblastoclastomas:
- A forma celular é encontrada principalmente em idosos e caracteriza-se por desenvolvimento lento. O diagnóstico revela um tumor espesso e granuloso, sem possibilidade de delimitação clínica do foco tumoral a partir de áreas ósseas sadias.
- A forma cística, em primeiro lugar, manifesta-se com dor. Palpatoriamente, identifica-se o sintoma de "pergaminho crocante". Visualmente, nota-se um tumor ósseo de configuração suavemente convexa e em forma de cúpula.
- A forma lítica é considerada uma variante rara da patologia, sendo detectada principalmente na adolescência. O processo tumoral se desenvolve rapidamente e o paciente começa a sentir dor, inclusive à palpação.
Um tumor de células gigantes pode se formar em quase qualquer osso do esqueleto, embora os ossos tubulares dos membros, costelas e coluna sejam afetados com um pouco mais de frequência. O osteoblastoclastoma do maxilar inferior ocorre duas vezes mais frequentemente do que no maxilar superior. À palpação, nota-se uma neoplasia densa com zonas amolecidas. As queixas mais comuns dos pacientes: a presença de uma protuberância que sangra e cria desconforto ao mastigar os alimentos. À medida que o problema progride, ele é complementado pelo comprometimento da função da articulação temporomandibular. Entre os ossos tubulares, o tumor afeta mais frequentemente o fêmur e a tíbia. O osteoblastoclastoma do fêmur é encontrado predominantemente em pessoas de meia-idade. A doença é acompanhada por comprometimento da função da articulação correspondente, ocorre claudicação e a pele sobre a neoplasia é coberta por um padrão vascular pronunciado.
Além da classificação acima, existem formas centrais e periféricas da patologia, embora não haja diferenças morfológicas entre elas. O osteoblastoclastoma periférico tem localização gengival, enquanto a forma central se desenvolve no osso e se distingue pela presença de múltiplas hemorragias (daí o segundo nome do osteoblastoclastoma central ser tumor marrom). A aparência da coloração marrom se deve à deposição de eritrócitos, que se desintegram com a formação de hemossiderina.
As neoplasias ósseas malignas passam pelos seguintes estágios em seu desenvolvimento:
- Um foco T1 medindo 3-5 cm está localizado dentro do osso e um segmento musculofascial.
- Os focos T2 não se estendem mais que 10 cm ao longo do trajeto do osso, mas não se estendem além de um caso fascial.
- Os focos T3 deixam os limites de um caso musculofascial e brotam em outro próximo.
- Os focos T4 brotam da pele ou dos troncos neurovasculares.
De forma semelhante, o grau de envolvimento dos linfonodos e a disseminação das metástases são categorizados.
Complicações e consequências
Entre as complicações do osteoblastoclastoma está o aumento da atividade da neoplasia, que ocorre com frequência, especialmente durante um longo período de repouso. Em alguns casos, estamos falando de degeneração maligna do processo tumoral ou de sua proliferação em estruturas anatômicas sensíveis próximas:
- A disseminação para o tronco nervoso provoca o aparecimento da síndrome da dor neuropática devido ao efeito no nervo de grosso calibre. Essa dor praticamente não desaparece após o uso de analgésicos convencionais, o que literalmente esgota o paciente.
- A disseminação para os vasos sanguíneos pode ser complicada por sangramento repentino e maciço e formação de hematomas.
Não são excluídas complicações que são acompanhadas por uma violação da função das articulações próximas: o crescimento do osteoblastoclastoma em tal situação bloqueia o funcionamento adequado do mecanismo musculoesquelético, o que leva a uma amplitude de movimento limitada e ao aparecimento da síndrome da dor.
As complicações mais comuns do osteoblastoclastoma são fraturas patológicas na área afetada. O problema ocorre mesmo com um impacto traumático leve, pois o tecido ósseo se torna extremamente frágil e instável.
Além disso, os especialistas também falam sobre efeitos adversos gerais e locais específicos característicos do osteoblastoclastoma maligno:
- A formação de metástases próximas e distantes;
- Intoxicação do corpo com produtos de decomposição.
Se metástases forem detectadas algum tempo após as medidas diagnósticas iniciais, isso indica a ineficácia do tratamento em andamento e a progressão da neoplasia.
Uma linha separada de complicações é o surgimento de novo tumor ou patologia geral devido à quimioterapia ou irradiação do foco ósseo do osteoblastoclastoma.
Diagnósticos osteoblastoclastomas
Os métodos de diagnóstico usados para detectar osteoblastoclastoma incluem:
- Clínico, que inclui exame externo e palpação da área patologicamente alterada;
- Raio X (radiografia anteroposterior e lateral, se indicada - radiografia direcionada e oblíqua);
- Tomográfica (por meio de imagens computadorizadas ou de ressonância magnética);
- Radioisótopo;
- Morfológica, que inclui análise histológica, histoquímica e citológica do biomaterial obtido durante punção ou trepanobiópsia;
- Laboratório.
O médico estuda cuidadosamente o histórico da doença, determina os primeiros sinais, especifica a localização e o tipo de síndrome dolorosa, suas características, leva em consideração os resultados de exames anteriores e procedimentos de tratamento, e avalia a dinâmica do estado geral do paciente. Se houver suspeita de patologia dos ossos tubulares longos, o especialista atenta para a presença de edema, restrição motora na articulação mais próxima, bem como para a presença de sintomas neurológicos, fraqueza muscular e hipotrofia. É importante examinar cuidadosamente os órgãos internos para possível disseminação de metástases para eles.
Todos os pacientes realizam exames gerais de sangue e urina com determinação de proteínas e frações proteicas, fósforo e cálcio, e ácidos siálicos. Também é necessário determinar a atividade enzimática das fosfatases, realizar um teste definitivo e estudar o índice de proteína C-reativa. Se for necessário diferenciar osteoblastoclastoma de mieloma, o paciente é submetido a um exame de urina para detectar a presença da proteína de Bence-Jones patológica.
O diagnóstico radiológico é fundamental para o diagnóstico do osteoblastoclastoma. É obrigatória a realização de exames complementares, radiografias direcionadas e tomografias de alta qualidade, que permitem esclarecer a localização, o tipo de foco patológico e sua disseminação para outros tecidos e órgãos. Graças à TC, é possível esclarecer o estado dos tecidos moles e das estruturas ósseas mais finas no plano necessário, identificar focos profundos de destruição patológica, descrever seus parâmetros dentro dos limites ósseos e determinar o grau de dano aos tecidos circundantes.
Ao mesmo tempo, a ressonância magnética é considerada o procedimento diagnóstico mais informativo, apresentando diversas vantagens em relação à radiografia e à tomografia computadorizada. O método permite examinar até as camadas mais finas do tecido, formando um quadro de alterações patológicas usando uma imagem tridimensional espacial.
O diagnóstico instrumental obrigatório é representado por estudos morfológicos. Avalia-se o biomaterial, obtido por aspiração e trepanobiópsia, ou durante a ressecção de segmentos ósseos juntamente com a neoplasia. A biópsia por punção é realizada com agulhas especiais e controle radiológico.
Os seguintes sinais radiográficos são considerados típicos de osteoblastoclastoma:
- Limitação de porosidade;
- Homogeneidade da lise óssea no tipo de trabeculização fina;
- Presença de lucências pseudocísticas que apresentam estrutura de peculiares "bolhas de sabão".
Este quadro radiológico é acompanhado pela ausência de periostose osteoformativa reativa primária ou secundária. Detectam-se afinamento e atrofia da camada cortical.
O tipo maligno de osteoblastoclastoma, resultante de intensa expansão vascular, acarreta aumento da estase venosa. As alterações vasculares dão a aparência de uma neoplasia com vascularização abundante.
Diagnóstico diferencial
Às vezes, é muito difícil identificar o osteoblastoclastoma. Surgem problemas durante o diagnóstico diferencial da doença com sarcoma osteogênico e cistos ósseos em pacientes de diferentes idades. Segundo estatísticas, em mais de 3% dos casos, o osteoblastoclastoma foi confundido com sarcoma osteogênico e, em quase 14% dos casos, com cisto ósseo.
A tabela resume os principais sinais dessas patologias:
Indicadores |
Osteoblastoclastoma |
Sarcoma osteoplástico osteogênico |
Cisto ósseo |
Idade mais comum de incidência |
20 a 30 anos |
20 a 26 anos |
Crianças menores de 14 anos |
Localização |
Região epimetafisária |
Região epimetafisária |
Área da metadiáfise |
Reconfiguração óssea |
Protuberância assimétrica grave. |
Pequena expansão transversal |
Uma protuberância em forma de fuso. |
Configuração do foco destrutivo |
Os contornos são claros |
Os contornos estão borrados, não há clareza |
Os contornos são claros |
A condição do canal vertebral |
Coberto por uma placa de fechamento |
Aberto na borda com a neoplasia |
Nenhuma alteração. |
Condição da camada cortical |
Fino, fibroso, descontínuo. |
Desbaste, arruinado |
Fino, plano |
Fenômenos de esclerose |
Atípico |
Presente |
Atípico |
Reação periosteal |
Ausente |
Presente em forma de "viseira periosteal" |
Ausente |
A condição da epífise |
A lâmina é fina e ondulada. |
No estágio inicial, parte da epífise permanece intacta |
Nenhuma alteração. |
Seção óssea próxima |
Nenhuma alteração. |
Sinais de osteoporose |
Nenhuma alteração. |
Atenção obrigatória requer indicadores como a idade do paciente, a duração da patologia, a localização do foco afetado e outras informações anamnésicas indicadas na tabela.
Os seguintes erros diagnósticos são os mais comuns quando o osteoblastoclastoma é confundido com tais processos patológicos:
- Cisto aneurismático (localizado na diáfise ou metáfise de ossos tubulares longos);
- Osteodisplasia fibrosa do tipo monoaxial (manifestada principalmente na infância, acompanhada de curvatura óssea sem balonização óssea);
- Osteodistrofia hiperparatireoidea (sem delimitação clara do foco da área óssea saudável, sem protuberância óssea clara);
- Metástase óssea cancerosa solitária (caracterizada por focos destrutivos com contornos curvos "comidos").
É importante lembrar que o osteoblastoclastoma benigno sempre pode se transformar e se tornar maligno. As causas da malignidade ainda não foram determinadas com precisão, mas os cientistas acreditam que traumas e alterações hormonais (por exemplo, durante a gravidez) contribuem para isso. De acordo com algumas observações, a malignização também ocorreu com séries repetidas de radioterapia remota.
Sintomas de ossificação:
- A neoplasia começa a crescer rapidamente;
- A dor está piorando;
- O tamanho do foco destrutivo aumenta e a fase celular-trabecular transita para a fase lítica;
- A camada cortical está se rompendo;
- Os contornos do foco destrutivo tornam-se indistintos;
- A placa de travamento está entrando em colapso;
- Há uma reação periosteal.
No processo de diferenciação entre neoplasia maligna primária (sarcoma osteoclástico osteogênico) e osteoblastoclastoma maligno, atenção especial é dada à duração da patologia e à avaliação do quadro radiológico em termos dinâmicos. Na radiografia da neoplasia maligna primária, não há protrusão óssea típica de osteoblastoclastoma, não há pontes ósseas e pode-se detectar uma área esclerosada com contornos indistintos. Na malignização, no entanto, frequentemente há uma pequena área da placa de fechamento, que costumava servir como barreira para o segmento ósseo sadio.
Quem contactar?
Tratamento osteoblastoclastomas
O único tratamento correto para pacientes com osteoblastoclastoma é a cirurgia. A intervenção mais suave ocorre nos estágios iniciais do desenvolvimento do processo tumoral e consiste na excisão dos tecidos afetados com posterior preenchimento da cavidade com um enxerto. O enxerto é retirado de outro osso saudável do paciente. Essa intervenção é a mais favorável e menos traumática, porém, em alguns casos, também é menos radical. A excisão do fragmento ósseo afetado juntamente com a neoplasia é considerada um método mais confiável, o que reduz ao mínimo a probabilidade de recidiva do tumor.
Se for um osteoblastoclastoma negligenciado de grande tamanho, especialmente propenso à malignização ou já maligno, a amputação parcial ou completa do membro é frequentemente considerada.
Em geral, as táticas de tratamento cirúrgico para osteoblastoclastoma são selecionadas dependendo da localização, disseminação e agressividade do foco patológico.
Se o tumor afetar os ossos tubulares longos, é recomendável prestar atenção a estes tipos de intervenções cirúrgicas:
- Ressecção de borda com aloplastia ou autoplastia para processos benignos tardios, focos com estrutura celular e na periferia da epimetafise. Fixação com parafusos metálicos.
- Quando o osteoblastoclastoma celular se espalha para a metade do diâmetro ósseo, dois terços do côndilo, parte da diáfise e a superfície articular são ressecados. O defeito é preenchido com aloenxerto de cartilagem articular. Ele é fixado firmemente com parafusos de fixação.
- Em caso de deterioração da epimetafise em toda a sua extensão ou fratura patológica, são utilizadas táticas como ressecção segmentar com excisão articular e preenchimento do defeito com aloenxerto. A fixação é feita com uma haste cimentada.
- Em caso de fratura patológica e malignização do osteoblastoclastoma na região proximal do fêmur, é realizada a artroplastia total do quadril.
- Em caso de ressecção das extremidades na zona articular do joelho, utiliza-se a técnica de transplante de alopolissubstância com fixação. A endoprótese total com haste de titânio estendida é frequentemente preferida para garantir o tratamento de radiação subsequente.
- Se o foco patológico estiver localizado na extremidade distal da tíbia, realiza-se a ressecção com artrodese osteoplástica do tornozelo. Se o tálus for afetado, ele é extirpado com artrodese de extensão.
- Em lesões da coluna cervical, um acesso anterior às vértebras C1 e C2 é realizado. Um acesso anterolateral é preferido. No nível Th1-Th2, um acesso anterior com esternotomia oblíqua ao terceiro espaço intercostal é usado (os vasos são cuidadosamente deslocados para baixo). Se o tumor afetar os corpos de 3 a 5 vértebras torácicas, um acesso anterolateral com ressecção da terceira costela é realizado. A escápula é deslocada para trás sem cortar a musculatura. Se o osteoblastoclastoma for encontrado na região toracolombar entre Th11 e L2, a operação de escolha é a toracofrenolumbotomia do lado direito. O acesso à parte anterior das 3 vértebras superiores do sacro é mais difícil. Um acesso anterolateral retroperitoneal do lado direito com drenagem cuidadosa dos troncos vasculares e do ureter é recomendado.
- Se os corpos vertebrais forem severamente destruídos, ou se a patologia tiver se espalhado para a região do arco na coluna torácica e lombossacra, então, neste caso, é realizada a fixação transpedicular-translaminar da coluna, após a qual as vértebras destruídas são removidas com autoplastia adicional.
- Se uma forma benigna de osteoblastoclastoma for detectada na sobrancelha e no osso ciático, o segmento patologicamente alterado é removido dentro de tecidos saudáveis, sem enxerto ósseo. Se o assoalho e o teto do acetábulo forem afetados, a ressecção é realizada com enxerto ósseo adicional para substituir o defeito, com fixação com fixadores de esponjose.
- Se o osso ilíaco, do seio ou ciático for afetado, são realizadas aloplastia com enxerto estrutural, osteossíntese de transplante, inserção de plástico à base de cimento e reposicionamento da cabeça protética em uma cavidade artificial.
- Se o sacro e L2 forem afetados, uma intervenção em dois estágios é realizada, incluindo ressecção de acesso posterior do fragmento sacral inferior patologicamente alterado (até S2 ), fixação transpedicular e remoção da neoplasia do lado anterior pelo método retroperitoneal com enxerto ósseo.
Em cada situação específica, o médico determina o método de intervenção cirúrgica mais adequado, considerando inclusive a possibilidade de aplicar a mais recente tecnologia para melhorar os resultados do tratamento e garantir a qualidade de vida normal do paciente.
Prevenção
Não existe prevenção específica para o osteoblastoclastoma. Em primeiro lugar, isso se deve ao estudo insuficiente das causas do desenvolvimento desses tumores. Muitos especialistas destacam a prevenção de traumas no sistema ósseo como um dos principais pontos preventivos. No entanto, não há evidências da influência direta do trauma na formação de neoplasias ósseas, e o trauma, em muitos casos, apenas chama a atenção para o processo tumoral existente e não tem significado óbvio na origem do foco patológico, mas, ao mesmo tempo, pode contribuir para o seu crescimento.
Não se deve esquecer que o osteoblastoclastoma frequentemente se forma em ossos que foram previamente expostos à radiação ionizante – por exemplo, para fins de tratamento de outros processos tumorais. Neoplasias radioinduzidas geralmente ocorrem no máximo 3 anos após a exposição à radiação.
Medidas preventivas não específicas incluem:
- Eliminação de maus hábitos;
- Levando um estilo de vida saudável;
- Nutrição de qualidade e sustentável;
- Atividade física regular moderada;
- Prevenção de lesões, tratamento oportuno de quaisquer processos patológicos no corpo, estabilização da imunidade.
Previsão
Fraturas patológicas frequentemente ocorrem na área afetada do tecido ósseo. Nesse caso, neoplasias benignas, desde que seja utilizado um método radical de tratamento, apresentam prognóstico favorável, embora não se exclua a possibilidade de recidivas e malignidade do foco patológico. Um desfecho desfavorável do osteoblastoclastoma benigno não é excluído se o foco for caracterizado por crescimento ativo e destruição óssea pronunciada. Esse tumor pode destruir rapidamente um segmento ósseo inteiro, o que acarreta o desenvolvimento de uma fratura patológica e comprometimento significativo da função óssea. Esses pacientes frequentemente apresentam problemas com a substituição cirúrgica do defeito do tecido ósseo, e complicações associadas à não consolidação da fratura se desenvolvem.
A taxa média de sobrevida em cinco anos para todas as variantes de osteoblastoclastomas malignos, tanto em crianças quanto em adultos, é de 70%, o que pode ser considerado bastante bom. Portanto, podemos concluir que, em muitos casos, essas neoplasias são curadas com bastante sucesso. É claro que fatores como o tipo de tumor, seu estágio, o grau da lesão e a malignidade também são de grande importância.
Obviamente, o osteoblastoclastoma maligno representa a maior ameaça. Nessa situação, podemos falar de um prognóstico favorável apenas em casos de detecção precoce, localização cirúrgica acessível e sensibilidade do foco a agentes quimiopreventivos e radioterapia.

