Médico especialista do artigo
Novas publicações
Melanoma metastático
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
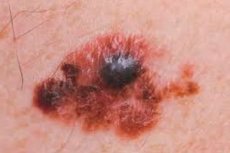
O último (quarto) estágio de uma das formas mais agressivas de câncer, quando as camadas profundas da pele já estão afetadas e as neoplasias secundárias se espalharam não apenas para os linfonodos mais próximos, mas também para os distais, é diagnosticado como melanoma metastático. Se órgãos internos vitais forem afetados, somente um milagre pode salvar o paciente.
O que é isso?
A camada superficial da pele contém células que contêm melanina, uma substância pigmentar que nos dá um bronzeado bonito, uma cor única de cabelo e olhos, além de pintas e sardas únicas em nossa pele.
Proliferação progressiva descontrolada de melanócitos, que ocorre em determinadas áreas do corpo, não apenas na pele exposta, mas também nas mucosas, sob a ação mutagênica dos raios ultravioleta (cuja dose é individual para cada caso) — isso é melanoma. No início do processo, quando é melhor tratá-lo, muitas vezes se parece com uma pinta plana, comum e de formato irregular, e não se manifesta de forma específica. Portanto, o melanoma é frequentemente detectado em estágios mais avançados, o que leva a resultados decepcionantes.
O melanoma metastatiza? Sim, e muito rapidamente. É a capacidade de metastatizar que define a agressividade das neoplasias malignas. Comparado a outras formas de câncer de pele, que são curáveis mesmo em estágios relativamente avançados, no melanoma "a demora é como a morte".
Epidemiologia
Entre todos os tumores malignos, o melanoma é responsável por um a quatro casos em cada cem. Moradores de países do sul da raça caucasiana, constantemente expostos à maior insolação natural, têm maior probabilidade de adoecer. Outros tipos de câncer de pele são dez vezes mais comuns, mas o melanoma os supera em agressividade várias vezes. Todos os anos, cerca de 50 mil pessoas morrem de melanoma em todo o mundo (de acordo com a Organização Mundial da Saúde).
As maiores taxas de incidência são registradas entre australianos e neozelandeses brancos (23-29,8 casos por 100.000 habitantes). Entre os europeus, essa taxa é 2 a 3 vezes menor – cerca de 10 consultas primárias por 100.000 habitantes anualmente. Africanos e asiáticos étnicos sofrem de melanoma de 8 a 10 vezes menos frequentemente do que representantes da raça branca, independentemente de seu local de residência. As estatísticas mostram que o número de casos de neoplasias malignas de pele está crescendo, incluindo o número de pacientes diagnosticados com melanoma no planeta, que dobra a cada década.
O melanoma é diagnosticado em crianças muito raramente. A maioria das fontes afirma que a idade mais provável para a manifestação do melanoma é entre 30 e 50 anos. Estatísticas médicas da Federação Russa observam que a maioria dos pacientes procurou ajuda para uma neoplasia pela primeira vez após já ter passado da marca de meio século (em 2008, a idade média dos que procuraram ajuda pela primeira vez era de 58,7 anos).
O risco de desenvolver “câncer de pele negra”, como também é chamado o melanoma, em uma pele aparentemente saudável e limpa é aproximadamente igual à probabilidade de malignidade dos nevos existentes.
A degeneração dos melanócitos pode ocorrer em qualquer parte da pele, mas o local mais comum de neoplasia é a pele das costas em pacientes do sexo masculino, a pele da canela em pacientes do sexo feminino e a face em pacientes idosos. Pacientes do sexo feminino com melanoma cutâneo são duas vezes mais comuns do que pacientes do sexo masculino.
As estatísticas indicam que o melanoma sempre metastatiza para os gânglios linfáticos, sem contar os estágios iniciais, quando simplesmente não há metástases ainda. Este é o principal órgão-alvo. Em cerca de 60% dos casos, as metástases são encontradas na pele.
A frequência de ocorrência de lesões metastáticas de órgãos internos é a seguinte: pulmões (cerca de 36%), fígado (aproximadamente um terço dos casos, às vezes chamado de primeiro órgão alvo), cérebro - um quinto dos casos de melanoma secundário; tecido ósseo - até 17%; trato digestivo - não mais que 9%.
Causas melanoma metastático
Os raios ultravioleta estimulam a produção de melatonina. A exposição excessiva à radiação é apontada como responsável pela ocorrência de mutações nos melanócitos, desencadeando seu crescimento e reprodução descontrolados.
A origem da radiação ultravioleta também pode ser importante. A luz solar natural (geralmente queimaduras) pode desencadear o desenvolvimento de melanoma. Nesse caso, o fator quantitativo é perigoso. Os raios ultravioleta artificiais, especialmente aqueles obtidos em qualquer solário moderno e seguro, independentemente do tempo de exposição, aumentam o risco de desenvolver melanoma em 74%. Essa conclusão foi tirada por oncologistas americanos de Minnesota com base nos resultados de um estudo de três anos. Eles descobriram que o melanoma se desenvolve de 2,5 a 3 vezes mais em pessoas que frequentam solários do que em pessoas que nunca os frequentaram.
O grupo de risco inclui pessoas de pele clara – loiras, albinas e ruivas. Pessoas com histórico familiar de melanoma ou com muitas pintas no corpo devem ter cuidado. O risco aumentado de desenvolver essa neoplasia está associado a um distúrbio hereditário na atividade do gene que suprime as alterações tumorais nas células.
Nevos pigmentares já presentes na pele são perigosos em termos de transformação maligna: gigantes, complexos, borderline, azuis. Além disso, nevos de Ota, melanose de Dubreuil e xerodermia pigmentar representam um perigo melanogênico.
Os fatores de risco para o desenvolvimento da proliferação maligna de melanócitos incluem viver em áreas com altos níveis de radioatividade ou insolação, trabalhar em indústrias perigosas, queimaduras solares periódicas ou mesmo únicas a ponto de causar bolhas, traumas em marcas de nascença e distúrbios metabólicos.
Qualquer uma das causas mencionadas, frequentemente em combinação, pode desencadear a patogênese do aparecimento de melanócitos atípicos e sua hiperproliferação. A maioria dos pacientes com melanoma, especialmente na fase metastática, apresenta uma violação da sequência normal da cascata de sinalização do gene BRAF, mas não todos. Este não é o único alvo molecular na patogênese do melanoma. Outros ainda não foram identificados, mas esforços significativos estão sendo feitos nesse sentido.
O mecanismo de malignidade dos nevos existentes inclui fatores hereditários e externos – insolação excessiva, trauma, etc.
Na patogênese do melanoma, distinguem-se duas fases principais: superficial ou horizontal, quando a disseminação ocorre no mesmo plano da superfície da pele, no epitélio, e vertical, quando o tumor começa a crescer para dentro, para as camadas profundas da pele e a camada de gordura subcutânea. As metástases surgem quando o processo passa para a fase de disseminação vertical e atinge os vasos linfáticos e sanguíneos. As células cancerígenas são transportadas pelo fluxo linfático para os linfonodos próximos e, posteriormente, para os distantes, e com o fluxo sanguíneo atingem até órgãos vitais remotos. O melanoma com múltiplas metástases, não apenas para os linfonodos distais, mas também para os órgãos internos, apresenta o prognóstico mais desfavorável. A principal razão para o diagnóstico de "melanoma metastático" é o diagnóstico tardio. Isso reflete um processo profundamente negligenciado.
Metástases após a remoção do melanoma são mais frequentemente detectadas no primeiro ano. No entanto, pode ocorrer que as metástases apareçam muito mais tarde. O processo de metástase ainda não foi totalmente estudado, mas sabe-se que, mesmo tendo penetrado do leito vascular para o órgão-alvo, células degeneradas e seus conglomerados podem permanecer em um estado clinicamente indetectável por muito tempo e manifestar sua presença inesperadamente, muitos anos depois.
Quanto maior o tempo decorrido desde o tratamento radical, menor o risco estimado de metástase. Após sete anos, atinge o mínimo. No entanto, há casos de metástase tardia (após um intervalo de dez anos sem recidiva). Há um caso único de tumor secundário que surgiu 24 anos após a remoção do tumor primário.
Em que estágio o melanoma sofre metástase?
Os médicos distinguem cinco estágios principais do melanoma (0-IV), além disso, distinguem estágios intermediários que levam em consideração a espessura, a taxa de divisão celular na lesão, a presença de úlceras e diferentes tipos de metástases.
No terceiro estágio do melanoma, formações secundárias já são detectadas nos linfonodos, vasos e/ou áreas da pele (satélites) mais próximos. Nos estágios IIIA e IIIB, a presença de células alteradas só pode ser determinada por microscopia da mancha e da linfa puncionada; nos estágios IIIC e IIID, o aumento dos linfonodos regionais é determinado pela palpação, e as lesões cutâneas são identificadas pelo exame visual.
O estágio IV corresponde ao aparecimento de tumores secundários palpáveis, pelo menos nos linfonodos localizados a uma distância do foco primário. Neste estágio, áreas distantes da pele e do tecido muscular, bem como órgãos internos, podem ser afetados. Os locais mais comuns são pulmões, fígado, cérebro e ossos. O diagnóstico de melanoma metastático é feito quando metástases são detectadas.
Nos estágios inicial (in situ), primeiro e segundo do melanoma, sua disseminação para a pele e os linfonodos mais próximos não pode ser detectada nem mesmo com microscopia. No entanto, o conceito oncológico moderno sugere que, com o surgimento de um tumor maligno, há quase imediatamente uma probabilidade de metástase. As células modificadas se desprendem constantemente da formação primária e são enviadas para novos locais pela via linfogênica (hematogênica), param e crescem, formando metástases. Esse processo é bastante complexo, as células do leito vascular interagem entre si e com outros fatores, e a maioria delas morre sem se transformar em metástase. A princípio, a metástase ocorre de forma lenta e imperceptível, mas com o melanoma que se espalhou a uma profundidade de mais de 1 mm, e isso corresponde apenas ao segundo estágio, já existe o risco de detectar tumores secundários algum tempo após sua remoção.
Essa neoplasia é mais frequentemente classificada usando a classificação TNM desenvolvida pela Sociedade Americana do Câncer, que reflete três categorias:
- T (tradução de tumor: tumor) – reflete a profundidade da disseminação do processo, a presença (ausência) de danos superficiais, a taxa de divisão dos núcleos de células modificadas (o melanoma metastático é codificado T3-T4 com acréscimos de letras);
- N (Node Lymph – linfonodo) – reflete a presença de lesões nos gânglios linfáticos, o índice digital indica o seu número, o índice de letras, em especial o b, indica que a linfadenopatia é palpável ou mesmo visível visualmente;
- M (metástase) – metástase à distância (M1 metástases presentes, M0 – nenhuma detectada).
O melanoma afeta principalmente os linfonodos próximos uns dos outros, os chamados linfonodos sentinelas. Na fase inicial de metástase, eles são removidos; este estágio da doença tem prognóstico relativamente favorável.
Uma metástase na pele localizada a uma distância não superior a 2 cm do tumor-mãe é chamada de metástase satélite. Geralmente, existem várias metástases, que são aglomerados de células cancerígenas (determinadas ao microscópio) ou se assemelham a nódulos pequenos ou grandes. Neoplasias secundárias na pele localizadas fora da faixa de dois centímetros são chamadas de metástases transitórias. Metástases na pele, especialmente as transitórias, são consideradas um sinal desfavorável, assim como para órgãos internos.
 [ 9 ]
[ 9 ]
Sintomas melanoma metastático
Para evitar o diagnóstico de "melanoma metastático", você precisa examinar periodicamente as pintas do seu corpo e, se alguma delas levantar dúvidas sobre sua benignidade, você deve consultar um dermato-oncologista.
Os primeiros sinais que devem alertá-lo são um aumento perceptível no tamanho da pinta no plano da pele (mais de 5 mm) e/ou verticalmente acima dela; formato assimétrico, bordas irregulares e recortadas; mudanças perceptíveis na forma e na cor – áreas despigmentadas assimétricas, pontos e áreas de cores diferentes. Geralmente, há mais de um sintoma alarmante; crescimento rápido significa que a pinta cresce cerca de um milímetro por mês em qualquer direção.
Os sintomas posteriores incluem coceira na área, inflamação da pele ao redor da pinta questionável, despigmentação, perda de pelos que antes cresciam nela, descamação da superfície da pinta e aparecimento de nódulos nela.
Uma superfície úmida, ulcerada ou sangrando, assim mesmo, sem trauma, são sintomas desfavoráveis. Uma superfície envernizada sem padrão de pele também é desfavorável, assim como uma sensação palpável de alteração na densidade da formação.
O aparecimento de satélites na superfície da pele ao redor de uma pinta questionável – nódulos ou manchas pigmentadas (rosa-carne), ou seja, metástases para a pele próxima, indica que o estágio do melanoma é pelo menos IIIC.
O melanoma pode se desenvolver de diversas formas. Destacam-se as seguintes:
- o mais comum (mais de 2/3 dos casos) - espalhando-se superficialmente, parecendo uma mancha marrom, quase plana, de formato irregular e cor irregular (áreas cinza-rosadas mais escuras, cor de carne), localizadas com mais frequência no tronco e nos membros; com o tempo, a superfície escurece, torna-se brilhante, é facilmente danificada, sangra, ulcera; a fase horizontal pode durar de vários meses a sete a oito anos (tem um prognóstico mais favorável); após o início da fase vertical, o tumor começa a crescer para cima e para dentro, ocorre metástase rápida;
- o melanoma nodular (nodular) cresce imediatamente na vertical (não há fase de crescimento horizontal) - ele sobe acima da pele em forma de cúpula, tem pigmentação diferente, muitas vezes irregular (às vezes despigmentada), limites claros e formato de círculo ou oval, superfície lisa, brilhante e facilmente danificada; às vezes parece um pólipo em um pedúnculo; desenvolve-se rapidamente - de seis meses a um ano e meio;
- lentigo melanoma (melanose maligna) - manchas sem formato específico e limites claros, lembrando grandes sardas, o crescimento horizontal é muito lento de dez a vinte anos, mais frequentemente encontrado em pessoas mais velhas em partes expostas do corpo e rosto, a fase vertical se manifesta pelo fato de as bordas se tornarem em zigue-zague ou onduladas, a mancha começa a subir acima da pele, nódulos, úlceras, crostas, rachaduras aparecem em sua superfície - esta fase é repleta de aparecimento de metástases;
- O melanoma manchado (acral-lentiginoso) é um tipo raro, afeta principalmente a pele escura, desenvolve-se nos dedos, palmas das mãos, pés, sob as unhas (forma-se uma faixa escura).
Há uma alta probabilidade de metástase em melanomas que se desenvolvem em membranas mucosas. Geralmente, são detectados acidentalmente durante exames por dentistas, otorrinolaringologistas, proctologistas e ginecologistas. A pigmentação dessas formações costuma ser perceptível e irregular.
Amelanoma sem pigmento é extremamente raro. Frequentemente é diagnosticado em estágios avançados. Pode ser de qualquer tipo – superficial, nodular, lentiginoso.
Os sinais gerais do melanoma metastático, como todos os cânceres em estágios avançados, são manifestados por mal-estar constante, anemia, magreza, palidez, diminuição da imunidade e, como consequência, infecções virais respiratórias agudas lentas e intermináveis e exacerbações de patologias crônicas existentes.
Como são as metástases do melanoma?
Neoplasias secundárias na pele são visualmente visíveis. Satélites se apresentam como pequenas manchas escuras ou nódulos múltiplos localizados próximos ao tumor original ou ao local de sua remoção. Essa forma é típica de localizações da formação primária na pele do tronco ou dos membros. Metástases satélites no melanoma se espalham pelos vasos linfáticos e aparecem em cerca de 36% dos casos. Podem estar associadas a metástases ganglionares, que ocorrem em mais da metade dos pacientes com melanoma metastático.
Nodulares (metástases subcutâneas de melanoma), disseminados pelo fluxo linfático, geralmente se assemelham a tumores subdérmicos ou intradérmicos, frequentemente com superfície ulcerada e sangrante. Geralmente são regionais. Os focos nodulares secundários, que surgem como resultado da disseminação hematogênica, parecem múltiplos nódulos redondos ou ovais espalhados por qualquer parte do corpo, mas seus locais favoritos são o tórax, as costas e o abdômen. A pele acima deles está intacta, cor de pele ou azulada, quando a melanina acumulada brilha sob sua fina camada. O tamanho geralmente varia de 50 mm a 4 cm; com tamanhos maiores, os tumores podem se fundir, a pele torna-se mais fina, torna-se brilhante e a integridade do tegumento é danificada (rachaduras, úlceras). À primeira vista, os tumores cutâneos secundários podem assemelhar-se a lipomas, cistos epidermoides, cicatrizes e dermatoses. Metástases de melanoma para o tecido adiposo subcutâneo podem não ser perceptíveis ao exame externo, mas podem ser determinadas pela palpação.
Metástases cutâneas semelhantes à erisipela em melanoma são raras, representando menos de 1,5% dos casos. Nesse caso, a superfície da pele é semeada com melanócitos defeituosos por via linfática. São típicas da localização do tumor original nas regiões temporais do couro cabeludo, punhos, pernas e tórax. Assemelham-se à erisipela na aparência – a pele ao redor da lesão primária dói, apresenta coloração azulada e edema. Podem ser combinadas com melanócitos satélites.
Raramente, mas com um pouco mais de frequência do que em casos semelhantes à erisipela (até 4% dos casos, principalmente em melanomas localizados na canela), ocorrem metástases cutâneas tromboflebites. As lesões dolorosas são hiperêmicas, com veias superficiais dilatadas. A localização é regional e a via de disseminação das células cancerígenas é linfogênica.
Quando as células do melanoma se desprendem e entram no fluxo linfático, elas atacam primeiro os linfonodos sentinelas. Eles são a primeira barreira à disseminação das células cancerígenas e os primeiros a sofrer. Inicialmente, as metástases do melanoma para os linfonodos são detectadas por microscopia de seu conteúdo obtido por punção. Em estágios mais avançados, os linfonodos mais próximos do tumor original já estão aumentados e facilmente palpáveis, e posteriormente até visíveis. No entanto, mesmo que 2 a 3 linfonodos sentinelas sejam afetados e não haja disseminação posterior, eles ainda podem ser removidos. Se metástases forem detectadas em linfonodos distantes do sistema linfático, a situação do paciente é interpretada como muito pior, embora muito dependa de seu número e localização.
O grau mais grave de dano corresponde à situação em que células cancerígenas errantes se instalam nos órgãos internos. Elas são transportadas hematogênicamente por todo o corpo e afetam órgãos vitais, que, ou mesmo parte deles, geralmente são impossíveis de remover. Em relação às metástases para órgãos internos, a expressão "olhar" não é correta. Elas se manifestam sintomaticamente e são visualizadas por meio de vários métodos instrumentais – ultrassom, ressonância magnética, radiografia – e também são detectadas por meio de exames laboratoriais.
Metástases cerebrais de melanoma são aglomerados de melanócitos em divisão contínua em diferentes partes do cérebro, de modo que diferentes sintomas se manifestam. Tumores cerebrais metastáticos são caracterizados por mal-estar geral, perda de apetite e peso corporal, febre. Manifestações cerebrais gerais podem ser expressas por dores de cabeça, náuseas, vômitos, distúrbios do sono, marcha, coordenação de movimentos, memória, fala e alterações de personalidade. Metástases cerebrais de melanoma podem causar hemorragia intracraniana, convulsões, paresia e paralisia, além de outros distúrbios neurológicos, dependendo da lesão. Por exemplo, metástases de melanoma para a hipófise se manifestam por dor de cabeça, oftalmoplegia (paralisia do nervo oculomotor) e outras deficiências visuais, sede intensa e poliúria (diabetes insípido neurogênico). Para fins diagnósticos, a ressonância magnética do cérebro é prescrita, mas nem sempre fornece uma resposta precisa sobre a origem e a qualidade da neoplasia.
Metástases de melanoma no fígado, além dos sintomas gerais de mal-estar, manifestam-se por náuseas e vômitos constantes, especialmente após a ingestão de alimentos não dietéticos, desconforto na região do fígado e icterícia. A palpação também revela aumento e compactação do órgão, além de esplenomegalia. O exame ultrassonográfico mostra que a superfície do fígado está coberta por tubérculos densos.
A composição bioquímica do sangue é alterada. Vômitos incontroláveis com duração superior a um dia, especialmente com sangue, fezes pretas e aumento visual do abdômen são sintomas que requerem ajuda urgente.
O melanoma frequentemente metastatiza para os pulmões; em algumas fontes, esse órgão é chamado de alvo principal; em outras, o fígado ou o cérebro. Essa localização do tumor secundário se manifesta, além dos sintomas gerais, por falta de ar, chiado no peito, respiração irregular, tosse seca constante com expectoração pouco intensa, às vezes com sangue, dor no peito e pode haver febre alta.
A neoplasia geralmente é visualizada por métodos de radiação. As metástases podem ser focais e arredondadas. Com pequena disseminação, são mais favoráveis. Têm origem hematogênica. Mais frequentemente, no melanoma, observam-se metástases infiltrativas de origem linfogênica, que se assemelham a um escurecimento local ou a uma malha envolvendo os pulmões na imagem. Na prática, observam-se principalmente formas mistas.
As metástases ósseas de melanoma manifestam-se por dor local intratável e fraturas frequentes. O aparecimento de células malignas nos ossos e o crescimento tumoral perturbam o equilíbrio dos processos metabólicos entre os osteoblastos, que sintetizam células jovens da matriz óssea, e os osteoclastos, que destroem o tecido ósseo. Na maioria dos casos, os osteoclastos e os processos de reabsorção óssea são ativados sob a influência das células cancerígenas; no entanto, a atividade osteoblástica às vezes predomina, o que contribui para a compactação óssea anormal, embora as formas mistas sejam mais comuns.
O melanoma metastatiza para os ossos com menos frequência do que para o fígado, pulmões e cérebro. Primeiramente, as metástases do melanoma aparecem na coluna vertebral, depois nas costelas, crânio, ossos do quadril e esterno. Em seguida, as células cancerígenas se espalham para os ossos pélvicos (típico da localização do tumor original na virilha) e, por último, para os ossos da escápula. Os tumores secundários localizam-se nas partes medulares, que servem para acumular cálcio, e preferem ossos esponjosos, que são bem supridos de sangue. Ossos tubulares raramente são envolvidos no processo patológico, quando todos os locais "favoritos" já estão ocupados.
Os processos osteolíticos levam à hipercalcemia, o que afeta negativamente o curso de vários processos no corpo - os rins, os sistemas nervoso central e cardiovascular e o trato gastrointestinal sofrem.
As metástases do melanoma para o coração aparecem em um estágio avançado da doença. No melanoma, essa localização é mais comum do que em outros focos primários. As células cancerígenas frequentemente migram do pulmão para o coração, chegando lá tanto pelo sistema linfático quanto pela corrente sanguínea. Na maioria das vezes, as metástases são encontradas no pericárdio e, em seguida, em qualquer câmara cardíaca. As válvulas e o endocárdio raramente são afetados. Os tumores metastáticos no coração se manifestam como uma violação da atividade cardíaca, são detectados tardiamente e não afetam o mecanismo de morte e sobrevivência.
Se a metástase se espalhar para o trato gastrointestinal, surgem sintomas dispépticos. No contexto das manifestações gerais de intoxicação por câncer, sentem-se exaustão, fraqueza, dor abdominal, flatulência, náuseas e vômitos. Com a localização no esôfago, observa-se, em primeiro lugar, uma violação da capacidade de deglutição. A dor localiza-se atrás do esterno e na parte superior do abdômen, podendo haver perfuração das paredes e sangramento. Um tumor no estômago é caracterizado por dor epigástrica, náuseas, vômitos e fezes pretas e alcatroadas. O tumor pancreático secundário manifesta-se com sintomas de pancreatite crônica. Metástases de melanoma para o intestino são extremamente raras, porém, são as mais malignas. Manifestam-se com sintomas de disfunção intestinal, podendo levar a perfurações de suas paredes ou obstrução intestinal.
É extremamente raro que o melanoma, como neoplasia primária, se desenvolva na membrana mucosa do trato digestivo; formações secundárias ocorrem ali com muito mais frequência.
O melanoma acromático, ou seja, sem coloração, é frequentemente detectado em estágios avançados, quando as metástases já apareceram. Caracteriza-se pelos mesmos sintomas clínicos, mas não apresenta uma coloração escura específica, o que chama a atenção em primeiro lugar. O melanoma acromático (não pigmentado) aparece em uma área limpa da pele, suas formas correspondem às usuais, a cor é da pele com tons avermelhados, rosados e acinzentados. Assim como o pigmentado, cresce rapidamente e muda de forma, é assimétrico, com bordas irregulares ou nodular, pode sangrar, coçar e ficar coberto de crostas e úlceras.
As metástases do melanoma não pigmentado se espalham da mesma forma e para os mesmos órgãos. Muitos consideram essa forma de melanoma mais maligna; acredita-se que as metástases apareçam e se espalhem pelo corpo muito mais cedo do que no câncer "negro" comum. Talvez essa opinião tenha surgido porque pacientes com um tumor acromático frequentemente chegam aos médicos com metástases já pronunciadas, sem sequer saberem que têm melanoma.
A dor é comum em melanomas com metástases, às vezes exigindo alívio constante da dor. As metástases mais dolorosas são as que atingem o cérebro e o tecido ósseo.
Complicações e consequências
As metástases do melanoma são quase sempre múltiplas, o que torna muito difícil combatê-las. Além disso, a fase de metástase ocorre quando o corpo não tem mais forças para resistir. Tumores secundários interrompem o funcionamento de todos os órgãos vitais e levam à morte dos pacientes.
Após a remoção do melanoma, mesmo em um estágio inicial favorável e na ausência de metástases detectáveis, não há garantia de que o tumor não recidive. Até 90% desses eventos ocorrem nos primeiros dois anos após o tratamento, mas recomenda-se a realização de exames periódicos com um dermato-oncologista, pois há casos em que a doença se manifestou após um longo período sem recidivas.
O melanoma metastático de pele já é uma forma complicada por si só. Além disso, complicações pós-operatórias comuns são possíveis – supuração, infecção, dor intratável localizada nos locais da incisão.
De grande importância no prognóstico é um indicador como o índice mitótico, que reflete a capacidade das células de se dividirem. Um índice mitótico alto indica divisão celular intensiva e, considerando que estamos falando de células cancerígenas, o lentigo melanoma com alto índice metastático (aparentemente mitótico) tem alta probabilidade de apresentar metástases.
Diagnósticos melanoma metastático
A medida diagnóstica mais precoce consiste no exame externo do paciente, palpação dos linfonodos e dermatoscopia, especialmente em meio de imersão especial, que permite uma boa visualização do estrato córneo da epiderme e uma determinação bastante precisa do perigo de uma pinta questionável. Para isso, seus parâmetros (formato, tamanho, bordas, cor irregular, presença de estruturas branco-azuladas) são analisados usando a regra ABCDE. Existe também um programa de computador que permite comparar fotografias de uma pinta questionável com as do banco de dados, mas esse diagnóstico ainda não se tornou difundido. Na presença de um nevo suspeito, além de um exame completo da pele e das mucosas visíveis, o paciente é submetido a uma radiografia de tórax em duas projeções (direta e lateral), bem como a um exame ultrassonográfico dos linfonodos, órgãos abdominais e pelve.
Métodos invasivos de exame (biópsia) da própria formação primária no melanoma não são permitidos. A análise citológica de uma impressão digital da superfície da formação pode ser realizada.
A conclusão final sobre o estágio e a morfologia da formação é feita após um exame histológico da pinta removida, a profundidade exata de sua germinação e o índice mitótico são determinados.
Entretanto, para detectar micrometástases em linfonodos sentinelas ainda não aumentados, o método de biópsia aspirativa por agulha fina sob controle ultrassonográfico é cada vez mais utilizado, possibilitando o abandono de dissecções linfonodais profiláticas traumáticas.
A biópsia é usada para certos locais de metástases, por exemplo, nos pulmões.
Antes da operação, o paciente passa por exames clínicos padrão para avaliar sua saúde.
Se os sinais clínicos indicarem a presença de metástases no fígado, são realizados exames hepáticos e avaliado o nível de lactato desidrogenase (LDH).
As metástases de melanoma geralmente são múltiplas. Para detectá-las, utilizam-se diagnósticos instrumentais modernos – radiação (radiografia, tomografia computadorizada), ressonância magnética, ultrassom, fibrogastroscopia e cintilografia.
Diagnóstico diferencial
O diagnóstico diferencial é realizado com nevos benignos e com risco de melanoma, de acordo com os estágios da doença e a presença de metástases únicas ou múltiplas. Isso é de grande importância para a escolha das táticas que proporcionam o tratamento mais eficaz.
Nos estágios iniciais, assim como nos tumores metastáticos solitários e únicos, o tratamento cirúrgico é fundamental, mesmo na presença de micrometástases - em combinação com a terapia medicamentosa.
Distingue-se o melanoma disseminado da pele, para o qual o tratamento cirúrgico não é mais relevante, mas sim a terapia medicamentosa paliativa.
Tumores secundários são diferenciados de outras neoplasias, frequentemente benignas, como metástase de lipoma ou melanoma para a gordura subcutânea, schwannoma melanótico do gânglio de Gasser do cérebro ou melanoma metastático da base da fossa craniana média. Metástases para o coração são diferenciadas das consequências clínicas da quimioterapia e da exposição à radiação.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
Quem contactar?
Mais informações sobre o tratamento
Prevenção
Qualquer doença é mais fácil de prevenir do que de curar. O melanoma é geralmente incurável em seus estágios mais avançados, portanto, o diagnóstico precoce e correto é a principal prevenção da progressão da doença e do aparecimento de metástases, quando o prognóstico de sobrevida é menos otimista.
Os especialistas recomendam remover qualquer pinta que incomode, mesmo a mais inofensiva, não em salões de beleza, mas em instituições médicas especializadas, usando métodos de remoção que possibilitem um exame histológico posterior do tecido removido.
A prevenção da formação de melanoma é um comportamento adequado ao sol – evitando queimaduras solares, queimaduras e vermelhidão. O banho de sol deve ser feito de manhã cedo ou após as 16h, quando os raios solares não são tão agressivos. O tempo de exposição ao sol também deve ser limitado.
Se você tem pintas no corpo, deve tentar protegê-las dos raios solares, usar chapéus de abas largas em dias ensolarados, roupas leves, naturais, mas fechadas, usar óculos de sol de alta qualidade e cremes com filtro de luz de pelo menos FPS 15.
À luz de novas pesquisas, é melhor evitar completamente a visita aos solários, uma vez que a luz ultravioleta artificial, mesmo obtida das fontes mais modernas e seguras e quando os intervalos de tempo recomendados são observados, não é totalmente inofensiva para a pele.
Pessoas em risco devem ter cuidado redobrado.
A nutrição deve ser completa, e muitos alimentos têm propriedades antitumorais – cenoura fresca, salsa, tomate, abóbora. Os amantes de café têm menor probabilidade de desenvolver câncer de pele, concluíram pesquisadores de Boston. É útil consumir alimentos que contenham selênio (carne e vísceras, cogumelos, cebola, alho, pão preto, castanha-do-pará) e vitamina E (óleos vegetais, sementes de girassol e a maioria das nozes, ervilhas, feijões, repolho e ovos).
Recomenda-se que pessoas após a remoção de melanoma em estágio inicial se submetam a um tratamento com preparações à base de ervas que possuem atividade citostática e previnem a disseminação de metástases. Entre elas, destacam-se o cogumelo chaga, a veselka, as ervas raiz-de-ouro, celidônia, cardo-comum, visco-branco, liana-da-sibéria (sacerdote) e outras. O tratamento homeopático após a cirurgia também pode trazer benefícios tangíveis e prevenir recidivas.
Previsão
Se falamos de melanoma metastático com metástases à distância, os pacientes com esse diagnóstico apresentam alto risco de morte nos primeiros cinco anos após o diagnóstico. Estima-se que seja superior a 80%. No entanto, ainda não é 100%!
Quanto tempo vivem pessoas com melanoma em estágio IV? Os dados são decepcionantes: apesar de todos os esforços dos médicos, mesmo os pacientes de grupos de pesquisa, em média, não sobrevivem nem um ano. Embora existam diferentes casos, até mesmo a cura completa é possível, então você não deve desistir.
A sobrevida em cinco anos é ligeiramente maior no grupo de pacientes com melanoma em estágio mais leve. No estágio III da doença com tumores metastáticos em linfonodos regionais, bem como em pacientes com disseminação vertical do melanoma a uma profundidade superior a 4 mm (estágio II b e c) após tratamento radical, a probabilidade de recidiva é estimada em 50-80%.

