Médico especialista do artigo
Novas publicações
Cardiomiopatia isquémica
Última revisão: 29.06.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
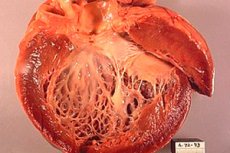
A cardiomiopatia isquêmica (CMI) é uma doença cardíaca que se desenvolve como resultado da isquemia do músculo cardíaco, ou seja, do suprimento insuficiente de sangue e oxigênio para o músculo cardíaco. Essa condição pode ocorrer devido ao estreitamento ou bloqueio das artérias coronárias que fornecem sangue ao coração. A cardiomiopatia isquêmica pode levar à deterioração da função cardíaca e ao desenvolvimento de insuficiência cardíaca.
Fatores de risco importantes para o desenvolvimento da cardiomiopatia isquêmica são aterosclerose (depósito de colesterol nas paredes arteriais), hipertensão arterial (pressão alta), tabagismo, diabetes, distúrbios do metabolismo lipídico, predisposição familiar e outros fatores que contribuem para o desenvolvimento da aterosclerose.
Os principais sintomas da cardiomiopatia isquêmica podem incluir:
- Dor ou pressão no peito (angina) que pode ocorrer com exercícios ou estresse.
- Falta de ar e fadiga.
- Sentir batimentos cardíacos fortes ou ritmos cardíacos irregulares.
- Inchaço (por exemplo, inchaço nas pernas).
- Fraqueza e deterioração da saúde geral.
O diagnóstico de cardiomiopatia isquêmica geralmente é feito após vários exames, como ECG, ecocardiografia, coronariografia e testes de esforço cardíaco. O tratamento da cardiomiopatia isquêmica isquêmica inclui a correção dos fatores de risco (por exemplo, tratamento da hipertensão arterial, cessação do tabagismo), terapia medicamentosa para melhorar o fluxo sanguíneo para o coração e controlar os sintomas e, às vezes, cirurgia, como angioplastia com implante de stent ou cirurgia de revascularização do miocárdio. O tratamento também pode incluir mudanças no estilo de vida, como exercícios regulares, dieta e consumo moderado de álcool.
O atendimento médico precoce e a adesão às recomendações de tratamento podem melhorar significativamente o prognóstico de pacientes com cardiomiopatia isquêmica. [ 1 ]
Causas cardiomiopatia isquémica
Aqui estão as principais causas da cardiomiopatia isquêmica:
- Aterosclerose da artéria coronária: A causa mais comum de miocardiopatia coronariana é a aterosclerose, que causa a formação de placas dentro das artérias, estreitando-as ou bloqueando-as. Isso interfere no suprimento normal de sangue para o músculo cardíaco.
- Estenose da artéria coronária: A estenose, ou estreitamento, das artérias coronárias também pode causar miocardiopatia coronariana. Isso pode ser devido à aterosclerose, bem como a outros fatores.
- Trombose ou embolia: A formação de coágulos sanguíneos (coágulos sanguíneos) nas artérias coronárias ou uma embolia (descolamento de parte de um coágulo ou placa) também pode bloquear o suprimento de sangue para o coração e causar miocardiopatia coronariana.
- Hipertensão arterial: Um aumento persistente da pressão arterial pode aumentar a carga de trabalho do coração e levar ao desenvolvimento de cardiomiopatia isquêmica.
- Diabetes: O diabetes mellitus é um fator de risco para aterosclerose e cardiomiopatia isquêmica, pois pode danificar as paredes dos vasos e promover a formação de placas.
- Tabagismo: Fumar é um fator de risco para aterosclerose e, portanto, para cardiomiopatia isquêmica.
- Predisposição genética: Fatores hereditários também podem desempenhar um papel no desenvolvimento desta doença.
- Outros fatores de risco: Isso inclui obesidade, inatividade física, má alimentação, consumo excessivo de álcool e estresse.
Patogênese
A patogênese da ICM está relacionada a vários fatores que, em última análise, levam à deterioração da função do músculo cardíaco. Aqui estão as principais etapas da patogênese da ICC:
- Aterosclerose da artéria coronária: A principal causa da DAC é a aterosclerose, na qual a camada interna das artérias (íntima) é danificada e depósitos de gordura, chamados placas, se acumulam. Essas placas podem aumentar de tamanho e usurpar o lúmen das artérias, estreitando ou bloqueando o fluxo sanguíneo para o músculo cardíaco.
- Isquemia: O estreitamento ou bloqueio das artérias coronárias leva à limitação do suprimento de oxigênio ao coração, o que causa isquemia. A falta de oxigênio pode causar dor no peito (angina de peito) e danificar as células cardíacas.
- Destruição das células cardíacas: Na isquemia crônica, as células cardíacas podem começar a morrer devido à falta de oxigênio. Esse processo é chamado de necrose e pode levar à formação de uma área de tecido morto no coração.
- Remodelação cardíaca: Danos permanentes às células cardíacas e necrose levam à remodelação do coração. Isso significa que o músculo cardíaco se torna menos capaz de se contrair e bombear sangue com eficiência.
- Insuficiência cardíaca: Como resultado, o coração pode perder a capacidade de manter o débito sanguíneo cardíaco normal, levando ao desenvolvimento de insuficiência cardíaca. Pacientes com cardiomiopatia hipertrófica podem apresentar sintomas como falta de ar, fadiga e inchaço.
Fatores de risco como tabagismo, pressão alta, diabetes e distúrbios do metabolismo lipídico podem agravar o desenvolvimento de aterosclerose e cardiomiopatia isquêmica.
Sintomas cardiomiopatia isquémica
Os sintomas da cardiomiopatia isquêmica podem ser semelhantes aos da doença cardíaca coronária (DCC) e incluem:
- Dor no peito (angina de peito): Dor ou pressão na região do peito que pode se espalhar para o pescoço, ombros, braços ou costas. A dor geralmente ocorre com exercícios ou estresse e pode diminuir em repouso ou após tomar nitroglicerina.
- Falta de ar: Falta de ar de curta ou longa duração durante atividade física ou mesmo em repouso.
- Fadiga e fraqueza: fadiga e fraqueza constantes, especialmente com esforços leves.
- Palpitações cardíacas: ritmos cardíacos incomuns, pulsação ou sensação de palpitações.
- Inchaço: Inchaço nas pernas, canelas, tornozelos ou até mesmo no abdômen.
- Tontura e perda de consciência: Esses sintomas podem ocorrer quando o coração não consegue fornecer sangue e oxigênio suficientes ao cérebro.
- Perda de peso: Perda de peso sem causa aparente.
- Dores de cabeça: Dores de cabeça, às vezes causadas por hipóxia (falta de oxigênio) devido ao suprimento sanguíneo inadequado.
Estágios
A cardiomiopatia isquêmica pode passar por vários estágios, dependendo da gravidade e da duração da doença. Os estágios da cardiomiopatia isquêmica incluem os seguintes:
- Estágio latente ou pré-clínico: Neste estágio, o paciente pode apresentar riscos para miocardiopatia coronariana, como aterosclerose da artéria coronária, mas ainda não apresentar sintomas. É importante realizar exames médicos regulares e controlar os fatores de risco.
- Estágio de angina de peito: neste estágio, o paciente começa a sentir dor ou pressão no peito (angina de peito) em resposta a exercícios ou estresse. Isso geralmente se deve a uma interrupção temporária no suprimento sanguíneo para o músculo cardíaco devido ao estreitamento das artérias coronárias.
- Estágio de isquemia aguda: neste estágio, ocorrem episódios mais graves e prolongados de isquemia (falta de suprimento sanguíneo para o coração). O paciente pode sofrer infartos do miocárdio (ataques cardíacos) e apresentar danos significativos ao músculo cardíaco.
- Estágio de isquemia crônica: Após vários infartos do miocárdio e/ou isquemia prolongada do músculo cardíaco, pode ocorrer o desenvolvimento de cardiomiopatia isquêmica crônica. Nesse estágio, o músculo cardíaco pode perder a capacidade de se contrair e bombear sangue com eficiência, levando a um declínio da função cardíaca.
- Estágio de Insuficiência Cardíaca: Eventualmente, a ICC pode levar ao desenvolvimento de insuficiência cardíaca, quando o coração não consegue bombear sangue com eficiência por todo o corpo. Isso pode se manifestar por falta de ar, inchaço, fraqueza e outros sintomas.
O nível de gravidade e a progressão da ICM podem variar de paciente para paciente. [ 2 ]
Complicações e consequências
A cardiomiopatia isquêmica pode causar complicações graves e ter consequências graves para a saúde do paciente, especialmente se não for tratada adequadamente ou se o paciente não seguir as recomendações de tratamento. A seguir, algumas das possíveis complicações e consequências:
- Insuficiência cardíaca: a insuficiência cardíaca congestiva (ICM) pode levar à diminuição da capacidade do coração de bombear sangue suficiente para atender às necessidades do corpo. Isso pode causar sintomas como falta de ar, inchaço e fadiga.
- Infarto do miocárdio: O ICM é um dos fatores de risco para infarto do miocárdio (ataque cardíaco) porque está associado à aterosclerose e ao estreitamento das artérias coronárias.
- Arritmias: A cardiomiopatia isquêmica pode causar distúrbios do ritmo cardíaco, incluindo fibrilação atrial e fibrilação ventricular. Essas arritmias podem ser perigosas e exigir tratamento.
- Inchaço: A insuficiência cardíaca, que pode ser uma complicação da ICM, pode causar inchaço nas pernas, canelas, tornozelos ou até mesmo nos pulmões.
- Morte: Em casos graves de ICM, especialmente se não tratada, pode levar a complicações fatais, como insuficiência cardíaca aguda ou infarto do miocárdio.
- Limitação de atividade: a ICM pode limitar a atividade física do paciente e prejudicar sua qualidade de vida.
- Problemas psicológicos e emocionais: doenças cardíacas graves podem causar estresse, ansiedade e depressão nos pacientes.
- Intervenções cirúrgicas: Em alguns casos, a ICM pode exigir procedimentos cirúrgicos, como angioplastia ou cirurgia de revascularização do miocárdio.
Diagnósticos cardiomiopatia isquémica
O diagnóstico da cardiomiopatia isquêmica inclui uma série de métodos clínicos, instrumentais e laboratoriais que ajudam a determinar a presença e a extensão do dano cardíaco. Aqui estão os principais métodos de diagnóstico da cardiomiopatia isquêmica:
- Avaliação clínica:
- Coleta de histórico médico e familiar: O médico faz perguntas sobre sintomas, risco de desenvolver ICM, presença de condições médicas na família e outros fatores de risco.
- Exame físico: o médico realiza um exame físico geral, incluindo ausculta do coração e dos pulmões, avaliação do pulso, pressão arterial e sinais de insuficiência cardíaca.
- Eletrocardiograma (ECG): O ECG registra a atividade elétrica do coração. Alterações no ECG, como alterações no segmento ST-T, podem ser observadas em pacientes com cardiomiopatia hipertrófica (CMI), o que pode indicar isquemia do músculo cardíaco.
- Ecocardiografia (ultrassom cardíaco): A ecocardiografia utiliza ondas de ultrassom para criar uma imagem do coração e de suas estruturas. Este método pode avaliar o tamanho e a função do coração, detectar alterações na contratilidade do músculo cardíaco e identificar lesões valvares.
- Cintilografia miocárdica: É um estudo de radioisótopos que pode identificar áreas do músculo cardíaco com suprimento sanguíneo limitado.
- Coronariografia: É um exame invasivo no qual um agente de contraste é injetado através de um cateter nas artérias coronárias para avaliar sua condição e detectar possíveis bloqueios. A coronariografia pode ser usada para planejar procedimentos cirúrgicos, como angioplastia ou cirurgia de revascularização do miocárdio.
- Exames de sangue: exames laboratoriais podem incluir a medição dos níveis de creatinina quinase (CK) e de troponina cardíaca específica, que podem indicar danos ao músculo cardíaco.
- Teste de esforço: Um ECG de estresse ou teste de estresse pode ser usado para detectar isquemia durante atividade física.
O diagnóstico da ICM requer uma combinação de diferentes métodos, e a escolha de investigações específicas depende da situação clínica e das recomendações do médico.
O diagnóstico de cardiomiopatia isquêmica (CMI) geralmente é feito com base em uma série de sintomas clínicos, achados laboratoriais e instrumentais. Aqui estão alguns dos critérios e métodos utilizados para diagnosticar a CMI:
- Sintomas clínicos: O paciente pode se queixar de sintomas como angina (dor ou pressão no peito), falta de ar, fadiga, batimentos cardíacos irregulares e outros sinais de anormalidades cardíacas. É importante realizar um exame completo e entrevistar o paciente para identificar os sintomas característicos.
- Eletrocardiograma (ECG): Um ECG pode revelar alterações no ritmo cardíaco e na atividade elétrica características da cardiomiopatia dilatada. Isso pode incluir a presença de arritmias, áreas de condução lenta e alterações na forma e na duração dos complexos QRS.
- Ecocardiografia (ultrassom cardíaco): A ecocardiografia pode ajudar a visualizar as estruturas e a função do coração. Com a MEC, alterações na estrutura da parede cardíaca e na função contrátil podem ser detectadas.
- Coronariografia: É um exame invasivo que utiliza um agente de contraste para visualizar as artérias coronárias. Se for detectada estenose (estreitamento) das artérias, pode-se confirmar a presença de isquemia e IRA.
- Monitoramento cardíaco: O monitoramento de ECG de longo prazo pode ajudar a detectar arritmias e alterações na atividade cardíaca que podem ser características da ICM.
- Biomarcadores: Níveis elevados de biomarcadores, como troponinas e creatina quinase-MB, podem indicar danos ao músculo cardíaco, o que pode ocorrer na ICM.
- Investigação do histórico médico e fatores de risco: O médico também analisará o histórico médico do paciente, incluindo a presença de fatores de risco como hipertensão, diabetes, tabagismo, predisposição hereditária e outros.
Frequentemente, é necessária uma combinação de diferentes métodos e exames para estabelecer o diagnóstico de IRA. É importante que o diagnóstico seja feito por um cardiologista e, em caso de suspeita de IRA, um especialista deve ser consultado para exame e tratamento mais detalhados.
Diagnóstico diferencial
O diagnóstico diferencial da cardiomiopatia isquêmica (CMI) envolve a identificação e a distinção desta condição de outras que podem apresentar sintomas ou características semelhantes. É importante identificar corretamente a CMI para oferecer ao paciente o melhor tratamento e manejo para sua condição. Aqui estão algumas condições que podem ser incluídas no diagnóstico diferencial da CMI:
- Cardiomiopatia hipertrófica (CMH): A CMH é uma condição na qual as paredes do ventrículo esquerdo são muito espessadas, o que pode levar a sintomas semelhantes aos da CMH, como angina e fadiga. No entanto, a CMH apresenta outras características na ecocardiografia que auxiliam no diagnóstico diferencial.
- Cardiomiopatia hipertensiva: A cardiomiopatia hipertensiva está associada à hipertensão arterial (pressão alta). Pode causar espessamento da parede ventricular esquerda e angina de peito. A determinação e o monitoramento dos níveis pressóricos podem auxiliar no diagnóstico diferencial.
- Síndrome de Estenose Aórtica: A estenose aórtica é um estreitamento da válvula aórtica do coração, que pode causar angina e outros sintomas semelhantes à ICM.
- Hipertensão pulmonar: A hipertensão pulmonar é o aumento da pressão nas artérias pulmonares, o que também pode causar falta de ar e fadiga semelhantes aos sintomas da ICM.
- Outras causas de dor no peito: A dor no peito pode ser causada por vários motivos, como osteocondrose, problemas respiratórios e até mesmo condições de ansiedade.
Para fazer um diagnóstico diferencial de ICM, o médico pode realizar uma série de exames, incluindo um eletrocardiograma (ECG), ecocardiografia, coronariografia (angiografia com contraste do coração) e uma revisão do histórico médico e dos sintomas do paciente.
Quem contactar?
Tratamento cardiomiopatia isquémica
A cardiomiopatia isquêmica (CMI) é uma doença grave, cujo tratamento envolve uma abordagem abrangente que pode incluir terapia medicamentosa, cirurgia e mudanças no estilo de vida. Aqui estão os principais aspectos do tratamento da CMI:
Terapia medicamentosa:
- Medicamentos para baixar o colesterol: as estatinas podem ajudar a reduzir os níveis de colesterol no sangue e retardar a progressão da aterosclerose.
- Medicamentos para pressão arterial: betabloqueadores, inibidores da enzima de conversão da angiotensina (IECA) e outros medicamentos são usados para controlar a pressão arterial e reduzir a carga de trabalho do coração.
- Medicamentos para reduzir a pressão sobre o coração: nitratos e medicamentos antianginosos podem ajudar a aliviar a dor no peito e reduzir a pressão sobre o coração.
- Medicamentos antiplaquetários: Aspirina e outros medicamentos são usados para evitar a formação de coágulos sanguíneos nos vasos sanguíneos.
Métodos cirúrgicos:
- Cirurgia de revascularização do miocárdio: É uma cirurgia na qual "shunts" (transferências) são criados ao redor de áreas estreitadas ou bloqueadas das artérias coronárias para restaurar o fluxo sanguíneo normal para o coração.
- Angioplastia e colocação de stent: Procedimentos nos quais artérias estreitadas são alargadas e um stent (prótese) é colocado para manter o vaso aberto.
Tratamento de distúrbios do ritmo cardíaco: Se um paciente tiver ICM acompanhada de arritmias, pode ser necessário tratamento para eliminar ou controlar as arritmias.
Mudanças no estilo de vida:
- Alimentação saudável: Seguir uma dieta que limite a gordura e o sal pode ajudar a controlar os fatores de risco.
- Atividade física: exercícios regulares, supervisionados pelo seu médico, podem fortalecer seu coração e vasos sanguíneos.
- Parar de fumar: fumar é um sério fator de risco para cardiomiopatia isquêmica.
- Gerenciamento do estresse: praticar relaxamento, meditação e manter o bem-estar psicológico pode reduzir o estresse e ter um impacto positivo na saúde do coração.
Acompanhamento regular com seu médico: Pacientes com ICM são orientados a monitorar sua condição regularmente e comparecer a todas as consultas médicas.
O tratamento da ICM deve ser individualizado e depende das circunstâncias específicas e da gravidade da doença em cada paciente. [ 3 ]
Diretrizes Clínicas
As recomendações clínicas para o manejo da cardiomiopatia isquêmica (CMI) podem variar dependendo da gravidade da doença, de fatores individuais e do histórico médico do paciente. A seguir, recomendações gerais comumente utilizadas para o manejo da CMI:
Tratamento medicamentoso:
- Estatinas: Medicamentos para baixar o colesterol, como atorvastatina ou sinvastatina, podem ser prescritos para reduzir o risco de aterosclerose e prevenir a formação de novas placas nas artérias.
- Medicamentos para pressão arterial: se um paciente tiver pressão alta, medicamentos para controlá-la podem ser prescritos.
- Medicamentos para controlar o diabetes mellitus: se o paciente tiver diabetes mellitus, o tratamento deve ser personalizado para controlar os níveis de glicose no sangue.
- Terapia antitrombótica: aspirina e/ou outros medicamentos podem ser prescritos para prevenir coágulos sanguíneos.
Tratamento de distúrbios do ritmo cardíaco: Se um paciente tiver ICM acompanhada de arritmias, pode ser necessário tratamento para corrigi-las ou controlá-las.
Tratamento cirúrgico:
- Cirurgia de revascularização do miocárdio: se houver estreitamento das artérias coronárias, a cirurgia de revascularização do miocárdio pode ser recomendada para restaurar o fluxo sanguíneo normal para o coração.
- Angioplastia e colocação de stents: procedimentos para alargar e manter abertas artérias estreitadas.
Mudanças no estilo de vida:
- Alimentação saudável: Seguir uma dieta que limite a gordura e o sal pode ajudar a controlar os fatores de risco.
- Atividade física: exercícios regulares, supervisionados pelo seu médico, podem fortalecer seu coração e vasos sanguíneos.
- Parar de fumar: fumar é um fator de risco sério para ICM.
- Gerenciamento do estresse: praticar relaxamento, meditação e manter o bem-estar psicológico pode reduzir o estresse e ter um impacto positivo na saúde do coração.
Acompanhamento regular com seu médico: Pacientes com ICM são orientados a monitorar sua condição regularmente e seguir todas as ordens do médico.
Seguindo as recomendações do seu médico: É importante cooperar com seu médico e seguir suas recomendações para obter os melhores resultados de tratamento e gerenciamento para essa condição cardíaca.
O tratamento para ICM deve ser individualizado, e os pacientes devem discutir seu plano de tratamento com seu médico para determinar a melhor maneira de controlar essa condição.
Previsão
O prognóstico da cardiomiopatia isquêmica (CMI) depende de vários fatores, incluindo a gravidade da doença, a eficácia do tratamento e a adesão do paciente às recomendações de modificação do estilo de vida. Fatores importantes que afetam o prognóstico da CMI incluem:
- Grau de dano ao músculo cardíaco: Quanto mais danificado e degenerado o músculo cardíaco, pior o prognóstico. A função cardíaca reduzida pode levar à insuficiência cardíaca e à redução da qualidade de vida.
- Hora de iniciar o tratamento: A detecção precoce e o início de um tratamento eficaz podem melhorar significativamente o prognóstico. O tratamento inclui terapia medicamentosa, angioplastia, cirurgia de revascularização do miocárdio ou até mesmo transplante cardíaco em casos de descompensação grave.
- Controle dos fatores de risco: Controlar a pressão alta, reduzir o colesterol, parar de fumar, controlar o diabetes mellitus e manter um estilo de vida saudável podem melhorar o prognóstico e retardar a progressão da ICM.
- Estilo de vida: atividade física, dieta saudável e controle do estresse podem reduzir a carga sobre o coração e ajudar a melhorar o prognóstico.
- Adesão ao tratamento: É importante seguir as recomendações do seu médico e tomar os medicamentos prescritos. O manejo inadequado da doença pode piorar o prognóstico.
- Comorbidades: A presença de outras condições médicas, como doença renal crônica ou diabetes mellitus, pode piorar o prognóstico e complicar o tratamento.
O prognóstico da cardiomiopatia isquêmica pode variar de caso para caso. Em alguns casos, com bom controle dos fatores de risco e tratamento eficaz, os pacientes podem viver uma vida ativa e com qualidade. Em outros casos, especialmente com descompensação cardíaca grave e ausência de tratamento eficaz, o prognóstico pode ser menos favorável.
Causas da morte
A cardiomiopatia isquêmica é uma doença cardíaca grave que pode levar a diversas complicações e, eventualmente, à morte do paciente. A principal causa de morte na cardiomiopatia isquêmica geralmente é uma complicação como:
- Infarto do miocárdio (ataque cardíaco): Uma das complicações mais perigosas da cardiomiopatia isquêmica do coração (CMI). Essa condição ocorre quando o fluxo sanguíneo nas artérias coronárias do coração é total ou parcialmente bloqueado, resultando na necrose de parte do músculo cardíaco. Se um infarto do miocárdio não for tratado rapidamente com medidas médicas, pode levar à morte.
- Insuficiência Cardíaca: A CMI pode causar insuficiência cardíaca crônica, na qual o coração não consegue bombear sangue com eficiência por todo o corpo. Essa condição pode levar a problemas de saúde e, eventualmente, à morte.
- Arritmias: A cardiomiopatia hipertrófica (CMI) pode causar arritmias cardíacas, como fibrilação atrial ou ventricular. Essas arritmias podem ser perigosas e fatais.
- Angina: A ICM pode causar angina (dor no peito), que pode levar ao infarto do miocárdio ou arritmias se não for tratada.
- Aneurisma cardíaco e dissecção aórtica: essas complicações também podem ocorrer como resultado da ICM e são fatais.
O risco de morte na ICM aumenta significativamente se o paciente não receber tratamento oportuno e adequado, não controlar os fatores de risco (por exemplo, pressão arterial, colesterol), não monitorar o estilo de vida e não seguir as recomendações do médico.
Literatura utilizada
- Shlyakhto, EV Cardiologia: guia nacional / ed. Por EV Shlyakhto. - 2ª ed., revisão e adendo - Moscou: GEOTAR-Media, 2021
- Cardiologia segundo Hurst. Volumes 1, 2, 3. 2023
- Cardiomiopatia isquêmica. Paukov Vyacheslav Semyonovich, Gavrish Alexander Semyonovich. 2015

