Médico especialista do artigo
Novas publicações
Paroníquia
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
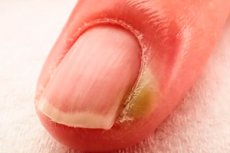
Epidemiologia
Paroníquia é uma das doenças ungueais mais comuns. Estima-se que afete de 2,5% a 20% dos adultos em algum momento da vida. Essa variação nos dados se deve a diferentes estudos e grupos populacionais.
Prevalência
- A paroníquia é mais comum em pessoas que trabalham perto de água, como lavadores de pratos, bartenders, dentistas e enfermeiros, devido à exposição constante à umidade.
- A forma crônica é mais frequentemente associada a uma infecção fúngica e é mais comum em pessoas com diabetes ou sistema imunológico enfraquecido.
- A forma aguda geralmente é bacteriana e pode ocorrer em qualquer pessoa que tenha sofrido um pequeno ferimento na cutícula ou no leito ungueal.
Idade e gênero
- Há alguma controvérsia sobre se a paroníquia é mais comum em pessoas de uma determinada idade ou sexo, mas a condição pode ocorrer em pessoas de qualquer idade.
- Crianças e adolescentes também correm risco, principalmente se têm o hábito de roer unhas ou cutículas.
Diferenças geográficas e sazonais
- Diferenças geográficas e sazonais podem desempenhar um papel na epidemiologia da paroníquia devido a diferenças climáticas e fatores socioeconômicos que afetam o emprego e o estilo de vida.
Estatísticas exatas e estudos epidemiológicos sobre paroníquia variam e mudam ao longo do tempo, por isso é recomendável consultar os estudos clínicos e revisões mais recentes para obter informações atualizadas.
Causas paroníquia
Aqui estão os principais:
Infecções bacterianas:
- Estafilococos e estreptococos são os patógenos bacterianos mais comuns.
- Microtraumas ou danos à cutícula, como roer unhas, fazer manicure ou morder, podem levar a uma infecção bacteriana.
Infecções fúngicas:
- Candida albicans é uma causa comum de paroníquia crônica, especialmente em pessoas com contato frequente com água.
- A exposição prolongada das mãos à água e a ambientes úmidos favorece o desenvolvimento de infecções fúngicas.
Infecções virais:
- Vírus como o herpes (especialmente durante a infecção primária) também podem causar paroníquia.
Outros motivos:
- Condições médicas crônicas, como diabetes ou doenças imunológicas, podem aumentar o risco de desenvolver paroníquia.
- Reações alérgicas a alimentos, produtos químicos ou medicamentos podem se manifestar como inflamação da pele ao redor da unha.
- O uso excessivo de procedimentos de manicure pode causar danos à barreira protetora da pele e ao desenvolvimento de paroníquia.
Se ocorrer paroníquia, é importante consultar um médico para determinar a causa exata e prescrever o tratamento adequado.
Fatores de risco
Os fatores de risco para paroníquia podem incluir os seguintes:
- Contato frequente com água: empregos que envolvem imersão frequente das mãos em água (por exemplo, bartenders, lavadores de pratos, profissionais de saúde) podem contribuir para a pele macia e vulnerabilidade a infecções.
- Trauma de cutícula: roer unhas, manicure agressiva ou outros tipos de trauma que rompem a barreira protetora ao redor do leito ungueal.
- Fatores ocupacionais: Trabalhar com produtos químicos que podem irritar a pele ou causar reações alérgicas.
- Infecções fúngicas: por exemplo, infecção por Candida, que é comum em pessoas cujas mãos ficam regularmente na água.
- Infecções bacterianas: feridas ou cortes ao redor das unhas podem se tornar pontos de entrada para bactérias.
- Condições imunocomprometidas: Pessoas com diabetes, HIV/AIDS ou outras condições que enfraquecem o sistema imunológico correm maior risco de desenvolver paroníquia.
- Uso prolongado de luvas: especialmente se as luvas estiverem úmidas por dentro, isso pode criar um ambiente favorável ao desenvolvimento de infecções.
- Fumar: Pode reduzir a circulação sanguínea nos tecidos, tornando a pele mais vulnerável a infecções.
- Má higiene das mãos: não limpar e cuidar adequadamente das mãos e unhas pode aumentar o risco de infecção.
- Eczema ou outras doenças de pele: Pessoas com doenças de pele como eczema podem ser mais propensas a desenvolver paroníquia devido a lesões frequentes na pele e inflamação.
Se um ou mais desses fatores de risco estiverem presentes, é recomendável tomar precauções para prevenir a paroníquia, incluindo o uso de luvas de proteção, evitar contato prolongado com água e produtos químicos agressivos e manter uma boa higiene das mãos.
Patogênese
A patogênese da paroníquia depende do tipo de patógeno que causa a infecção e pode diferir entre as formas bacteriana e fúngica.
Paroníquia bacteriana:
- Ponto de entrada da infecção: O primeiro passo é a violação da função de barreira protetora da pele ao redor da unha, que pode ocorrer devido a danos mecânicos (trauma, roer unhas, manicure agressiva) ou exposição química (contato prolongado com água e detergentes).
- Colonização e invasão: Uma vez que a barreira da pele é rompida, bactérias oportunistas, geralmente Staphylococcus aureus ou Streptococcus pyogenes, podem colonizar a área e penetrar mais profundamente no tecido.
- Inflamação e formação de pus: A invasão bacteriana leva à ativação do sistema imunológico e a uma resposta inflamatória. Isso pode ser acompanhado pela formação de pus, inchaço e vermelhidão do tecido ao redor da unha.
Paroníquia fúngica (geralmente causada por Candida):
- Porta de entrada para infecção: Semelhante à forma bacteriana, a infecção fúngica requer uma violação da barreira da pele.
- Crescimento e reprodução de fungos: os fungos Candida normalmente podem estar presentes na pele sem causar doenças, mas quando condições favoráveis são criadas (calor, umidade, imunidade diminuída), eles começam a se reproduzir ativamente.
- Reação inflamatória: A reação do tecido a uma infecção fúngica também se manifesta na forma de inflamação, inchaço e vermelhidão, mas a formação purulenta pode não ser tão pronunciada quanto na paroníquia bacteriana.
Em ambos os casos, também pode haver um componente autoimune envolvido, onde a inflamação crônica leva a uma reação exagerada do sistema imunológico, o que piora os sintomas e dificulta a cura.
A paroníquia também pode ser crônica, especialmente quando causada por uma infecção fúngica, resultando em inflamação de longo prazo, alterações na aparência da pele e das unhas e exigindo tratamento de longo prazo.
Sintomas paroníquia
Os sintomas da paroníquia podem variar dependendo se a infecção é aguda ou crônica e do tipo de patógeno (infecção bacteriana ou fúngica). Aqui estão os principais sintomas:
Paroníquia aguda:
- Vermelhidão e inchaço do tecido ao redor da unha.
- Dor na área das unhas, que pode ser aguda e latejante.
- Um abscesso sob a pele perto da unha que pode sair quando pressionado.
- Aumento da temperatura local (tecido quente ao redor da unha).
- É possível a formação de um calo purulento (abscesso).
Paroníquia crônica:
- Inchaço e vermelhidão persistentes ao redor da unha.
- Espessamento da pele ao redor da unha, amolecimento da cutícula.
- Perda de brilho, unhas quebradiças.
- Alteração no formato da unha, aparecimento de sulcos transversais ou reentrâncias na lâmina ungueal.
- Dor com contato prolongado com água ou ao realizar trabalhos que exijam pressão nos dedos.
- Em alguns casos, separação da lâmina ungueal do leito ungueal (onicólise).
Paroníquia fúngica:
- Umidade constante da pele ao redor das unhas.
- Secreção de exsudato acinzentado ou amarelado.
- Aparecimento de manchas esbranquiçadas na lâmina ungueal.
É importante ressaltar que, ao surgirem os primeiros sintomas de paroníquia, é recomendável consultar um médico para diagnóstico oportuno e início do tratamento para evitar o desenvolvimento de complicações.
Também se distinguiram:
Paroníquia supurativa é uma condição inflamatória aguda que afeta os tecidos ao redor da lâmina ungueal, frequentemente causada por uma infecção bacteriana (como estafilococos ou estreptococos). Pode surgir após trauma na unha ou cutícula, como roer unhas, manicure inadequada ou outros ferimentos.
Paroníquia psoriática é uma lesão cutânea na área da prega ungueal associada à psoríase que pode causar uma variedade de alterações na área, incluindo:
- Vermelhidão e inchaço da pele ao redor das unhas.
- Alterações na estrutura e na cor da lâmina ungueal, como espessamento, amarelamento ou aparecimento de pitiríase (pequenas cavidades na unha).
- Separação da lâmina ungueal do leito ungueal (onicólise).
- Aparecimento de manchas amareladas ou oleosas sob a unha.
- Rachaduras dolorosas na pele e descamação características da psoríase.
Paroníquia em crianças
Paroníquia em crianças é uma condição bastante comum que pode ocorrer por diversas causas, incluindo infecção bacteriana, infecção fúngica ou lesão. Crianças que chupam os dedos ou roem as unhas com frequência correm maior risco de desenvolver paroníquia.
Os sintomas de paroníquia em crianças são semelhantes aos observados em adultos e incluem vermelhidão, inchaço e sensibilidade ao redor da unha e, às vezes, secreção purulenta.
Aqui estão algumas medidas que você pode tomar para tratar e prevenir a paroníquia em crianças:
- Higiene das mãos: certifique-se de que as mãos do seu filho estejam sempre limpas, especialmente depois de brincar ao ar livre ou visitar locais públicos.
- Cuidados adequados com as unhas: Evite cortar as cutículas, pois isso pode causar ferimentos. As unhas devem ser aparadas com cuidado, evitando-se cortá-las muito curtas.
- Evite roer as unhas e chupar o dedo: ensinar seu filho a não roer as unhas ou chupar o dedo pode ajudar a prevenir inflamações.
- Antissépticos: usar antissépticos suaves para tratar cortes e arranhões perto das unhas pode ajudar a prevenir infecções.
- Aplicação local de medicamentos: Aos primeiros sinais de inflamação, antibióticos locais ou cremes antifúngicos podem ser usados, mas somente conforme prescrição médica.
- Medicamentos anti-inflamatórios: em alguns casos, seu médico pode prescrever medicamentos anti-inflamatórios tópicos para reduzir a dor e o inchaço.
- Consulte um médico: se os sintomas não melhorarem ou piorarem, você deve consultar um médico que poderá prescrever terapia antibiótica adequada ou procedimentos para tratar o abscesso.
- Nutrição: Uma dieta equilibrada com vitaminas e minerais suficientes ajuda a manter a pele e as unhas saudáveis.
A prevenção da paroníquia envolve manter uma boa higiene das mãos e cuidados adequados com as unhas. Se os sintomas do seu filho persistirem ou piorarem, procure atendimento médico.
Paroníquia em recém-nascidos
Paroníquia em recém-nascidos é incomum, mas pode ocorrer, especialmente se houver trauma na prega ungueal ou se bactérias ou fungos tiverem invadido a região. A paroníquia em bebês requer atenção especial, pois seu sistema imunológico não está totalmente desenvolvido e as infecções podem se espalhar mais rapidamente do que em adultos.
O tratamento para paroníquia em recém-nascidos pode incluir as seguintes medidas:
- Lavagem suave: enxágue a área afetada regularmente com água morna, várias vezes ao dia. Isso ajuda a reduzir a inflamação e estimula a drenagem do pus.
- Soluções antissépticas: O uso de antissépticos suaves pode ser recomendado para prevenir novas infecções.
- Evite luvas ou meias oclusivas: não cubra as mãos ou os pés da criança, a menos que seja absolutamente necessário para evitar a criação de um ambiente úmido propício ao crescimento bacteriano.
- Antibióticos: Em alguns casos, seu médico pode prescrever antibióticos tópicos ou sistêmicos para tratar uma infecção bacteriana.
- Contato com um médico: Entre em contato com seu pediatra ou dermatologista imediatamente se notar sinais de paroníquia em seu recém-nascido. O médico avaliará a condição e poderá prescrever o tratamento adequado.
É importante ressaltar que a automedicação de recém-nascidos pode ser perigosa e qualquer procedimento médico deve ser realizado sob supervisão ou conforme prescrição de um médico qualificado.
A prevenção da paroníquia em recém-nascidos também inclui manter as mãos e os pés limpos. Certifique-se de que as unhas estejam bem aparadas e não muito curtas para evitar arranhões acidentais e outros ferimentos que podem se tornar portas de entrada para infecções.
Estágios
Pode passar por vários estágios se não for tratada:
- Estágio inicial (Paroníquia aguda): Neste estágio, a pele ao redor da unha fica vermelha, inchada e dolorosa ao toque. Pode haver algum acúmulo de pus sob a pele.
- Estágio avançado: Se a infecção não for tratada, pode levar ao acúmulo de pus e à formação de um abscesso. A dor e a temperatura local podem aumentar.
- Estágio crônico: Se não for tratado por um longo período, especialmente se a causa da paroníquia for uma infecção fúngica, o processo pode se tornar crônico. A paroníquia crônica é caracterizada por exacerbações periódicas, alterações na cor da pele e na espessura das pregas ungueais, bem como deformação da unha.
- Complicações: A paroníquia não tratada pode levar à onicólise (separação da unha do leito ungueal), alterações permanentes no formato da unha ou até mesmo à sua perda. Há também o risco de disseminação da infecção para os tecidos mais profundos da mão ou do pé e para a corrente sanguínea, o que pode levar a condições mais graves, como celulite ou sepse.
É importante tratar a paroníquia precocemente para evitar que ela se torne crônica e desenvolva complicações. Isso geralmente envolve lavagem antisséptica, antibióticos ou antifúngicos e, às vezes, cirurgia para drenar o abscesso.
Complicações e consequências
A paroníquia pode levar a uma série de complicações, especialmente se não for tratada prontamente ou adequadamente. Aqui estão algumas das possíveis complicações:
- Abscesso: Acúmulo de pus sob a pele que pode exigir drenagem cirúrgica.
- Paroníquia crônica: se a doença persistir por muito tempo, ela pode se tornar crônica, causando inflamação e dor constantes na pele ao redor das unhas.
- Propagação da infecção: bactérias ou fungos podem se espalhar além do local original da inflamação, causando celulite, osteomielite (infecção óssea) ou até mesmo entrar na corrente sanguínea, levando à sepse.
- Danos à lâmina ungueal: se a inflamação continuar por muito tempo, pode levar à deformação ou separação da unha.
- Linfadenite: Inflamação dos gânglios linfáticos que pode se desenvolver quando uma infecção se espalha.
- Linfangite: Inflamação dos vasos linfáticos, que também pode resultar da disseminação de infecção.
- Síndrome de congestão venosa: Com a inflamação prolongada, a circulação sanguínea na área afetada pode ser prejudicada.
- Desconforto e dor: casos crônicos e recorrentes de paroníquia podem causar desconforto, dor e problemas para realizar tarefas cotidianas.
- Reações alérgicas: Em casos raros, o tratamento medicamentoso para paroníquia pode causar reações alérgicas.
- Destruição do tecido: a infecção pode levar à necrose (morte) do tecido mole circundante.
Para prevenir essas complicações, é importante consultar um médico ao primeiro sinal de inflamação ao redor das unhas para diagnóstico e tratamento oportunos. O tratamento para paroníquia geralmente envolve medicamentos antibacterianos ou antifúngicos e, em alguns casos, podem ser necessários procedimentos para drenar pus ou remover o tecido afetado.
Diagnósticos paroníquia
O diagnóstico de paroníquia geralmente envolve um exame clínico e histórico médico. Aqui estão os passos básicos que um médico pode seguir para diagnosticar esta condição:
- Histórico médico: seu médico perguntará sobre a duração dos seus sintomas, se você já teve episódios semelhantes antes, quaisquer condições médicas subjacentes (como diabetes), medicamentos que você toma e seu estilo de vida, incluindo suas atividades de trabalho e cuidados com as unhas.
- Exame físico: O médico examinará as áreas afetadas da pele ao redor das unhas, avaliando o grau de vermelhidão, inchaço, presença de pus, alterações no formato ou na cor da lâmina ungueal.
- Exames laboratoriais: Para determinar o tipo de patógeno (bacteriano ou fúngico), pode ser necessário coletar uma amostra de tecido ou secreção para cultura bacteriana ou exame micológico.
- Métodos instrumentais: Em alguns casos, especialmente se houver suspeita de abscesso ou outras complicações, pode ser necessário um exame de ultrassom e, menos frequentemente, outros métodos de visualização.
Com base nos dados obtidos, o médico determina o diagnóstico e desenvolve um plano de tratamento. Muitas vezes, o diagnóstico pode ser estabelecido apenas com base no quadro clínico, sem exames adicionais, se os sintomas forem pronunciados e típicos de paroníquia.
Nos casos em que o tratamento padrão não proporciona alívio, ou se houver evidência de disseminação sistêmica da infecção, diagnósticos adicionais podem ser necessários para identificar possíveis complicações ou outras condições que imitam a paroníquia.
Diagnóstico diferencial
O diagnóstico diferencial da paroníquia inclui a consideração de outras condições que podem mimetizar seus sintomas. Algumas dessas condições incluem:
- Herpético vulgar (panarício herpético) – causado pelo vírus do herpes, caracterizado por grupos de vesículas em uma base avermelhada e frequentemente acompanhados de dor.
- Eczema é uma inflamação crônica da pele que pode causar vermelhidão, descamação e coceira na área das unhas.
- Psoríase - pode afetar as unhas e a pele ao redor, causando alterações irregulares e escamosas.
- Onicomicose é uma doença fúngica das unhas que também pode afetar a cutícula e a pele ao redor da unha, mas geralmente é acompanhada de alterações na própria lâmina ungueal.
- Onicólise é a separação da unha do leito ungueal, que pode ser acompanhada de inflamação das pregas periungueais.
- Panarício felino (subcutâneo) é uma inflamação purulenta profunda que pode levar à inflamação e inchaço ao redor da unha.
- Candidíase, uma infecção fúngica causada por fungos leveduriformes do gênero Candida, também pode causar lesões na área das dobras ungueais.
- Câncer de pele – em casos raros, neoplasias de pele podem se disfarçar de doenças inflamatórias, incluindo paroníquia.
- A síndrome dos dedos cruzados é uma doença autoimune rara que pode causar inflamação e alterações na pele ao redor das unhas.
- Doenças do tecido conjuntivo – como esclerodermia ou lúpus eritematoso sistêmico, que podem causar inflamação e alterações ao redor das unhas.
- Endocardite bacteriana – embora extremamente rara, a endocardite infecciosa pode apresentar alterações específicas na área das unhas (por exemplo, manchas de Janike).
Panarício e paroníquia são duas condições diferentes que afetam o tecido ao redor das unhas. Aqui estão as principais diferenças entre elas:
Paroníquia:
- Definição: Paroníquia é uma inflamação da pele ao redor da unha, mais frequentemente da cutícula.
- Causas: Pode ser causada por uma infecção bacteriana ou fúngica. Frequentemente ocorre devido a uma lesão na cutícula (por exemplo, após cortar as unhas) ou como resultado do contato prolongado com água e diversos produtos químicos.
- Sintomas: Vermelhidão, inchaço, dor e, às vezes, secreção purulenta ao redor da dobra ungueal.
- Tratamento: O tratamento pode incluir antissépticos, banhos mornos, agentes antibacterianos e antifúngicos locais e, em alguns casos, antibióticos ou antifúngicos sistêmicos.
Criminoso:
- Definição: Panarício é uma inflamação purulenta aguda dos tecidos moles de um dedo da mão ou do pé, geralmente afetando estruturas profundas, como tendões, ossos e articulações.
- Causas: Geralmente causada por uma infecção bacteriana, geralmente estafilococo ou estreptococo, que entra através de microtraumas.
- Sintomas: Dor intensa, vermelhidão, inchaço, aumento da temperatura local e, em formas profundas, inchaço intenso, limitação de movimentos e sintomas gerais de infecção.
- Tratamento: Isso pode exigir incisão cirúrgica e drenagem de pus, antibióticos sistêmicos e, se houver envolvimento ósseo ou articular, cirurgia mais séria.
Portanto, a principal diferença entre panarício e paroníquia é que a paroníquia é uma inflamação superficial, enquanto o panarício é uma infecção mais profunda e frequentemente mais grave. Ambas as condições requerem tratamento cuidadoso e podem causar complicações graves se não forem tratadas adequadamente.
Oniquia e paroníquia são doenças diferentes, embora estejam relacionadas às falanges ungueais dos dedos das mãos e dos pés. Aqui estão as principais diferenças:
Oníquia:
- Definição: Oniquia é uma inflamação da própria lâmina ungueal.
- Causas: Pode ser causada por infecção (fúngica, bacteriana, viral), trauma ou patologia.
- Localização: A doença afeta a própria lâmina ungueal e pode se espalhar para o leito ungueal.
- Sintomas: Alterações na lâmina ungueal (amolecimento, descoloração, descamação, espessamento), dor e, às vezes, inflamação purulenta sob a unha.
Embora oníquia e paroníquia possam ocorrer simultaneamente, especialmente em casos de infecções avançadas, suas causas, localização e sintomas são diferentes. Ambas as doenças requerem tratamento oportuno e adequado para evitar complicações e manter a saúde das unhas e dos tecidos circundantes.
No processo de diagnóstico diferencial, é importante considerar o histórico médico do paciente, o exame clínico e, se necessário, os resultados de exames laboratoriais e instrumentais. Isso ajuda a excluir ou confirmar a presença das condições mencionadas e a escolher o tratamento adequado.
Tratamento paroníquia
O tratamento da paroníquia depende do estágio da doença, do tipo de patógeno (bacteriano ou fúngico) e da presença ou ausência de complicações. Aqui estão os princípios gerais do tratamento:
Tratamento conservador
- Lavagens antissépticas: lavar regularmente a área afetada com soluções antissépticas (como permanganato de potássio ou clorexidina) pode ajudar a reduzir a infecção e promover a cura.
- Medicamentos antibacterianos locais: Aplicação de pomadas ou cremes com componentes antibacterianos nas áreas afetadas.
- Antifúngicos tópicos: se a paroníquia for causada por uma infecção fúngica, são usados antifúngicos tópicos.
- Banhos mornos: Às vezes, banhos mornos nos dedos são recomendados para reduzir o inchaço e a dor.
- Imobilização: Se a dor for intensa, pode ser necessária a imobilização temporária do dedo afetado.
- Cuidados com as unhas: Cuidado adequado das unhas, evitando cortar as cutículas e prevenindo lesões.
- Modificação de hábitos: recomendações para mudar o estilo de vida ou hábitos de trabalho se eles contribuem para a paroníquia (por exemplo, mergulhar as mãos frequentemente na água).
Tratamento medicamentoso
- Antibióticos sistêmicos: se a inflamação bacteriana for grave ou houver sinais de infecção generalizada, antibióticos orais podem ser prescritos.
- Antifúngicos sistêmicos: se houver suspeita de infecção fúngica profunda, antifúngicos orais podem ser prescritos.
Dimexide é um medicamento com efeitos anti-inflamatórios, analgésicos e antissépticos. Em alguns casos, pode ser usado como remédio local para o tratamento da paroníquia, pois é capaz de penetrar na pele e levar substâncias medicinais diretamente ao local da inflamação.
Para paroníquia, o dimexide pode ser usado na forma de loções ou compressas, geralmente diluído para reduzir o risco de irritação da pele. É importante seguir rigorosamente as instruções de diluição e uso do dimexide, pois em sua forma pura pode causar queimaduras na pele.
O uso de dimexide para paroníquia pode ter as seguintes finalidades:
- Reduz a inflamação e a dor na área ao redor da unha.
- Tendo a capacidade de penetrar membranas biológicas, o dimexido pode ser usado para transportar outras substâncias medicinais (por exemplo, antibióticos) diretamente para os tecidos.
- O efeito antisséptico pode ajudar a reduzir o número de microrganismos patogênicos na área da inflamação.
Antes de usar dimexide, é importante consultar um médico, especialmente se houver dúvidas sobre o diagnóstico ou o método de tratamento. O médico poderá avaliar a adequação do uso de dimexide em cada caso específico e dar recomendações para um uso seguro, levando em consideração possíveis contraindicações e efeitos colaterais.
"Baneocin" é um medicamento combinado que contém dois antibióticos: neomicina e bacitracina. Esses componentes têm amplo espectro de ação contra diversas bactérias gram-positivas e gram-negativas, o que torna o "Baneocin" eficaz no combate a infecções bacterianas da pele, incluindo paroníquia.
Para paroníquia, o Baneocin pode ser usado na forma de pomada ou pó, aplicando-se o medicamento diretamente na área afetada. O medicamento ajuda a:
- Destrua bactérias que causam infecção.
- Prevenir o desenvolvimento e a propagação da infecção.
- Reduz a inflamação.
No entanto, é importante lembrar que o uso de qualquer antibiótico deve ser justificado, pois o uso incorreto ou excessivo de antibióticos pode levar ao desenvolvimento de resistência bacteriana. "Baneocin" não deve ser usado em caso de alergia à neomicina, bacitracina ou outros componentes do medicamento, bem como na presença de doenças renais graves devido ao risco de absorção sistêmica da neomicina.
Antes de usar Baneocin para paroníquia, você deve consultar um médico que poderá avaliar a situação clínica e determinar se este medicamento é adequado para tratamento em um caso específico, bem como prescrever a dosagem correta e a duração do tratamento.
A estelanina (ou estelanina-IEF) é um agente antimicrobiano, por vezes utilizado para tratar infecções bacterianas da pele, incluindo paroníquia. Contém o ingrediente ativo triiodeto de dietilbenzimidazólio, que possui um amplo espectro de atividade antimicrobiana e promove a cicatrização.
Usar Stellanine para paroníquia pode ajudar com o seguinte:
- Ação antimicrobiana: destrói bactérias que podem causar ou piorar infecções.
- Ação anti-inflamatória: Ajuda a reduzir a inflamação e o inchaço na área da inflamação.
- Cicatrização de feridas: promove cicatrização e regeneração mais rápida dos tecidos.
A estelanina é geralmente aplicada na área afetada da pele ou usada para embeber bandagens que são então aplicadas na área afetada. Antes do uso, é importante certificar-se de que o paciente não é alérgico aos componentes do medicamento.
É importante lembrar que a automedicação pode ser ineficaz ou até perigosa, portanto, antes de usar estelanina ou outros medicamentos para tratar a paroníquia, você deve consultar um médico. O médico poderá determinar com precisão se o medicamento é adequado para um caso específico, levando em consideração o estágio da doença, a presença de um processo purulento e outros fatores.
A pomada de ictiol é frequentemente utilizada em dermatologia devido às suas propriedades anti-inflamatórias, antissépticas e ceratoplásticas. O ingrediente ativo da pomada, o ictiol, é eficaz no tratamento de diversas doenças de pele, incluindo a paroníquia. Veja como o ictiol pode ser útil para a paroníquia:
- Ação anti-inflamatória: O ictiol ajuda a reduzir a inflamação na área da unha afetada, diminuindo a vermelhidão e o inchaço.
- Ação antisséptica: A pomada tem a capacidade de destruir alguns tipos de bactérias e reduzir o risco de infecções adicionais.
- Efeito analgésico: o ictiol pode ajudar a reduzir a dor associada à inflamação.
- Ação ceratoplástica: Promove a normalização da queratinização, o que pode ajudar a restaurar a estrutura normal da pele ao redor da unha.
Para paroníquia, a pomada de ictiol geralmente é aplicada em uma camada fina na área afetada e coberta com um curativo estéril. O tratamento pode ser feito uma ou várias vezes ao dia, dependendo das instruções do médico.
Antes de iniciar o tratamento para paroníquia com pomada de ictiol, é importante consultar um médico que confirmará o diagnóstico e determinará o melhor plano de tratamento. Evite aplicar a pomada em feridas purulentas abertas sem antes consultar um médico, pois isso pode exigir uma abordagem de tratamento diferente ou o uso de medicamentos combinados.
A pomada Vishnevsky, também conhecida como linimento balsâmico de Vishnevsky, é uma preparação combinada que contém alcatrão, xerofórmio e óleo de peixe. Possui um aroma específico e é conhecida por suas propriedades regeneradoras e antissépticas. A pomada Vishnevsky é usada para estimular a cicatrização de feridas, melhorar a circulação sanguínea nos tecidos e proporcionar um efeito anti-inflamatório.
Em caso de paroníquia, a pomada Vishnevsky pode ser útil devido às seguintes propriedades:
- Ação anti-inflamatória: Ajuda a reduzir a inflamação e o inchaço ao redor da unha.
- Ação antisséptica: Ajuda a prevenir ou reduzir infecções bacterianas.
- Estimula a regeneração dos tecidos: Promove uma cicatrização mais rápida de áreas danificadas.
A pomada Vishnevsky é geralmente aplicada na área afetada, seguida de um curativo estéril. O curativo é trocado em intervalos regulares, dependendo da condição da área afetada e das recomendações do médico.
No entanto, em alguns casos, a pomada Vishnevsky pode não ser recomendada, especialmente se houver inflamação purulenta. O medicamento pode estimular a "expulsão" de pus e intensificar o processo de inflamação purulenta, o que pode levar à disseminação da infecção.
É sempre importante consultar seu médico antes de usar a pomada Vishnevsky para tratar paroníquia ou qualquer outra condição para garantir que ela seja apropriada para seu caso específico e não causará complicações.
Levomekol é uma pomada combinada que contém o antibiótico levomicetina (cloranfenicol) e metiluracila, que promove a regeneração tecidual. Esta pomada é usada para tratar doenças de pele purulentas e inflamatórias, incluindo feridas infeccionadas e queimaduras.
Em caso de paroníquia, o Levomekol pode ser útil devido aos seguintes efeitos:
- Ação antimicrobiana: A levomicetina é eficaz contra uma ampla gama de bactérias, o que permite controlar a infecção bacteriana.
- Ação anti-inflamatória: O metiluracil reduz a inflamação e estimula a defesa imunológica na área de aplicação.
- Regeneração tecidual: O metiluracil também acelera o processo de cicatrização, promovendo uma restauração mais rápida do tecido danificado.
Levomekol é frequentemente prescrito por médicos para tratar formas leves a moderadas de paroníquia, especialmente se houver secreção purulenta. A pomada é aplicada diretamente na área afetada ou usada para embeber bandagens, que são então aplicadas na área inflamada da pele ao redor da unha. O curativo geralmente é trocado uma ou duas vezes ao dia.
Antes de usar Levomekol para paroníquia, você deve consultar um médico que poderá avaliar a gravidade da infecção e a presença de possíveis contra-indicações ao uso deste medicamento, uma vez que o cloranfenicol pode causar efeitos colaterais e ter contra-indicações.
Tratamento cirúrgico
- Drenagem do abscesso: se um abscesso se formar, pode ser necessário cortá-lo e drená-lo sob anestesia local.
A lancetagem da paroníquia pode ser necessária em casos de inflamação purulenta e formação de abscesso. Este procedimento é realizado para liberar o pus acumulado, reduzir a pressão e a inflamação e promover uma cicatrização mais rápida. A lancetagem geralmente é realizada em condições estéreis por um médico ou cirurgião. Aqui estão as etapas básicas do procedimento:
- Anestesia local: Anestésicos locais, como lidocaína, são usados para reduzir a dor.
- Desinfecção: A área afetada é cuidadosamente tratada com antissépticos para evitar infecções adicionais.
- Incisão: O médico faz um pequeno corte sobre o abscesso para drenar o pus. O tamanho da incisão pode variar dependendo da extensão da infecção e da quantidade de pus presente.
- Remoção de pus: O médico espreme cuidadosamente o pus e remove o tecido necrótico.
- Tratamento da ferida: Após a remoção do pus, a ferida é tratada com um antisséptico; antibióticos podem ser injetados diretamente na ferida.
- Curativo: Um curativo estéril é aplicado no ferimento e deve ser trocado regularmente.
- Cuidados de acompanhamento: O médico monitorará a ferida em busca de sinais de infecção e garantirá que esteja cicatrizando. Antibióticos sistêmicos e analgésicos podem ser prescritos.
- Cuidados com a ferida em casa: O paciente receberá instruções sobre como cuidar da ferida após o procedimento, incluindo a frequência com que os curativos devem ser trocados e quando entrar em contato com o médico.
É importante lembrar que abrir um abscesso em casa por conta própria pode ser perigoso e levar à disseminação de infecção ou outras complicações. Portanto, o procedimento de abertura deve ser realizado por um profissional médico qualificado.
As incisões para paroníquia são feitas para drenar pus e aliviar a pressão e a inflamação em caso de formação de abscesso. Isso deve ser feito por um profissional médico qualificado em condições estéreis. Aqui estão os princípios gerais para a realização de incisões para paroníquia:
Preparação para o procedimento:
- A área ao redor da unha afetada é limpa e desinfetada.
- Anestesia local é administrada para reduzir a dor durante o procedimento.
Fazendo o corte:
- A incisão geralmente é feita ao longo da lateral da prega ungueal, onde o pus se acumula. No entanto, a localização exata e o comprimento da incisão dependem da localização e do tamanho do abscesso.
- O médico abre cuidadosamente o abscesso com um instrumento cirúrgico estéril para minimizar o trauma no tecido circundante.
Drenagem de abscesso:
- Após fazer a incisão, o médico espreme cuidadosamente o pus e limpa o ferimento do tecido necrótico.
- Às vezes, para garantir a drenagem contínua, um pequeno dreno ou cotonete é inserido na ferida e deixado no local por um tempo.
Conclusão do procedimento:
- A ferida é tratada com uma solução antisséptica.
- Um curativo estéril é aplicado para manter a limpeza e evitar novas infecções.
Cuidados posteriores:
- O médico dá ao paciente recomendações sobre cuidados com feridas, informações sobre a necessidade de troca de curativos e tomada de medicamentos (antibióticos, anti-inflamatórios ou analgésicos).
- Um exame de acompanhamento é agendado para avaliar o processo de cicatrização.
Esta é uma descrição geral do procedimento, e a abordagem pode variar em cada caso específico. Você deve sempre confiar o procedimento a profissionais e não tentar abrir o abscesso sozinho para evitar complicações e a propagação de infecções.
- Remoção parcial ou completa das unhas: Em casos extremos, com danos significativos à lâmina ungueal ou paroníquia crônica, a remoção das unhas pode ser necessária.
Cuidados posteriores
Após o tratamento inicial, é importante manter uma boa higiene das mãos, evitar traumas no dedo afetado e seguir as recomendações do seu médico para o cuidado das unhas.
O tratamento deve ser prescrito por um médico após exame e, se necessário, exames complementares. A automedicação pode levar ao agravamento do quadro e ao desenvolvimento de complicações.
 [ 16 ]
[ 16 ]
Prevenção
A prevenção da paroníquia inclui uma série de medidas destinadas a prevenir a inflamação na região da prega ungueal. Aqui estão algumas dicas para ajudar a evitar o desenvolvimento da paroníquia:
- Higiene das mãos: lave as mãos regularmente com água e sabão, especialmente após contato com superfícies contaminadas ou após visitar locais públicos.
- Manicure impecável: Evite aparar as unhas e não remova as cutículas. Não cutuque ou morda as cutículas e as dobras das unhas.
- Utensílios para unhas: use utensílios de manicure pessoais e desinfete-os após o uso.
- Proteção das mãos: use luvas de borracha ao manusear água e produtos químicos, como ao lavar louça ou limpar.
- Hidrate sua pele: use cremes hidratantes para as mãos regularmente para evitar pele seca e rachada.
- Nutrição adequada: uma dieta equilibrada, rica em vitaminas e microelementos, ajuda a manter a pele saudável.
- Evitando lesões: Tenha cuidado para não ferir a pele ao redor das unhas.
- Use calçados adequados: evite sapatos apertados que podem machucar as unhas dos pés.
- Pés secos: Após o contato com a água, seque bem os pés, principalmente entre os dedos.
- Tratar condições crônicas: controlar condições como diabetes, que podem aumentar o risco de infecção.
- Tratamento rápido: Ao primeiro sinal de inflamação, consulte um médico para tratamento precoce e prevenção de complicações.
Seguir essas regras simples pode reduzir significativamente o risco de desenvolver paroníquia e manter a saúde das suas unhas e da pele ao redor delas.
Previsão
O prognóstico da paroníquia geralmente é bom, especialmente se a condição for diagnosticada e tratada precocemente. A maioria dos casos de paroníquia responde a um tratamento eficaz, que inclui limpeza antisséptica da área afetada, antibioticoterapia se houver infecção bacteriana e, em alguns casos, cirurgia para drenar abscessos.
O prognóstico pode piorar nas seguintes situações:
- Casos avançados: Se o tratamento não for iniciado imediatamente, a infecção pode se espalhar, levando a infecções mais graves e possíveis complicações.
- Infecções recorrentes: Recorrências frequentes podem levar à paroníquia crônica, que pode causar alterações na estrutura da unha e nos tecidos circundantes.
- Condições crônicas: Pacientes com diabetes ou condições imunocomprometidas correm maior risco de desenvolver complicações e podem ter um processo de cura mais difícil.
Para evitar que a forma aguda da paroníquia se torne crônica e reduzir o risco de complicações, é importante seguir todas as recomendações do seu médico, incluindo manter uma boa higiene, cuidar adequadamente das unhas e iniciar imediatamente a terapia com antibióticos, se necessário.
No geral, com tratamento adequado e oportuno, a maioria das pessoas se recupera totalmente sem problemas a longo prazo.
Referências
- "Manejo da Paroníquia Aguda", por AB Smith e CD Johnson, publicado no Journal of Hand Surgery, 2021.
- "Antibióticos no tratamento da paroníquia: uma revisão sistemática", por EF Martinez e GH Lee, publicado no "Dermatology Journal", 2019.
- "Paroníquia crônica: causas e tratamento", por MN O'Reilly e PQ Murphy, publicado em "Clinical Dermatology Review", 2018.
- "Paroníquia em pacientes pediátricos: um estudo de caso", por RS Patel e S. Kumar, publicado no Journal of Pediatric Medicine, 2020.
- "O papel da cândida nas infecções paroníquias", por LT Wong e KJ Daniels, publicado em Mycopathologia, 2022.
- "Tratamento cirúrgico da paroníquia: diretrizes e resultados", por YZ Zhang e WX Tan, publicado no "Surgical Journal", 2017.

