Médico especialista do artigo
Novas publicações
O Histoplasma é o agente causador da histoplasmose
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
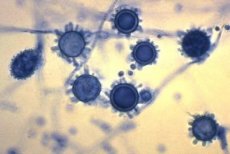
A histoplasmose é uma micose focal profunda natural caracterizada por danos predominantes no trato respiratório. Distingue-se entre a histoplasmose americana (H. capsulatum) e a africana (H. duboisii), registrada apenas no continente africano. Esta última é caracterizada por lesões na pele, tecido subcutâneo e ossos em residentes rurais, bem como em pessoas em contato com solo e poeira. Além dos humanos, os babuínos também sofrem desta micose em condições naturais.
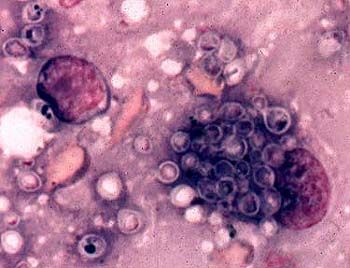
Os agentes causadores da histoplasmose são Histoplasma capsulatum e H. duboisii.
Morfologia do Histoplasma
Fungos dimórficos. A fase micelial é representada por micélio septado de 1 a 5 μm de espessura, microconídios esféricos ou piriformes de 1 a 6 μm de diâmetro e macroconídios tuberculados de 10 a 25 μm de diâmetro. A 35-37 °C, crescem como células de levedura, cujo tamanho é de 1,5 a 2 x 3 a 3,5 μm em H. capsulatum e de 15 a 20 μm em H. duboisii.
Propriedades culturais do histoplasma
Colônias de fungos semelhantes a leveduras são brilhantes e de consistência macia. A temperatura ideal para crescimento é de 25 a 30 °C, pH 5,5 a 6,5, mas o crescimento é possível em amplas faixas de pH - 5,0 a 10,0. A atividade bioquímica é baixa.
Estrutura antigênica do histoplasma
Possui antígenos comuns com Blastomyces dermatitidis. Possui um antígeno das fases leveduriforme e micelial (histoplasmina). Quando cultivada em meio líquido por 3 dias, a forma micelial produz exoantígenos h e m, que podem ser determinados por imunodifusão em gel. Os fatores de patogenicidade são microconídios, hidrolases e polissacarídeos da parede celular.
Nicho ecológico do Histoplasma
O habitat natural é o solo. O fungo se desenvolve bem em solo contaminado com fezes de pássaros e morcegos, onde se desenvolve como um mitélio.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
Ecologia
H. duhoisii não foi suficientemente estudado; relatos de isolamento desta espécie do solo são isolados.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Sustentabilidade no meio ambiente
Os microconídios são altamente resistentes no ambiente externo, permanecendo viáveis em solo seco por cerca de 4 anos e em água a 4 °C por cerca de 600 dias.
Sensibilidade a antibióticos
Sensível à anfotericina B e ao cetoconazol. Sensível a antissépticos e desinfetantes. Sensível à ação de antissépticos e desinfetantes comumente usados.
Epidemiologia da histoplasmose
Histoplasmose - sapronose. A fonte do agente infeccioso para humanos e animais é o solo de zonas endêmicas. As zonas endêmicas estão localizadas na América do Norte, Central e do Sul, Caribe, África do Sul, Índia, Sudeste Asiático, Nova Zelândia e Austrália. Pessoas e animais doentes não transmitem a doença a terceiros. O mecanismo de transmissão é aerogênico, a via de transmissão é aérea e por poeira. A suscetibilidade da população é universal. Em surtos epidêmicos, o contato de pacientes com o solo é detectado. A epidemiologia da histoplasmose africana ainda não foi suficientemente estudada.
Sintomas da Histoplasmose
Os sintomas da histoplasmose dependem do estado imunológico do organismo: as formas agudas são observadas em crianças devido às peculiaridades de seu sistema imunológico, enquanto as formas disseminadas crônicas, via de regra, desenvolvem-se em um contexto de insuficiência da ligação celular da imunidade. As manifestações da histoplasmose podem variar de infecção pulmonar aguda, com recuperação espontânea, à histoplasmose cavernosa crônica e generalização da infecção.
Diagnóstico laboratorial da histoplasmose
O material examinado é pus de lesões ulcerativas da pele e mucosas, escarro, sangue, urina, líquido cefalorraquidiano, punções de medula óssea, baço, fígado, linfonodos e tecido subcutâneo.
Métodos microscópicos, micológicos, biológicos, sorológicos, alergológicos e histológicos são utilizados para diagnóstico laboratorial. O trabalho com o patógeno é realizado em laboratórios de infecções especialmente perigosas.
O exame microscópico de pus e exsudato revela histoplasma em células hiperplásicas do sistema fagocitário mononuclear, na forma de células leveduriformes ovais, medindo 10-15 μm, localizadas extracelularmente ou no interior de monócitos e macrófagos. Os esfregaços são corados de acordo com Romanovsky-Giemsa.
Para isolar uma cultura pura, o material a ser estudado é inoculado em meio Sabouraud, ágar soro ou sangue, e embriões de galinha também são infectados. Tiamina é adicionada ao meio para estimular o crescimento, e penicilina e estreptomicina são adicionadas para suprimir o crescimento bacteriano. Algumas das inoculações são cultivadas a 22-30 °C, e outras a 37 °C por 3 semanas. A cultura isolada é identificada por características morfológicas e pelos resultados de um bioensaio em camundongos. A detecção de um fungo bifásico com morfologia característica da fase micelial (micélio septado fino, microconídios e macroconídios tuberculosos) e colônias constituídas por pequenas células permite a identificação do H. capsulatum.
O isolamento apenas da forma micelial do fungo requer a comprovação de seu dimorfismo. A transformação é alcançada pelo cultivo de elementos miceliais a 30-35 °C ou por infecção intraperitoneal de camundongos, que morrem em 2 a 6 semanas, e pequenas leveduras são detectadas nos órgãos internos.
Uma cultura pura é isolada por infecção intraperitoneal de camundongos brancos ou hamsters dourados. Após um mês, os animais são sacrificados, o fígado e o baço triturados são semeados em meio de Sabouraud com glicose, e o patógeno é cultivado por 4 semanas a 25, 30 e 37 °C.
O isolamento da cultura na histoplasmose primária é difícil devido às alterações mínimas nos pulmões. Portanto, nesses casos, deve-se basear nos resultados das reações sorológicas, das quais as mais eficazes são RP e RSK com histoplasmina. RP, imunodifusão e aglutinação em látex são positivas na 2ª à 5ª semana após a infecção. Posteriormente, é detectada uma RSK positiva, cujos títulos aumentam com a generalização da infecção.
Um teste intradérmico positivo com histoplasmina (1:100) surge em um estágio inicial da doença e persiste por muitos anos. Somente a transição de uma reação previamente negativa para uma positiva tem valor diagnóstico. O teste intradérmico de histoplasmina pode estimular a gênese de anticorpos, por isso é realizado após estudos sorológicos.
Para o exame histológico, as preparações de corte são coradas com o reagente de Schiff, mas o método de Gomori-Grocott fornece os resultados mais claros: as células de levedura são coradas de preto ou marrom. O patógeno pode ser encontrado no citoplasma de linfócitos e histiócitos, na forma de pequenas células arredondadas, isoladas ou em brotamento.

