Médico especialista do artigo
Novas publicações
Isquémia cerebral no recém-nascido: sintomas, consequências, tratamento
Última revisão: 12.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
Um distúrbio da circulação sanguínea no sistema vascular do cérebro da criança imediatamente após o nascimento, causando falta de oxigênio no sangue (hipoxemia), é definido como isquemia cerebral em recém-nascidos. Código CID-10 - P91.0.
Como isquemia, hipoxemia e hipóxia (falta de oxigênio) estão fisiologicamente interconectadas (enquanto a hipóxia pode se desenvolver com o fluxo sanguíneo cerebral normal), o estado crítico de deficiência de oxigênio no cérebro de recém-nascidos é considerado uma síndrome clínica em neurologia e é chamado de encefalopatia hipóxico-isquêmica neonatal, desenvolvendo-se entre 12 e 36 horas após o nascimento.
Epidemiologia
Em neurologia neonatal e pediatria, a epidemiologia das manifestações clínicas da isquemia cerebral em recém-nascidos não é registrada separadamente da síndrome da encefalopatia hipóxico-isquêmica; portanto, a avaliação da morbidade é problemática devido à falta de critérios para sua diferenciação.
A incidência de encefalopatia neonatal associada à diminuição do fluxo sanguíneo cerebral e hipóxia cerebral é estimada em 2,7-3,3% dos casos por mil nascidos vivos. Ao mesmo tempo, 5% das crianças com patologias cerebrais infantis sofreram acidente vascular cerebral perinatal (um caso é diagnosticado a cada 4,5-5 mil recém-nascidos com patologia hemodinâmica cerebral).
A incidência de asfixia perinatal é estimada em um a seis casos por mil recém-nascidos a termo e de dois a dez casos em bebês prematuros. As estimativas globais variam amplamente: segundo alguns dados, a asfixia neonatal causa 840.000 ou 23% das mortes neonatais em todo o mundo a cada ano, enquanto, segundo dados da OMS, causa pelo menos 4 milhões, o que representa 38% de todas as mortes entre crianças menores de cinco anos.
Especialistas da Academia Americana de Pediatria concluíram que a melhor estimativa da incidência de patologia cerebral neonatal são os dados populacionais: uma média de três casos por mil pessoas. Segundo alguns neurofisiologistas ocidentais, algumas consequências da encefalopatia hipóxico-isquêmica sofrida ao nascer são observadas em 30% da população de países desenvolvidos e em mais da metade dos habitantes de países em desenvolvimento.
Causas de isquémia cerebral em recém-nascidos.
O cérebro requer um suprimento constante de sangue que transporta oxigênio; em bebês, o cérebro representa até 10% do peso corporal, possui um sistema vascular ramificado e consome um quinto do oxigênio fornecido pelo sangue a todos os tecidos do corpo. Quando a perfusão e a oxigenação cerebrais são reduzidas, o tecido cerebral perde a fonte de suporte vital para suas células, e as causas de isquemia cerebral em recém-nascidos conhecidas até o momento são inúmeras. Estas podem incluir:
- hipoxemia materna devido à ventilação insuficiente dos pulmões em doenças cardiovasculares, insuficiência respiratória crônica ou pneumonia;
- diminuição do fluxo sanguíneo para o cérebro fetal e hipoxemia/hipóxia devido a distúrbios placentários, incluindo trombose, descolamento prematuro da placenta e infecção;
- pinçamento prolongado do cordão umbilical durante o parto, levando à acidose metabólica grave do sangue do cordão umbilical, diminuição sistêmica do volume sanguíneo circulante (hipovolemia), queda da pressão arterial e perfusão cerebral prejudicada;
- acidente vascular cerebral agudo (AVC perinatal ou neonatal), que ocorre no feto a partir da 20ª semana de gestação e no recém-nascido - até quatro semanas após o nascimento;
- falta de autorregulação automática do fluxo sanguíneo cerebral em bebês prematuros;
- violação da circulação fetal intrauterina devido ao estreitamento da artéria pulmonar ou anomalias cardíacas congênitas (hipoplasia do lado esquerdo do coração, persistência do canal arterial, transposição dos grandes vasos, etc.).
Fatores de risco
Existem também inúmeros fatores de risco para o desenvolvimento de isquemia cerebral em recém-nascidos, entre os quais neurologistas e obstetras destacam:
- primeira gravidez com mais de 35 anos ou menos de 18 anos;
- terapia de infertilidade de longo prazo;
- peso corporal insuficiente do recém-nascido (menos de 1,5-1,7 kg);
- parto prematuro (antes de 37 semanas de gestação) ou gestação pós-termo (mais de 42 semanas);
- ruptura espontânea de membranas;
- trabalho de parto muito longo ou muito rápido;
- má apresentação do feto;
- vasa prévia, mais frequentemente observada na fertilização in vitro;
- trauma no crânio do bebê durante o parto (como resultado de erros obstétricos);
- cesárea de emergência;
- sangramento intenso durante o parto;
- a presença de doenças cardiovasculares ou autoimunes, anemia, diabetes mellitus, distúrbios funcionais da glândula tireoide, distúrbios de coagulação sanguínea (trombofilia), síndrome do anticorpo antifosfolipídeo, doenças infecciosas e inflamatórias dos órgãos pélvicos na gestante;
- hipotensão arterial grave durante a gravidez e gestose tardia.
Patologias sanguíneas congênitas associadas a mutações nos genes da protrombina, fatores de coagulação plaquetária V e VIII, homocisteína plasmática, bem como síndrome DIC e policitemia também são reconhecidas como fatores de risco para isquemia cerebral em bebês.
Patogênese
A isquemia cerebral em recém-nascidos interrompe o metabolismo das células cerebrais, o que leva à destruição irreversível da estrutura do tecido nervoso e à sua disfunção. Em primeiro lugar, a patogênese do desenvolvimento de processos destrutivos está associada a uma rápida queda nos níveis de trifosfato de adenosina (ATP), o principal fornecedor de energia para todos os processos bioquímicos.
O equilíbrio entre as concentrações intracelulares e extracelulares de íons que migram através de suas membranas também é importante para a função neuronal normal. Quando o cérebro é privado de oxigênio, o gradiente transmembrana de íons potássio (K+) e sódio (Na+) nos neurônios é interrompido, e a concentração extracelular de K+ aumenta, levando à despolarização anoxidativa progressiva. Ao mesmo tempo, o influxo de íons cálcio (Ca2+) aumenta, iniciando a liberação do neurotransmissor glutamato, que atua nos receptores NMDA do cérebro; sua estimulação excessiva (excitotoxicidade) leva a alterações morfológicas e estruturais no cérebro.
A atividade das enzimas hidrolíticas, que decompõem os ácidos nucleicos das células e causam sua autólise, também aumenta. Nesse caso, a base dos ácidos nucleicos, a hipoxantina, é transformada em ácido úrico, acelerando a formação de radicais livres (formas ativas de oxigênio e óxido nítrico) e outros compostos tóxicos para o cérebro. Os mecanismos de proteção antioxidante do cérebro de recém-nascidos ainda não estão totalmente desenvolvidos, e a combinação dos processos listados tem um efeito extremamente negativo sobre suas células: ocorrem gliose neuronal, atrofia das células gliais e oligodendrócitos da substância branca.
Sintomas de isquémia cerebral em recém-nascidos.
Os sintomas clínicos da isquemia cerebral em recém-nascidos e a intensidade de sua manifestação são determinados pelo tipo, gravidade e localização das zonas de necrose neuronal.
Os tipos de isquemia incluem danos focais ou topograficamente limitados ao tecido cerebral, bem como danos globais que se estendem a muitas estruturas cerebrovasculares.
Os primeiros sinais de isquemia cerebral ao nascimento podem ser detectados pela verificação dos reflexos do automatismo espinhal congênito. No entanto, a avaliação de seus desvios da norma depende do grau de distúrbio de perfusão cerebral e da maturidade fisiológica do recém-nascido.
Estágios
Assim, a isquemia cerebral de 1º grau em um recém-nascido (uma forma leve de encefalopatia hipóxico-isquêmica) manifesta-se em um recém-nascido a termo por um aumento moderado do tônus muscular e dos reflexos tendinosos (preensão, Moro, etc.). Os sintomas também incluem ansiedade excessiva com movimentos frequentes dos membros, mioclonia pós-hipóxica (espasmos musculares individuais em um contexto de rigidez muscular), problemas de pega ao seio, choro espontâneo e sono intermitente.
Se a criança nasceu prematuramente, além da diminuição dos reflexos incondicionados (motores e de sucção), observa-se um enfraquecimento do tônus muscular geral durante os primeiros dias após o nascimento. Via de regra, essas são anomalias temporárias e, se o estado do sistema nervoso central do bebê se estabilizar em poucos dias, a isquemia praticamente não causa complicações neurológicas. Mas tudo depende da atividade regenerativa endógena do cérebro em desenvolvimento de uma determinada criança, bem como da produção de neurotrofinas cerebrais e fatores de crescimento – epidérmicos e semelhantes à insulina.
A isquemia cerebral de 2º grau em recém-nascidos (causando uma forma moderadamente grave de encefalopatia hipóxico-isquêmica) soma-se à lista de sintomas já mencionados: crises epilépticas; diminuição da pressão arterial e aumento da pressão cerebral (observa-se aumento e pulsação perceptível da fontanela); letargia durante a alimentação e regurgitação frequente; problemas intestinais; períodos de ritmos cardíacos anormais e apneia (parada respiratória durante o sono); cianose lábil e efeito de "pele marmorizada" (devido a distúrbios vegetativos-vasculares). O período agudo dura cerca de dez dias. Além disso, neonatologistas observam a possibilidade de complicações na forma de hidrocefalia, distúrbios do movimento ocular - nistagmo - e desalinhamento dos olhos (estrabismo).
Se houver isquemia cerebral de grau 3 em um recém-nascido, os reflexos neonatais (sucção, deglutição, preensão) estarão ausentes e as convulsões serão frequentes e prolongadas (dentro de 24 a 48 horas após o nascimento). Em seguida, as convulsões diminuem, dando lugar a uma diminuição progressiva do tônus muscular, um estado de estupor e um aumento do edema do tecido cerebral.
Dependendo da localização dos principais focos de isquemia cerebral, pode haver disfunção respiratória (o lactente frequentemente necessita de suporte respiratório mecânico); alterações na frequência cardíaca; pupilas dilatadas (pouco responsivas à luz) e ausência de conjugação oculomotora (“olhos de boneca”).
Essas manifestações estão aumentando, indicando o desenvolvimento de encefalopatia hipóxico-isquêmica grave, que, devido à insuficiência cardiorrespiratória, pode ser fatal.
 [ 30 ]
[ 30 ]
Complicações e consequências
O desenvolvimento de isquemia cerebral em recém-nascidos causa danos às células induzidos pela deficiência de oxigênio e leva a consequências e complicações neurológicas muito graves, muitas vezes irreversíveis, que se correlacionam com a topografia das lesões.
Como estudos demonstraram, células piramidais do hipocampo, células de Purkinje no cerebelo, neurônios reticulares da região perirolândica do córtex cerebral e parte ventrolateral do tálamo, células dos gânglios da base, fibras nervosas do trato corticoespinhal, núcleos do mesencéfalo, bem como neurônios do neocórtex e do tronco encefálico são mais suscetíveis à isquemia cerebral em recém-nascidos.
Em recém-nascidos a termo, o córtex cerebral e os núcleos profundos são os principais afetados; em prematuros, observa-se destruição difusa das células da substância branca nos hemisférios, o que causa incapacidade crônica nas crianças sobreviventes.
E com a isquemia global das células do tronco encefálico (onde se concentram os centros de regulação da respiração e da função cardíaca), ocorre a morte total delas e a morte quase inevitável.
As consequências e complicações negativas da isquemia cerebral perinatal e neonatal de grau 2-3 em crianças pequenas manifestam-se por epilepsia, perda unilateral da visão, atraso no desenvolvimento psicomotor, deficiências motoras e cognitivas, incluindo paralisia cerebral. Em muitos casos, sua gravidade pode ser totalmente avaliada aos três anos de idade.
 [ 31 ]
[ 31 ]
Diagnósticos de isquémia cerebral em recém-nascidos.
O diagnóstico inicial de isquemia cerebral em recém-nascidos é realizado imediatamente após o nascimento, durante um exame padrão da criança e a determinação do chamado estado neurológico (de acordo com a escala de Apgar) – verificando o grau de excitabilidade reflexa e a presença de certos reflexos congênitos (alguns dos quais foram mencionados na descrição dos sintomas desta patologia). Os indicadores de frequência cardíaca e pressão arterial são obrigatoriamente registrados.
O diagnóstico instrumental, especialmente a neurovisualização, permite identificar áreas de isquemia cerebral. Para tanto, são utilizados:
- tomografia computadorizada de vasos cerebrais (angiografia por TC);
- ressonância magnética (RM) do cérebro;
- exame ultrassonográfico craniocerebral (ultrassonografia);
- eletroencefalografia (EEG);
- ecocardiografia (ECG).
Os exames laboratoriais incluem hemograma completo, além de exames de sangue para verificar os níveis de eletrólitos, tempo de protrombina e níveis de fibrinogênio, hematócrito, gasometria arterial e pHmetria do sangue venoso ou do cordão umbilical (para detectar acidose). A urina também é analisada quanto à sua composição química e osmolalidade.
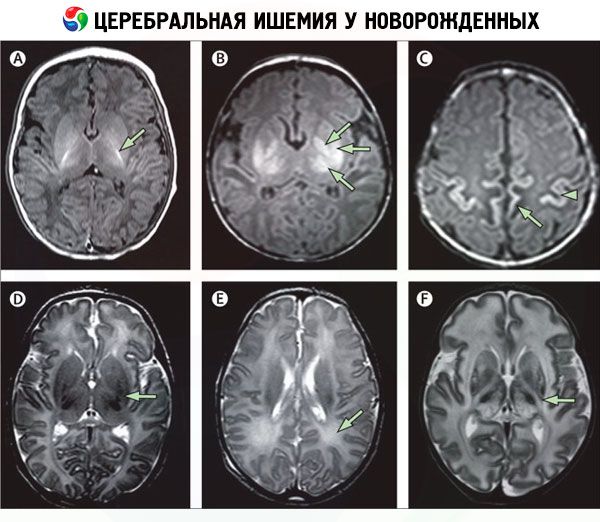
Diagnóstico diferencial
Para excluir a presença de meningoencefalite perinatal, tumor cerebral, tirosinemia, homocistinúria, síndrome de Zellweger congênita, distúrbio do metabolismo do piruvato, bem como neuropatias mitocondriais geneticamente determinadas, acidemia metilmalônica ou propiônica no lactente, são realizados diagnósticos diferenciais.
Quem contactar?
Tratamento de isquémia cerebral em recém-nascidos.
Em muitos casos, nos estágios iniciais, o tratamento da isquemia cerebral em recém-nascidos requer ressuscitação cardiopulmonar em recém-nascidos com ventilação artificial dos pulmões e todas as medidas para restaurar a hemodinâmica do sistema vascular do cérebro, manter a hemostasia e prevenir hipertermia, hipo e hiperglicemia.
A hipotermia controlada reduz significativamente o grau de dano isquêmico moderado e grave às células cerebrais em bebês: resfriando o corpo a +33-33,5 °C por 72 horas, seguido de aumento gradual da temperatura até atingir o normal fisiológico. Este tratamento não é utilizado em bebês prematuros nascidos antes de 35 semanas.
A terapia medicamentosa é sintomática, por exemplo, para convulsões tônico-clônicas, os medicamentos anticonvulsivantes mais comumente usados são Difenina (Fenitoína), Trimetina (Trimetadiona) - duas vezes ao dia, 0,05 g (com monitoramento sistemático da composição sanguínea).
Para reduzir a hipertonia muscular após três meses, o relaxante muscular Tolperisona (Mydocalm) pode ser administrado por via intramuscular – 5 a 10 mg por quilo de peso corporal (até três vezes ao dia). O medicamento pode causar efeitos colaterais na forma de náuseas e vômitos, erupções cutâneas e coceira, fraqueza muscular, sufocação e choque anafilático.
A melhora da perfusão cerebral é facilitada pela administração intravenosa de Vinpocetina (a dosagem é calculada com base no peso corporal).
Para ativar as funções cerebrais, costuma-se usar medicamentos neuroprotetores e nootrópicos: Piracetam (Nootropil, Noocephal, Pyrroxil, Dinacel) - 30-50 mg por dia. O xarope de Ceraxon é prescrito na dose de 0,5 ml duas vezes ao dia. Deve-se ter em mente que este medicamento é contraindicado em caso de hipertonia muscular e seus efeitos colaterais incluem urticária alérgica, diminuição da pressão arterial e distúrbios do ritmo cardíaco.
Quando as funções do sistema nervoso central estão suprimidas, utiliza-se Glutan (ácido glutâmico, Acidulina) - três vezes ao dia, 0,1 g (com monitoramento da composição sanguínea). E medicamentos nootrópicos de ácido hopantênico (xarope de Pantogam) melhoram a oxigenação do tecido cerebral e apresentam propriedades neuroprotetoras.
As vitaminas B6 (cloridrato de piridoxina) e B12 (cianocobalamina) são usadas parenteralmente com solução de glicose.
Tratamento de fisioterapia
Em caso de isquemia cerebral leve em recém-nascidos, o tratamento fisioterapêutico é obrigatório, em especial a massagem terapêutica, que ajuda a reduzir a hipertonia muscular. No entanto, na presença de síndrome epiléptica, a massagem não é utilizada.
Melhore a condição de recém-nascidos com isquemia cerebral com tratamentos aquáticos na forma de banhos com decocção de flores de camomila, hortelã-pimenta ou hortelã-limão. Tratamento com ervas - veja Sedativos para crianças.
Prevenção
Neurologistas acreditam que a prevenção da síndrome da encefalopatia hipóxico-isquêmica neonatal em recém-nascidos é problemática. Nesse contexto, podemos falar apenas de suporte obstétrico adequado à gravidez e detecção oportuna de fatores de risco: patologias cardiovasculares na gestante, distúrbios endócrinos, problemas de coagulação sanguínea, etc. É possível prevenir os efeitos da anemia, pressão alta ou baixa ou doenças infecciosas e inflamatórias com tratamento oportuno. No entanto, muitos problemas hoje não podem ser resolvidos pelos meios disponíveis.
Previsão
Infelizmente, um prognóstico favorável quanto às consequências que a isquemia cerebral em recém-nascidos acarreta é observado apenas em seu grau leve.
As encefalopatias neonatais são uma causa de alta mortalidade e patologias neurológicas de longo prazo em bebês no mundo todo.

