Médico especialista do artigo
Novas publicações
Gravidez ectópica
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
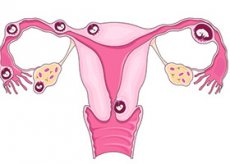
Em uma gravidez normal, o óvulo fertilizado viaja pela trompa de Falópio em direção ao útero, onde se fixa à parede e começa a crescer. Mas, em uma condição chamada gravidez ectópica, o óvulo fertilizado não chega ao útero, mas começa a crescer em outro lugar, geralmente na trompa de Falópio. É por isso que é frequentemente chamada de gravidez ectópica tubária.
Em casos raros, o óvulo se fixa ao ovário, aos músculos abdominais ou ao canal cervical. É impossível salvar o feto em tal gravidez. Se o óvulo começar a crescer na trompa de Falópio, a trompa pode ser danificada ou rompida, o que pode levar a sangramento intenso, inclusive fatal. Se você foi diagnosticada com uma gravidez ectópica, ela deve ser interrompida imediatamente antes que surjam complicações.
Epidemiologia
A incidência de gravidez ectópica nos Estados Unidos mais que quadruplicou e agora é de 20 por 1.000 gestações.
A gravidez ectópica é responsável por 10% das mortes relacionadas à gravidez em mulheres nos Estados Unidos. A maioria das mortes se deve a sangramentos e são potencialmente evitáveis.
Na última década, houve uma clara tendência de aumento na frequência de gravidez ectópica. Esse fato pode ser explicado de duas maneiras. Por um lado, a prevalência de processos inflamatórios nos órgãos genitais internos está em constante crescimento; o número de intervenções cirúrgicas nas trompas de Falópio, realizadas para regular a fertilidade, está aumentando; o número de mulheres que usam métodos contraceptivos intrauterinos e hormonais está crescendo; indutores de ovulação estão sendo cada vez mais introduzidos na prática de tratamento da infertilidade. Por outro lado, as capacidades diagnósticas melhoraram nos últimos anos, permitindo a detecção de gravidez ectópica intacta e até mesmo em regressão.
Atualmente, a gravidez ectópica ocorre em 0,8 a 2,4 casos por 100 mulheres que deram à luz. Em 4 a 10% dos casos, ela se repete.
Causas gravidez ectópica
Uma gravidez ectópica geralmente ocorre como resultado de danos nas trompas de Falópio. O óvulo fertilizado não consegue chegar ao útero e, portanto, é forçado a se fixar à parede da trompa.
Provocadores de gravidez ectópica:
- Fumar (quanto mais você fuma, maior o risco de gravidez ectópica).
- Doença inflamatória pélvica (resultante de clamídia ou gonorreia) que causa a formação de tecido cicatricial nas trompas de Falópio.
- Endometriose, que causa a formação de tecido cicatricial nas trompas de Falópio.
- Exposição ao estrogênio sintético (dietilestilbestrol) antes do nascimento.
- Gravidez ectópica anterior nas trompas de Falópio.
Certas intervenções médicas podem aumentar o risco de gravidez ectópica:
- Cirurgias nas trompas de Falópio na região pélvica (laqueadura) ou para remover tecido cicatricial.
- Tratamento da infertilidade.
A gravidez ectópica está associada ao uso de medicamentos para ovular mais óvulos. Os cientistas ainda não sabem se a gravidez ectópica é causada por hormônios ou por danos às trompas de Falópio.
Se você está grávida e tem medo de uma gravidez ectópica, deve ser examinada minuciosamente. Os médicos nem sempre concordam sobre os fatores de risco para gravidez ectópica, mas uma coisa é certa: o risco aumenta após um histórico de gravidez ectópica, cirurgia nas trompas de Falópio ou gravidez com DIU.
Patogênese
A implantação do óvulo fertilizado fora da cavidade uterina pode ocorrer devido a uma interrupção da função de transporte das trompas de Falópio, bem como a uma alteração nas propriedades do próprio óvulo fertilizado. Combinações de ambos os fatores causais no desenvolvimento de uma gravidez ectópica são possíveis.
A fertilização do óvulo pelo espermatozoide, em condições normais, ocorre na porção fimbrial da ampola da trompa de Falópio. Devido aos movimentos peristálticos, pendulares e turbulentos da trompa, bem como à oscilação do epitélio ciliado da endossalpinge, o óvulo fertilizado em fragmentação atinge a cavidade uterina em 3 a 4 dias, onde o blastocisto pode permanecer livre por 2 a 4 dias. Em seguida, tendo perdido a membrana brilhante, o blastocisto mergulha no endométrio. Assim, a implantação ocorre no 20º ou 21º dia do ciclo menstrual de 4 semanas. A interrupção da função de transporte das trompas de Falópio ou o desenvolvimento acelerado do blastocisto podem levar à implantação do óvulo fertilizado proximal à cavidade uterina.
A prática demonstra que a disfunção da trompa de Falópio está mais frequentemente associada a processos inflamatórios de qualquer etiologia. O papel predominante é desempenhado por infecções inespecíficas, cuja disseminação é facilitada por abortos, contracepção intrauterina, intervenções diagnósticas intrauterinas, partos e puerpérios complicados e apendicite. Nos últimos anos, tem sido observada uma alta frequência de infecção por clamídia em mulheres operadas por gravidez ectópica. Além da natureza inflamatória do distúrbio da estrutura e função das trompas de Falópio, o papel da endometriose é extremamente importante.
A importância das intervenções cirúrgicas nas trompas de Falópio na estrutura dos fatores causais que levam à ocorrência de gravidez ectópica está em constante crescimento. Mesmo a introdução da microcirurgia não elimina esse perigo.
A atividade contrátil da trompa está intimamente relacionada à natureza do estado hormonal do corpo. Um quadro hormonal desfavorável nas mulheres pode ser causado por uma violação da regulação do ciclo menstrual de qualquer natureza, idade, bem como pelo uso de medicamentos hormonais exógenos que contribuem para a violação ou indução da ovulação.
A inadequação do desenvolvimento do blastocisto ao local fisiológico de implantação está associada à atividade biológica excessiva do próprio óvulo, levando à formação acelerada do trofoblasto e possível nidação, não atingindo a cavidade uterina. É quase impossível determinar a razão para um desenvolvimento tão rápido do blastocisto.
Em alguns casos, a interrupção do transporte do óvulo fertilizado pode ser explicada pelas peculiaridades de seu trajeto, como, por exemplo, a migração externa do óvulo após intervenção cirúrgica nos apêndices: o óvulo do único ovário, através da cavidade abdominal, entra na única trompa do lado oposto. Casos de migração transperitoneal de espermatozoides em algumas malformações dos órgãos genitais internos já foram descritos.
Nos últimos anos, houve relatos da possibilidade de gravidez tubária após fertilização in vitro e transferência de blastocisto para o útero.
A trompa, o ovário, a cavidade abdominal e até mesmo o corno rudimentar do útero não possuem uma membrana mucosa e submucosa potente e especificamente desenvolvida, característica da gravidez fisiológica. A gravidez ectópica progressiva distende o receptáculo fetal, e as vilosidades coriônicas destroem o tecido subjacente, incluindo os vasos sanguíneos. Dependendo da localização da gravidez, esse processo pode ocorrer mais rápido ou mais lentamente, acompanhado de mais ou menos sangramento.
Se o óvulo fertilizado se desenvolve na porção ístmica da trompa, onde a altura das pregas da membrana mucosa é pequena, ocorre o chamado crescimento basotrópico (principal) das vilosidades coriônicas, que destroem rapidamente as camadas mucosa, muscular e serosa da trompa. Após 4 a 6 semanas, isso leva à perfuração da parede com destruição dos vasos, que se desenvolvem intensamente em conexão com a gravidez. A interrupção da gravidez ocorre de acordo com o tipo de ruptura externa do receptáculo fetal, ou seja, ruptura da trompa grávida, que é acompanhada por sangramento maciço na cavidade abdominal. O mesmo mecanismo é usado para a interrupção da gravidez localizada na porção intersticial da trompa. No entanto, devido à significativa camada muscular que envolve essa porção da trompa, a duração da gravidez pode ser mais longa (até 10 a 12 semanas ou mais). A perda de sangue devido ao suprimento sanguíneo extremamente desenvolvido para essa área durante a ruptura do receptáculo fetal geralmente é maciça.
A integridade da borda mesentérica da tuba auditiva é extremamente raramente violada. Nesse caso, o óvulo fertilizado e o sangue jorrado acabam entre as lâminas do ligamento largo. Casos casuísticos foram descritos em que o óvulo fertilizado não morreu, mas continuou a se desenvolver interligamento por um período significativo.
Em caso de localização ampular da gravidez tubária, a implantação do óvulo fertilizado na prega da endossalpinge (fixação colunar ou acrotrópica) é possível. Nesse caso, o crescimento das vilosidades coriônicas pode ser direcionado para o lúmen da tuba, o que, 4 a 8 semanas após a nidação, é acompanhado por uma violação da cápsula interna do receptáculo fetal, o que, por sua vez, leva a sangramento leve ou moderado. Os movimentos antiperistálticos das tubas podem expelir gradualmente o óvulo fertilizado desprendido para a cavidade abdominal: ocorre um aborto tubário. Quando a seção fimbrial da tuba se fecha, o sangue que flui para o lúmen da tuba leva à formação de hematossalpinge. Quando o lúmen da ampola está aberto, o sangue que flui para fora da tuba e coagula na área de seu funil pode formar um hematoma peritubular. Sangramento repetido e mais abundante leva ao acúmulo de sangue na bolsa reto-uterina e à formação do chamado hematoma retro-uterino, separado da cavidade abdominal por uma cápsula fibrosa fundida com alças intestinais e omento.
Em casos extremamente raros, o óvulo fertilizado expelido da trompa não morre, mas se fixa ao peritônio parietal ou visceral dos órgãos abdominais (mais frequentemente ao peritônio da bolsa retouterina). Desenvolve-se uma gravidez abdominal secundária, que pode persistir por diferentes períodos, até a gestação a termo. Ainda mais raramente, o óvulo fertilizado pode se implantar primariamente na cavidade abdominal.
A gravidez ovariana raramente dura muito tempo. Geralmente, há uma ruptura externa do receptáculo fetal, acompanhada de sangramento significativo. Se a gravidez se desenvolver na superfície do ovário, esse desfecho ocorre precocemente. No caso de localização intrafolicular, a interrupção ocorre mais tarde.
A gravidez cervical é uma forma rara, mas potencialmente grave, de gravidez ectópica devido ao alto risco de sangramento. A gravidez cervical geralmente é tratada com metotrexato.
Sintomas gravidez ectópica
Durante as primeiras semanas, uma gravidez ectópica causa os mesmos sintomas de uma gravidez normal: ausência de menstruação, fadiga, náusea e sensibilidade nos seios.
Os principais sinais de uma gravidez ectópica:
- Dor na região pélvica ou abdominal, que pode ser aguda e unilateral, mas com o tempo pode se espalhar para toda a cavidade abdominal. A dor aumenta com o movimento ou esforço.
- Sangramento vaginal.
Se você acha que está grávida e apresentar qualquer um dos sintomas acima, procure atendimento médico imediatamente.
As primeiras semanas de uma gravidez ectópica não são diferentes de uma gravidez normal. Durante este período, observa-se o seguinte:
- Ausência de ciclo menstrual.
- Dor no peito.
- Fadiga.
- Náusea.
- Micção frequente.
Mas se a gravidez ectópica continuar, outros sintomas surgem, incluindo:
- Dor nos órgãos pélvicos ou na cavidade abdominal (geralmente de 6 a 8 semanas após o término do ciclo menstrual). A dor se intensifica com o movimento ou esforço, pode ser aguda, unilateral e, eventualmente, se espalhar para toda a cavidade abdominal.
- Sangramento vaginal moderado a intenso.
- Dor durante a relação sexual ou exame físico feito por um médico.
- Dor na região do ombro devido ao sangramento na região abdominal devido à irritação do diafragma.
Os sintomas de uma gravidez ectópica precoce e de um aborto espontâneo costumam ser os mesmos.
Normalmente, no início da gravidez, o óvulo fertilizado viaja pela trompa de Falópio em direção ao útero, onde se fixa à parede e começa a se desenvolver. Mas em 2% das gestações diagnosticadas, o óvulo fertilizado fica alojado fora do útero, resultando em uma gravidez ectópica.
Em uma gravidez ectópica, o feto não consegue se desenvolver por um longo período, mas atinge um tamanho tal que leva à ruptura da trompa e sangramento, o que pode ser fatal para a mãe. Uma mulher que apresenta sintomas de gravidez ectópica precisa de atenção médica imediata. Na maioria dos casos de gravidez ectópica, o óvulo fertilizado se fixa à trompa de Falópio. Em casos raros:
- O óvulo se fixa e começa a crescer no ovário, no canal cervical ou na cavidade abdominal (excluindo os órgãos reprodutores).
- Um ou mais óvulos se desenvolvem no útero, enquanto outro óvulo (ou vários) crescem na trompa de Falópio, no canal cervical ou na cavidade abdominal.
- Em casos muito raros, o óvulo começa a se desenvolver na cavidade abdominal após a remoção do útero (histerectomia).
Quando procurar ajuda médica?
Se você está esperando um bebê, observe atentamente os sintomas que podem indicar uma gravidez ectópica, especialmente se você tiver predisposição a isso.
Para sangramento vaginal e dor abdominal aguda (antes ou depois do diagnóstico de gravidez ou durante o tratamento de uma gravidez ectópica):
- Chame uma ambulância;
- ir para a cama e descansar;
- Não faça movimentos bruscos até que seu médico avalie seu estado de saúde.
Se você sentir dores abdominais leves e persistentes, entre em contato com seu médico.
 [ 19 ]
[ 19 ]
Observação
Observar significa esperar um pouco e ver se a condição melhora. Mas, em caso de gravidez ectópica, devido ao risco de morte, você não pode ficar em casa esperando por um milagre. Chame uma ambulância imediatamente aos primeiros sinais de gravidez ectópica.
Especialistas para contato
- ginecologista
- médico de família
- médico de emergência
Se uma gravidez ectópica for diagnosticada, o tratamento será realizado por um ginecologista.
Formulários
Por localização |
Com o fluxo |
| tubária (ampular, ístmica, intersticial); ovariana; abdominal; cervico-ístmica | aborto progressivo; aborto tubário; ruptura da trompa de Falópio; congelamento |
Ao contrário da CID-10, na literatura nacional a gravidez tubária é dividida em:
- ampular;
- ístmico;
- intersticial.
A gravidez tubária intersticial representa pouco menos de 1% das gestações ectópicas. Pacientes com gravidez tubária intersticial, na maioria dos casos, procuram atendimento médico mais tarde do que com gravidez ampular ou ístmica. A incidência de gravidez no ângulo uterino aumenta para 27% em pacientes com histórico de salpingectomia, fertilização in vitro e EP. A gravidez tubária intersticial está associada à maioria das mortes por gravidez ectópica em geral, visto que frequentemente é complicada por ruptura uterina.
A gravidez ovariana é dividida em:
- desenvolvendo-se na superfície do ovário;
- desenvolvendo-se intrafolicularmente.
A gravidez abdominal é dividida em:
- primário (a implantação na cavidade abdominal ocorre inicialmente);
- secundário.
Dependendo da localização da implantação do óvulo fertilizado, a gravidez ectópica é dividida em tubária, ovariana, localizada no corno rudimentar do útero, e abdominal. Entre todos os casos de gravidez tubária, dependendo da localização do receptáculo fetal, existem ampular, ístmica e intersticial. A gravidez ovariana pode ser observada em duas variantes: desenvolvendo-se na superfície do ovário e dentro do folículo. A gravidez ectópica abdominal é dividida em primária (a implantação ocorre inicialmente no peritônio parietal, omento ou qualquer órgão da cavidade abdominal) e secundária (fixação do óvulo fertilizado na cavidade abdominal após sua expulsão da trompa de Falópio). A gravidez ectópica no corno rudimentar do útero, estritamente falando, deve ser atribuída à variedade ectópica da gravidez uterina, mas as peculiaridades de seu curso clínico nos forçam a considerar essa localização no grupo de variantes proximais da gravidez ectópica.
Entre todos os tipos de gravidez ectópica, costuma-se distinguir entre as formas comuns e raras. As primeiras incluem a localização ampular e a ístmica da gravidez tubária, que representam 93-98,5% dos casos. A localização ampular da gravidez tubária é um pouco mais comum do que a ístmica.
Formas raras de gravidez ectópica incluem intersticial (0,4-2,1%), ovariana (0,4-1,3%) e abdominal (0,1-0,9%). Ainda mais rara é a gravidez ectópica que se desenvolve no corno rudimentar do útero (0,1-0,9%) ou em uma trompa de Falópio acessória. A casuística inclui casos extremamente raros de gestações múltiplas com diversas localizações: uma combinação de localização uterina e tubária, tubária bilateral e outras combinações de localização ectópica do óvulo.
A localização do receptáculo fetal ectópico está intimamente relacionada às características do curso clínico da doença, entre as quais se distinguem as formas progressiva e anormal. A interrupção da gravidez pode ocorrer pelo tipo de ruptura externa do receptáculo fetal: ruptura do ovário, corno rudimentar do útero, secção intersticial da trompa de Falópio, frequentemente - secção ístmica, raramente - secção ampular. O segundo tipo de interrupção da gravidez é uma ruptura interna do receptáculo fetal, ou aborto tubário. Este tipo ocorre mais frequentemente na interrupção da gravidez localizada na secção ampular da trompa. Nos últimos anos, devido à melhoria das capacidades diagnósticas, tem havido uma tendência a isolar uma forma regressiva de gravidez ectópica.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Gravidez abdominal
É considerada uma forma rara de gravidez ectópica (0,3-0,4%). A localização da gravidez abdominal varia: omento, fígado, ligamentos sacrouterinos, bolsa retouterina. Pode ser primária (a implantação ocorre nos órgãos abdominais) e secundária (inicialmente, a implantação ocorre na trompa e, em seguida, como resultado de um aborto tubário, o óvulo fertilizado é expelido da trompa e reimplantado na cavidade abdominal). Essa diferença é de interesse puramente teórico, e a implantação inicial só pode ser estabelecida por exame histológico, visto que, no momento da cirurgia, a trompa já está macroscopicamente inalterada.
A gravidez abdominal, tanto primária quanto secundária, é extremamente rara. A gravidez primária progressiva praticamente não é diagnosticada; sua interrupção dá a impressão de uma gravidez tubária rompida.
A gravidez abdominal secundária ocorre após um aborto tubário ou ruptura de uma trompa, e muito raramente após uma ruptura uterina. Uma gravidez abdominal pode ser adiada para um estágio posterior, o que representa uma séria ameaça à vida da mulher, e o feto raramente é viável. Mais da metade dos fetos apresenta defeitos de desenvolvimento.
A gravidez abdominal secundária pode ser suspeitada em mulheres que apresentaram episódios de dor abdominal inferior nos estágios iniciais, acompanhada de pequena secreção sanguinolenta pela vagina. Queixas típicas de mulheres sobre movimentos fetais dolorosos. Durante o exame externo da paciente, é possível detectar uma posição anormal do feto. Suas pequenas partes podem ser palpadas claramente. Não há contrações do receptáculo fetal, que geralmente são determinadas pela palpação. Durante o exame interno, deve-se prestar atenção ao deslocamento do colo do útero para cima e para o lado. Em alguns casos, é possível palpar o útero separadamente do receptáculo fetal. A ultrassonografia revela a ausência da parede uterina ao redor do saco amniótico.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Gravidez ovariana
Uma das formas raras de gravidez ectópica, com frequência de 0,1 a 0,7%. Existem duas formas dessa gravidez: intrafolicular e epiforal. Na forma intrafolicular, a fertilização e a implantação ocorrem no folículo, enquanto na forma epiforal, na superfície do ovário.
Gravidez cervical
A incidência varia de 1 em 2.400 a 1 em 50.000 gestações. Acredita-se que o risco seja aumentado por aborto ou cesárea anteriores, síndrome de Asherman, uso materno de dietilestilbestrol durante a gravidez, miomas uterinos, fertilização in vitro e transferência de embriões. Sinais ultrassonográficos de gravidez cervical:
- ausência de óvulo fertilizado no útero ou óvulo falsamente fertilizado;
- hiperecogenicidade do endométrio (tecido decidual);
- heterogeneidade miometrial;
- útero em forma de ampulheta;
- dilatação do canal cervical;
- óvulo fertilizado no canal cervical;
- tecido placentário no canal cervical;
- sistema operacional interno fechado.
Após a confirmação do diagnóstico, determina-se o tipo sanguíneo e o fator Rh, insere-se um cateter venoso e obtém-se o consentimento por escrito da paciente para a extirpação uterina, se necessário. Tudo isso se deve ao alto risco de sangramento intenso. Há relatos da eficácia do metotrexato intra-amniótico e sistêmico na gravidez cervical. O diagnóstico de gravidez cervical geralmente é feito apenas durante a curetagem diagnóstica em caso de suspeita de aborto em andamento ou aborto incompleto, quando já se iniciou sangramento abundante. Para estancar o sangramento, dependendo da intensidade, utiliza-se tamponamento vaginal apertado, sutura dos fórnices vaginais laterais, aplicação de sutura circular no colo do útero, inserção de cateter de Foley no canal cervical e insuflação do manguito. Também são utilizadas a embolização de vasos sangrantes e a ligadura das artérias uterinas ou ilíacas internas. Se todas as medidas acima forem ineficazes, realiza-se a extirpação uterina.
Gravidez no corno rudimentar do útero
Ocorre em 0,1% a 0,9% dos casos. Anatomicamente, essa gravidez pode ser classificada como uterina, mas, como na maioria dos casos o corno rudimentar não tem conexão com a vagina, clinicamente essa gravidez se desenvolve como ectópica.
A gestação no corno rudimentar, que apresenta camada muscular insuficientemente desenvolvida e mucosa inadequada, ocorre nas seguintes condições: a cavidade do corno comunica-se com a trompa de Falópio, a fase de descamação não ocorre na mucosa e, portanto, não se forma hematómetra, o que impede a implantação do óvulo fertilizado. O mecanismo de penetração do blastocisto na cavidade do corno rudimentar está aparentemente associado à migração transperitoneal de espermatozoides ou óvulos.
A gravidez progressiva é diagnosticada extremamente raramente. Pode ser suspeitada com base em dados incomuns de um exame ginecológico interno: um útero aumentado (em períodos de mais de 8 semanas, inconsistente com o período de menstruação atrasada) está desviado para o lado; no lado oposto, é identificada uma formação indolor, semelhante a um tumor, de consistência mole, conectada ao útero por um pedúnculo espesso. A ultrassonografia ou a laparoscopia fornecem auxílio inestimável.
O distúrbio da gravidez ocorre como uma ruptura externa do receptáculo fetal, acompanhada de sangramento intenso e exigindo intervenção cirúrgica de emergência. O escopo da operação, em casos típicos, é a remoção do corno rudimentar juntamente com a trompa de Falópio adjacente.
Gravidez intraligamentar
Representa 1 em cada 300 casos de gravidez ectópica. Geralmente ocorre secundariamente, quando a trompa de Falópio se rompe ao longo da borda mesentérica e o óvulo penetra entre as camadas do ligamento largo. A gravidez intraligamentar também é possível com uma fístula conectando a cavidade uterina e o paramétrio. A placenta pode estar localizada no útero, na bexiga ou na parede pélvica. Se for impossível removê-la, ela é deixada. Há relatos de partos bem-sucedidos de gestações intraligamentares a termo.
Variantes raras de gravidez ectópica
Combinação de gravidez intrauterina e ectópica
A frequência, segundo diferentes autores, varia de 1 em 100 a 1 em 30.000 gestações. É maior após a indução da ovulação. Após a identificação do óvulo fertilizado no útero, o segundo óvulo fertilizado é frequentemente ignorado durante a ultrassonografia. Os resultados de múltiplos estudos da subunidade beta do hCG não diferem daqueles de uma gravidez normal. Na maioria dos casos, uma cirurgia é realizada para uma gravidez ectópica e a gravidez uterina não é interrompida. Também é possível introduzir cloreto de potássio no óvulo fertilizado localizado na trompa de Falópio (durante a laparoscopia ou através do fórnice vaginal lateral). O metotrexato não é utilizado.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ]
Gravidez ectópica múltipla
É ainda menos comum do que a combinação de gravidez intrauterina e extrauterina. Existem muitas variantes conhecidas quanto ao número e à localização dos óvulos fertilizados. Cerca de 250 casos de gravidez gemelar ectópica foram descritos. Na maioria dos casos, trata-se de gestações tubárias ampulares ou ístmicas, mas também foram descritas gestações ovarianas, tubárias intersticiais e abdominais. Gestações gemelares ectópicas e trigêmeas são possíveis após a ressecção da trompa de Falópio e da EP. O tratamento é o mesmo que para gestações únicas.
Gravidez após histerectomia
O tipo mais raro de gravidez ectópica é a gravidez após histerectomia vaginal ou abdominal. A implantação do embrião na trompa de Falópio ocorre pouco antes ou no primeiro dia após a cirurgia. A gravidez ectópica é possível a qualquer momento após a cirurgia se houver comunicação entre a cavidade abdominal e o coto do colo do útero ou da vagina.
Gravidez ectópica crônica
Esta é uma condição em que o óvulo fertilizado não se organiza completamente após a morte, e as vilosidades coriônicas viáveis permanecem na trompa de Falópio. A gravidez ectópica crônica ocorre quando o tratamento não foi realizado por algum motivo. As vilosidades coriônicas causam hemorragias repetidas na parede da trompa de Falópio, que se distende gradualmente, mas geralmente não se rompe. Na gravidez ectópica crônica, 86% das pacientes relatam dor na parte inferior do abdômen e 68% relatam secreção sanguinolenta do trato genital. Ambos os sintomas são observados em 58% das mulheres. Em 90% das pacientes, a menstruação está ausente por 5 a 16 semanas (em média 9,6 semanas), e quase todas apresentam uma formação volumétrica na pequena pelve. Ocasionalmente, na gravidez ectópica crônica, ocorre compressão dos ureteres ou obstrução intestinal. O método mais informativo para o diagnóstico de gravidez ectópica crônica é a ultrassonografia. A concentração sérica da subunidade β do hCG está baixa ou normal. A salpingectomia é indicada. A inflamação asséptica que acompanha o processo leva a um processo de adesão e, portanto, muitas vezes o ovário precisa ser removido junto com a trompa de Falópio.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
Recuperação espontânea
Em alguns casos, a gravidez ectópica para de se desenvolver e o óvulo fertilizado desaparece gradualmente, ou ocorre um aborto tubário completo. O tratamento cirúrgico não é necessário. A frequência desse desfecho de gravidez ectópica e as condições que a predispõem são desconhecidas. Também é impossível estimar seu prognóstico. O conteúdo da subunidade β do hCG não serve como guia.
Gravidez ectópica persistente
Observado após operações de preservação de órgãos nas trompas de Falópio (salpingotomia e aborto tubário artificial). O exame histológico geralmente não mostra embrião, e vilosidades coriônicas são encontradas na camada muscular. A implantação ocorre medialmente à cicatriz na trompa de Falópio. A implantação de vilosidades coriônicas na cavidade abdominal é possível. Recentemente, a incidência de gravidez ectópica persistente aumentou. Isso é explicado pelo uso generalizado de operações de preservação de órgãos nas trompas de Falópio. Caracteristicamente, não há diminuição na subunidade beta de hCG após a cirurgia. Recomenda-se determinar a subunidade beta de hCG ou progesterona no 6º dia após a cirurgia e, em seguida, a cada 3 dias. O risco de gravidez ectópica persistente depende do tipo de cirurgia, da concentração inicial da subunidade beta de hCG, da idade gestacional e do tamanho do óvulo. Um atraso na menstruação de menos de 3 semanas e um diâmetro do saco fetal de menos de 2 cm aumentam o risco de gravidez ectópica persistente. Na gravidez ectópica persistente, tanto o tratamento cirúrgico (salpingotomia de repetição ou, mais frequentemente, salpingectomia) quanto o conservador (metotrexato) são realizados. Muitos autores preferem o tratamento conservador, visto que as vilosidades coriônicas podem estar localizadas fora da tuba uterina e, portanto, nem sempre são detectadas em cirurgias repetidas. Em caso de distúrbios hemodinâmicos, a cirurgia é indicada.
Complicações e consequências
Uma gravidez ectópica pode romper a trompa de Falópio, reduzindo as chances de uma gravidez subsequente.
Uma gravidez ectópica deve ser diagnosticada precocemente para a segurança da mulher e para evitar sangramento intenso. Uma gravidez ectópica perfurada requer cirurgia imediata para estancar sangramento intenso na cavidade abdominal. A trompa de Falópio rompida é removida total ou parcialmente.
 [ 40 ]
[ 40 ]
Diagnósticos gravidez ectópica
Se você suspeitar que está grávida, compre um teste de gravidez ou faça um teste de urina. Para determinar se você tem uma gravidez ectópica, seu médico irá:
- realizará um exame dos órgãos pélvicos para determinar o tamanho do útero e a presença de formações na cavidade abdominal;
- prescreverá um exame de sangue para detectar o hormônio da gravidez (o teste é repetido após 2 dias). Nos primeiros estágios da gravidez, o nível desse hormônio dobra a cada dois dias. Um nível baixo indica uma anomalia - uma gravidez ectópica.
- A ultrassonografia mostra uma imagem dos órgãos internos. O médico diagnostica a gravidez 6 semanas após o último ciclo menstrual.
Na maioria dos casos, uma gravidez ectópica pode ser determinada por meio de exame vaginal, ultrassom e exame de sangue. Se você apresentar sintomas de gravidez ectópica, deve:
- passar por um exame vaginal, durante o qual o médico determinará dor no útero ou nas trompas de Falópio e aumento do tamanho do útero maior que o normal;
- Faça uma ultrassonografia (transvaginal ou abdominopélvica), que fornece uma imagem nítida dos órgãos e de suas estruturas na parte inferior do abdômen. O exame transvaginal (ultrassonografia) é uma forma mais confiável de diagnosticar a gravidez, que pode ser determinada já 6 semanas após a última menstruação. No caso de uma gravidez ectópica, o médico não verá sinais de embrião ou feto no útero, mas um exame de sangue mostrará níveis hormonais elevados.
- Faça exames de sangue duas ou mais vezes para medir os níveis hormonais (gonadotrofina coriônica humana) com um intervalo de 48 horas. Durante as primeiras semanas de uma gravidez normal, o nível desse hormônio dobra a cada dois dias. Níveis baixos ou ligeiramente elevados indicam gravidez ectópica ou aborto espontâneo. Se o nível desse hormônio estiver muito baixo, exames adicionais devem ser feitos para determinar a causa.
A laparoscopia às vezes é usada para detectar gestações ectópicas, que podem ser vistas e interrompidas já em 5 semanas. No entanto, não é usada com frequência porque a ultrassonografia e os exames de sangue são mais precisos.
As principais queixas das pacientes com gravidez ectópica:
- menstruação atrasada (73%);
- secreção sanguinolenta do trato genital (71%);
- dor de natureza e intensidade variadas (68%);
- náusea;
- irradiação da dor para a região lombar, reto, parte interna da coxa;
- uma combinação de três dos sintomas acima.
Estudos laboratoriais e instrumentais na gravidez ectópica
Os métodos mais informativos para o diagnóstico de gravidez ectópica são: determinação da concentração da subunidade β da gonadotrofina coriônica humana (hCG) no sangue, ultrassom e laparoscopia.
Para o diagnóstico precoce são realizados:
- ultrassom transvaginal;
- determinação do conteúdo da subunidade β do hCG no soro sanguíneo.
A combinação de ultrassonografia transvaginal e a determinação da concentração da subunidade β do hCG permite o diagnóstico de gravidez em 98% das pacientes a partir da 3ª semana de gestação. O diagnóstico ultrassonográfico de gravidez ectópica inclui a medição da espessura do endométrio, histerossonografia e Doppler colorido. A gravidez no ângulo uterino pode ser suspeitada pela assimetria uterina e pela posição assimétrica do óvulo, detectadas por ultrassonografia.
Os principais critérios para o diagnóstico ultrassonográfico da gravidez ectópica:
- estruturas de apêndice heterogêneas e líquido livre na cavidade abdominal (26,9%);
- estruturas anexiais heterogêneas sem fluido livre (16%);
- óvulo fertilizado localizado ectopicamente com embrião vivo (há batimento cardíaco) (12,9%);
- localização ectópica do embrião (sem batimentos cardíacos) (6,9%).
Com base nos resultados do ultrassom, existem 3 tipos de imagens ecográficas da cavidade uterina durante a gravidez ectópica:
- I - endométrio espessado de 11 a 25 mm sem sinais de destruição;
- II - a cavidade uterina está aumentada, o tamanho anteroposterior é de 10 a 26 mm, o conteúdo é predominantemente líquido, heterogêneo devido aos hematómetros e o endométrio gravídico rejeitado em graus variados;
- III - a cavidade uterina é fechada, M-eco na forma de uma faixa hiperecoica de 1,6 a 3,2 mm (Kulakov VI, Demidov VN, 1996).
Para esclarecer o diagnóstico de gravidez tubária, interrompida pelo tipo de ruptura interna do receptáculo fetal, existem inúmeros métodos de pesquisa adicionais. Os mais informativos e modernos são os seguintes:
- Determinação da gonadotrofina coriônica humana ou sua subunidade beta (gonadotrofina beta-coriônica) no soro sanguíneo ou na urina.
- Ultrassonografia.
- Laparoscopia.
Atualmente, existem muitos métodos para determinar a gonadotrofina coriônica humana. Alguns deles (por exemplo, os biológicos) perderam seu papel principal. Devido à alta especificidade e sensibilidade, dá-se preferência ao método radioimunológico para a determinação quantitativa da gonadotrofina coriônica humana (B-gonadotrofina coriônica) no soro sanguíneo. Os métodos de imunoensaio enzimático para detectar a gonadotrofina coriônica humana na urina, bem como outros tipos de testes imunológicos (capilar, em placa), obtiveram uma avaliação positiva. Métodos sorológicos amplamente conhecidos para determinar a gonadotrofina coriônica humana na urina, como a reação de inibição da aglutinação de eritrócitos ou a sedimentação de partículas de látex, têm o direito de existir. Todos os métodos laboratoriais para o diagnóstico de gravidez são altamente específicos: as respostas corretas são observadas de 92 a 100% já do 9º ao 12º dia após a fertilização do óvulo. No entanto, eles apenas estabelecem o fato da gravidez sem especificar sua localização, portanto, podem ser usados para. realizando diagnóstico diferencial com processo inflamatório nos anexos, apoplexia ovariana, endometriose dos anexos e doenças semelhantes.
O exame ultrassonográfico (US) é um método não invasivo amplamente utilizado que, em combinação com a dosagem de gonadotrofina beta-coriônica humana (B-gonadotropina), pode proporcionar alta precisão diagnóstica. Os principais sinais de aborto tubário, identificados por ultrassonografia, incluem a ausência de óvulo fertilizado na cavidade uterina, aumento dos apêndices uterinos e a presença de líquido na bolsa retouterina. A pulsação do coração embrionário durante a gravidez ectópica raramente é registrada.
A ultrassonografia transvaginal permite detectar o óvulo fertilizado na cavidade uterina quando a concentração de gonadotrofina beta-coriônica no soro sanguíneo é de 1.000 a 1.200 UI/L (aproximadamente 5 dias após o início da última menstruação). Utilizando a ultrassonografia transabdominal, o óvulo fertilizado na cavidade uterina pode ser detectado quando a concentração de gonadotrofina beta-coriônica no soro sanguíneo é superior a 6.000 UI/L.
O método mais informativo, permitindo quase 100% de precisão no diagnóstico diferencial, é a laparoscopia. A alta avaliação das capacidades diagnósticas da laparoscopia é um pouco prejudicada pelo fato de este método ser agressivo e não poder ser utilizado em todos os pacientes, visto que complicações são possíveis durante sua implementação.
As contraindicações à laparoscopia são insuficiência cardíaca e pulmonar; todos os tipos de choque, peritonite; obstrução intestinal; todas as doenças e condições acompanhadas de coagulação sanguínea prejudicada; aderências na cavidade abdominal; flatulência; obesidade; presença de doenças infecciosas. Complicações graves raramente acompanham a laparoscopia. As mais comuns são lesões no intestino delgado e grosso, omento, vasos sanguíneos, bem como enfisema da parede abdominal, omento e mediastino. Portanto, até hoje, a opinião permanece relevante de que a endoscopia deve ser realizada como etapa final do exame.
Um método bem conhecido pelos ginecologistas, como a punção da cavidade utero-retal da cavidade abdominal, realizada através do fórnice vaginal posterior, não perdeu sua importância. A obtenção de sangue líquido escuro com pequenos coágulos confirma a presença de gravidez tubária. No entanto, deve-se lembrar que a ausência de sangue na punção não permite uma conclusão categórica.
Em muitos casos, o diagnóstico diferencial é auxiliado pelo exame histológico de raspados endometriais. A ausência de vilosidades coriônicas na presença de transformações deciduais da membrana mucosa ou outras alterações mais sutis no endométrio (estruturas de desenvolvimento reverso da membrana mucosa após falha gestacional, emaranhados de vasos espiralados, transformação do epitélio uterino na forma do fenômeno de Arias-Stella e "glândulas claras" de Overbeck) geralmente indica uma gravidez ectópica.
Em casos de difícil diagnóstico, pode-se utilizar a histerossalpingografia com a introdução de contraste hidrossolúvel ou sua variação, a salpingografia seletiva, após a cateterização prévia das trompas de Falópio durante a histeroscopia. A penetração do contraste entre o óvulo fertilizado e a parede da trompa (sintoma de fluxo) e a impregnação irregular do óvulo fertilizado com ele são características da gravidez tubária.
A gravidez tubária progressiva, infelizmente, é diagnosticada muito raramente. A razão para isso é a ausência de sintomas clínicos convincentes. No entanto, o uso de métodos de pesquisa modernos permite o reconhecimento de uma gravidez ectópica antes do seu término. O diagnóstico precoce, por sua vez, contribui para o tratamento adequado e oportuno, preservando não apenas a saúde, mas também a função reprodutiva da mulher.
A gravidez tubária progressiva dura pouco tempo: 4 a 6 semanas, raramente mais. Praticamente não há sintomas óbvios característicos apenas de gravidez ectópica progressiva. Se a menstruação for atrasada ou incomum para a paciente, podem aparecer sinais característicos de gravidez uterina fisiológica ou complicada: alteração do paladar, náuseas, salivação, vômitos, ingurgitamento mamário e, às vezes, dor leve na parte inferior do abdômen, sem natureza específica. O estado geral da paciente é bastante satisfatório. O exame ginecológico nos estágios iniciais da gravidez tubária progressiva geralmente não revela dados que confirmem o diagnóstico. Cianose e afrouxamento da mucosa vaginal e cervical são expressos de forma insignificante. Devido à hiperplasia e hipertrofia da camada muscular e à transformação da mucosa em decidual, o tamanho do útero nas primeiras 6 a 7 semanas corresponde ao período de atraso menstrual. O aumento do útero, no entanto, não é acompanhado por uma mudança em sua forma, que permanece em forma de pêra, um pouco achatada na direção anteroposterior. O amolecimento do istmo é pouco expresso. Em alguns casos, é possível palpar a trompa dilatada e detectar pulsação vascular através das abóbadas laterais. É muito mais fácil suspeitar de uma gravidez tubária progressiva se a sua duração exceder 8 semanas. É a partir desse momento que o tamanho do útero fica aquém do esperado para o período gestacional. A possibilidade de detectar uma trompa de Falópio espessada aumenta.
Todos os microssintomas acima fazem suspeitar de uma gravidez tubária progressiva se forem detectados em mulheres que tiveram gravidez ectópica, abortos, apendicite complicada, processos inflamatórios dos anexos, sofreram de infertilidade ou usaram anticoncepcionais intrauterinos ou hormonais.
Nesses casos, o diagnóstico deve ser esclarecido apenas em ambiente hospitalar. O plano de exame do paciente depende da capacidade do equipamento, laboratório e hardware do hospital. A opção ideal de exame: dosagem obrigatória de gonadotrofina coriônica humana (gonadotrofina coriônica humana) no soro sanguíneo ou na urina e ultrassonografia, se necessário - laparoscopia.
Se a ultrassonografia e a laparoscopia não estiverem disponíveis, o exame será mais demorado. Os procedimentos diagnósticos podem ser duplos, dependendo da atitude da paciente em relação a uma possível gravidez uterina. Após a confirmação da gravidez desejada por qualquer método disponível para determinação da gonadotrofina coriônica, o médico monitora a paciente dinamicamente por um período que permitirá determinar a localização do óvulo por meio de um exame vaginal regular. Se a mulher não estiver interessada em engravidar, pode-se realizar curetagem da cavidade uterina e exame histológico do tecido removido ou histerossalpingografia. Ressalta-se, mais uma vez, que o exame de uma paciente com suspeita de gravidez ectópica progressiva deve ser realizado em um hospital, onde uma sala cirúrgica pode ser acionada a qualquer momento para fornecer atendimento cirúrgico de emergência.
 [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
[ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
Diagnóstico de acompanhamento após o tratamento
Uma semana após o tratamento de uma gravidez ectópica, o nível do hormônio da gravidez (gonadotrofina coriônica humana) deve ser verificado novamente várias vezes. Se o nível cair, a gravidez ectópica é interrompida (às vezes, o nível do hormônio pode aumentar nos primeiros dias após o tratamento, mas depois, como regra, cai). Em alguns casos, os testes são repetidos por um período mais longo (de semanas a meses), até que o médico tenha certeza de que o nível do hormônio caiu ao mínimo.
O que você deveria pensar?
Se você estiver grávida e em risco, deve ser examinada cuidadosamente. Os médicos nem sempre concordam sobre os fatores de risco para gravidez ectópica, mas uma coisa é certa: o risco aumenta após histórico de gravidez ectópica, cirurgia nas trompas de Falópio ou gravidez com DIU concomitante.
Um teste de gravidez, vendido em farmácias e que envolve um exame de urina, sempre indicará com precisão o estado da gravidez, mas não pode detectar uma patologia, como uma gravidez ectópica. Portanto, após receber um resultado positivo em casa e suspeitar de uma gravidez ectópica, você precisa consultar um médico que prescreverá um exame de sangue e, se necessário, uma ultrassonografia.
Diagnóstico diferencial
Para o diagnóstico diferencial de gravidez intrauterina não desenvolvida ou interrompida e gravidez ectópica, realiza-se a curetagem da cavidade uterina. Em caso de gravidez ectópica, detecta-se no raspado tecido decidual sem vilosidades coriônicas e fenômeno de Arias-Stella (células endometriais hipercrômicas). Em caso de gravidez intrauterina interrompida, o raspado contém restos ou partes do óvulo, elementos do córion.
A gravidez tubária progressiva é diferenciada de:
- gravidez uterina precoce;
- sangramento uterino disfuncional;
- inflamação crônica dos apêndices uterinos.
A interrupção da gravidez devido à ruptura tubária é diferenciada de:
- apoplexia ovariana;
- perfuração de úlcera gástrica e úlcera duodenal;
- ruptura do fígado e do baço;
- torção do cisto ovariano ou do pedúnculo tumoral;
- apendicite aguda;
- peritonite pélvica aguda.
A gravidez interrompida pela ruptura do saco fetal interno (aborto tubário) deve ser diferenciada de:
- aborto;
- exacerbação da salpingo-ooforite crônica;
- sangramento uterino disfuncional;
- torção do pedúnculo tumoral ovariano;
- apoplexia ovariana;
- apendicite aguda.
Quem contactar?
Tratamento gravidez ectópica
O tratamento inclui medicamentos e cirurgia. Na maioria dos casos, medidas devem ser tomadas imediatamente para a segurança da mulher. A medicação é prescrita em caso de diagnóstico precoce dessa anomalia, antes que haja danos à trompa de Falópio. Na maioria das vezes, uma ou duas doses de metotrexato são suficientes para interromper a gravidez. Nesse caso, não há necessidade de cirurgia. Mas, para garantir, é necessário repetir os exames de sangue.
Se a gravidez ectópica já estiver em curso há muito tempo, uma opção mais segura é a cirurgia. Se possível, realiza-se uma laparoscopia (uma pequena incisão na cavidade abdominal), mas em caso de emergência, a incisão será muito maior.
Na maioria dos casos, uma gravidez ectópica é interrompida imediatamente para evitar a ruptura da trompa de Falópio e perda sanguínea grave. O tratamento depende do momento do diagnóstico da gravidez e do estado geral de saúde da mulher. Se não houver sangramento durante uma gravidez ectópica, a mulher pode optar por um método de interrupção: medicamentos ou cirurgia. Medicamentos. Um medicamento como o metotrexato é usado para interromper uma gravidez ectópica. Nesse caso, anestesia geral e incisão da cavidade são descartadas. No entanto, isso causa efeitos colaterais e requer exames de sangue por várias semanas para garantir a eficácia do tratamento.
O metotrexato tem um efeito positivo se:
- o nível do hormônio da gravidez no sangue está abaixo de 5.000;
- período de gestação - até 6 semanas;
- O embrião ainda não tem atividade cardíaca.
Intervenção cirúrgica
Se uma gravidez ectópica causar sintomas graves, como sangramento e altos níveis hormonais, a cirurgia é necessária, pois a probabilidade de os medicamentos serem eficazes é mínima e a ruptura da trompa de Falópio se torna evidente. Se possível, é realizada uma laparoscopia (pequena incisão na cavidade). Se houver ruptura da trompa de Falópio, é necessária uma cirurgia de emergência.
Às vezes, é óbvio que uma gravidez ectópica terminará em aborto espontâneo. Nesses casos, não é necessário tratamento. No entanto, o médico ainda insistirá na realização de exames de sangue para garantir que os níveis hormonais estejam diminuindo.
Às vezes, uma gravidez ectópica não pode ser tratada:
- Se os níveis hormonais não caírem e o sangramento não parar após tomar metotrexato, será necessária uma cirurgia.
- O metotrexato pode ser tomado após a cirurgia.
Tratamento cirúrgico da gravidez ectópica
Em caso de gravidez ectópica, o metotrexato é prescrito primeiro, mas exames de sangue são feitos várias vezes.
Vários tipos de intervenções cirúrgicas são realizadas para gravidez ectópica tubária: salpingostomia (criação de uma abertura na trompa de Falópio conectando sua cavidade com a cavidade abdominal) ou salpingectomia (remoção da trompa de Falópio).
A salpingostomia tem efeito semelhante ao metotrexato, pois ambos os medicamentos têm a mesma eficácia e preservam a possibilidade de uma futura gravidez.
A cirurgia é uma solução rápida, mas deixa cicatrizes que podem causar problemas em gestações futuras. Cirurgias na trompa de Falópio causam danos a ela dependendo do local de inserção e do tamanho do embrião, bem como do tipo de cirurgia.
A cirurgia é a única maneira de interromper uma gravidez ectópica se a gravidez tiver mais de 6 semanas ou se houver sangramento interno.
Em qualquer estágio, a interrupção cirúrgica de uma gravidez ectópica é o método mais eficaz. Se a gravidez tiver mais de 6 semanas e houver sangramento, a cirurgia é a única maneira de resolver o problema. Se possível, realiza-se a laparoscopia (uma pequena incisão na cavidade), após a qual o processo de recuperação não demora muito.
Escolha da intervenção cirúrgica
A interrupção da gravidez ectópica é realizada de duas maneiras: salpingostomia e salpingectomia.
- Salpingostomia. O embrião é removido por meio de uma pequena abertura na trompa de Falópio, que cicatriza espontaneamente ou é fechada com pontos. Esta cirurgia é realizada se o embrião tiver menos de 2 cm e estiver localizado na extremidade da trompa de Falópio.
- Salpingectomia. Parte da trompa de Falópio é removida e suas partes são unidas. Esta operação é realizada em caso de estiramento da trompa e risco de ruptura.
Ambas as cirurgias são realizadas por laparoscopia (pequena incisão) ou cirurgia abdominal convencional. A laparoscopia causa menos danos e o processo de recuperação é mais rápido do que a laparotomia (abertura do abdômen). No entanto, em caso de gravidez ectópica abdominal ou interrupção emergencial da gravidez ectópica, a laparotomia geralmente é realizada.
O que você deveria pensar?
Quando o embrião está em uma trompa de Falópio intacta, o médico fará todos os esforços para interromper a gravidez sem danificar a trompa. Em caso de ruptura da trompa de Falópio, uma cirurgia de emergência é realizada para interromper a gravidez.
Tratamento de gravidez ectópica em casa
Se você faz parte de um grupo de alto risco, compre um teste de gravidez. Se o resultado for positivo, consulte um ginecologista, que deverá confirmar a gravidez. Converse com o médico sobre suas preocupações.
Se você estiver tomando metotrexato para interromper uma gravidez ectópica, esteja preparado para os efeitos colaterais.
Se você perdeu uma gravidez ectópica, independentemente da semana, pode precisar de um tempo para lamentar a perda. Muitas vezes, as mulheres sofrem de depressão como resultado das mudanças hormonais repentinas que se seguem a uma perda gestacional. Se os sintomas de depressão persistirem por um longo período, você deve consultar um psicólogo.
Converse com outras mulheres que passaram por uma perda semelhante ou com amigas.
Tratamento medicamentoso da gravidez ectópica
Medicamentos são usados apenas nos estágios iniciais do diagnóstico de gravidez ectópica (quando o embrião ainda não rompeu a trompa de Falópio). Medicamentos causam menos danos às trompas de Falópio do que a cirurgia.
Eles são prescritos nos estágios iniciais do diagnóstico de uma gravidez ectópica na ausência de sangramento, bem como quando:
- nível hormonal menor que 5.000;
- não se passaram mais de 6 semanas desde o último período menstrual;
- O embrião ainda não tem ritmo cardíaco.
Se o período de gestação for superior a 6 semanas, é realizada intervenção cirúrgica, considerada uma forma mais segura e confiável de interromper a gestação.
O que você deveria pensar?
Nos estágios iniciais de uma gravidez ectópica, o metotrexato é prescrito, mas se o período for superior a 6 semanas, a cirurgia é considerada uma forma mais segura e confiável de interrompê-la.
Nesse caso, você precisa fazer vários exames de sangue para ter certeza de que o nível do hormônio está caindo.
O metotrexato pode causar efeitos colaterais desagradáveis, como náuseas, dor de estômago ou diarreia. Segundo estatísticas, uma em cada quatro mulheres sente dor abdominal quando a dosagem deste medicamento é aumentada para obter maior eficácia. A dor pode ser resultado da movimentação do feto na trompa de Falópio ou dos efeitos negativos do medicamento no corpo.
Metotrexato ou cirurgia?
Se uma gravidez ectópica for diagnosticada precocemente e não tiver causado ruptura da trompa de Falópio, o metotrexato é permitido. Não há necessidade de cirurgia, os danos são mínimos e a mulher pode engravidar novamente. Se você não planeja ter outro filho no futuro, a cirurgia é a opção ideal, pois o resultado será alcançado mais rapidamente e o risco de sangramento será minimizado.
Outros tipos de tratamento
Uma gravidez ectópica representa um risco de vida para a mulher, por isso medidas imediatas são tomadas para interrompê-la. Isso envolve cirurgia, certos medicamentos e exames de sangue. Não há outra maneira de tratar essa condição, pois há risco de sangramento intenso e morte.
Prevenção
Se você fuma, precisa abandonar esse mau hábito, pois fumantes são mais suscetíveis a anormalidades na gravidez e, quanto mais você fuma, maior o risco de gravidez ectópica.
O sexo seguro (por exemplo, usando preservativo) é uma prevenção de doenças sexualmente transmissíveis e, consequentemente, de processos inflamatórios dos órgãos pélvicos, que levam à formação de tecido cicatricial nas trompas de Falópio, que é a causa da gravidez ectópica.
É impossível prevenir uma gravidez ectópica, mas o diagnóstico precoce (logo no início) ajudará a evitar complicações que podem levar à morte. Mulheres em risco devem ser cuidadosamente examinadas no início da gravidez.
Previsão
Uma mulher sempre vivencia um aborto espontâneo de forma muito difícil. Você pode até mesmo lamentar por um tempo e buscar o apoio de seus entes queridos e amigos durante esse período difícil. Às vezes, a depressão aparece. Se durar mais de duas semanas, consulte um médico. Muitas vezes, as mulheres se preocupam se conseguirão engravidar novamente. Uma gravidez ectópica não significa que uma mulher se torne infértil. Mas uma coisa é certa:
- pode ser difícil engravidar;
- O risco de gravidez ectópica recorrente é bastante alto.
Se estiver grávida novamente, informe o seu médico sobre a sua gravidez ectópica anterior. Exames de sangue regulares nas primeiras semanas de gravidez ajudarão a identificar possíveis anormalidades em um estágio inicial.
Fertilidade futura
A fertilidade futura e a chance de outra gravidez ectópica dependem de você estar ou não em um grupo de alto risco. Os fatores de risco incluem tabagismo, uso de tecnologias de reprodução assistida e danos à trompa de Falópio. Se você tiver uma trompa de Falópio intacta, a salpingostomia e a salpingectomia têm o mesmo efeito na sua capacidade de engravidar novamente. Se a outra trompa estiver danificada, seu médico geralmente recomendará a salpingostomia, o que aumenta suas chances de ser mãe novamente.

