Médico especialista do artigo
Novas publicações
Foliculite decalvante de Kanko como causa de alopecia areata
Última revisão: 04.07.2025

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
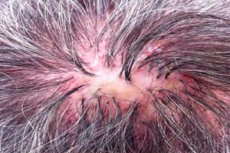
Foliculite decalvante (sinônimo: foliculite atrófica sicosiforme da cabeça (folliculitis sycosiformis atrophicans capitis, Hoffmann E. 1931) foi descrita pela primeira vez por Quinquaud (Quinquaud Ch.E. 1889). Esta dermatose muito rara é uma foliculite bacteriana crônica do couro cabeludo, que termina em alopecia atrófica (condição pseudopelada; decalvo (lat.) - tornar calvo); outras áreas da pele também podem ser afetadas, especialmente aquelas cobertas por pelos longos e eriçados. Um processo semelhante na face, na área de crescimento da barba, descrito nos mesmos anos, recebeu outros nomes: sicose lupoide (sycosis lupoides, Brocq L., 1888); eritema sicosiforme cicatricial (ulerythema sycosiforme, Unna P., 1889; ovkr (Grego) = ule (Latim) = cicatriz); foliculite atrófica sicosiforme (foliculite sycosiforme atroficamente barbae, Hoffmann E., 1931).
Assim, diferentes cientistas deram nomes diferentes à mesma dermatose, nas quais as principais, do seu ponto de vista, características foram destacadas: foliculite crônica, semelhante em curso e resultado ao lúpus eritematoso discóide (atrofia); eritema com manifestações sicosiformes e cicatrizes; foliculite crônica, semelhante à sicose, mas levando à atrofia. Já nas primeiras descrições de foliculite decalvante e sicose lupoide, características comuns para ambas as dermatoses foram reveladas, determinando suas manifestações clínicas: foliculite crônica, levando sem pustulação e ulceração à atrofia e calvície persistente, alta resistência à terapia. As diferenças estão na distribuição da foliculite crônica (foliculite agrupada em pequenos focos - em comparação com os grandes focos individuais formados) e sua localização predominante (no couro cabeludo ou na pele facial). Posteriormente, descobriu-se que, além da pele facial, a sicose lupoide (SL) também pode afetar o couro cabeludo, bem como a pele das regiões pubiana e axilar. Somente muitos anos depois, ficou finalmente claro que a sicose lupoide descrita por Brok não é uma forma nosológica independente, mas sim uma duplicata da mesma doença – a foliculite decalvante é uma variante clínica única e rara.
Causas da foliculite decalvante
O agente causador é considerado Staphylococcus aureus, sendo também possível a colonização dos folículos pilosos pela microflora gram-negativa. No entanto, o tratamento com antibióticos de amplo espectro produz apenas um efeito terapêutico temporário, estritamente limitado pela duração do tratamento. Isso confirma o papel dominante do macrorganismo, alterações em sua reatividade e diminuição da proteção imunológica.
Patogênese
Condições seborreicas, diminuição da resistência causada por diabetes mellitus, nefrite crônica, disproteinemia e outros fatores que levam à supressão do sistema imunológico podem predispor a essa dermatose. Casos de cura espontânea de foliculite decalvante (FD) após remoção de dentes cariados complicados por periodontite foram descritos. A colonização dos folículos pilosos por bactérias é provavelmente apenas uma ligação patogênica. A razão pela qual a foliculite crônica termina em atrofia da pele e calvície persistente permanece obscura. Em pacientes com foliculite decalvante, ou sicose lupoide, os métodos de pesquisa modernos sempre conseguem detectar distúrbios específicos e significativos na função do sistema imunológico, órgãos internos e outros sistemas do corpo.
Sintomas da foliculite decalvante de Kenco
A foliculite decalvante geralmente ocorre isoladamente no couro cabeludo, principalmente nas regiões temporal e parietal. As lesões da região frontal localizam-se na borda do crescimento capilar e assemelham-se a ofíase. Em alguns casos, as regiões axilar e pubiana também são afetadas. Erupções de nódulos foliculares inflamatórios, menos frequentemente pústulas, geralmente não causam sensações subjetivas e, portanto, são frequentemente visíveis. O tamanho dos elementos da erupção varia de uma cabeça de alfinete a uma lentilha. No centro, os elementos papulosos e pustulares são penetrados por pelos inalterados ou quebrados, e uma pequena coroa de hiperemia é visível em sua circunferência. A foliculite é caracterizada por um desenvolvimento extremamente lento; persiste por um longo período sem dinâmica perceptível e frequentemente não termina com a formação de uma pústula. Pústulas foliculares individuais aparecem somente após uma longa evolução das pápulas foliculares ("pústula secundária", segundo Mashkilleyson LN, 1931). No centro de pequenos focos agrupados, forma-se gradualmente uma atrofia cicatricial suave com calvície persistente. Quando vários focos adjacentes se fundem, formam-se focos maiores de alopecia cicatricial, dentro dos quais, por vezes, são preservados fios de cabelo individuais. Na zona limítrofe, continuam a surgir novos nódulos e pústulas foliculares, escamas e crostas, causando um crescimento periférico lento. Assim, a foliculite decalvante leva à formação de focos de calvície atrófica de diferentes tamanhos e formas (condição pseudopelada). O curso da dermatose é crônico, durando muitos anos e até décadas. Às vezes, o número de novas foliculites que surgem na circunferência dos focos de calvície atrófica é reduzido ao mínimo. A foliculite decalvante do couro cabeludo pode ser combinada com focos de sicose lupoide (SL) na pele da face ou em outras localizações.
A sicose lupoide afeta principalmente homens de meia-idade e idosos. A localização usual de um ou dois focos de LS são as superfícies laterais das bochechas peludas, têmporas e, menos frequentemente, o queixo e o lábio superior (Milman IS, 1929). A lesão é mais frequentemente unilateral e localiza-se na área de crescimento capilar na região temporal ou na bochecha, acima dos ramos horizontal e ascendente do maxilar inferior. Uma lesão de LS pode ocorrer isoladamente como uma grande lesão única e no couro cabeludo. Inicialmente, contra o fundo de hiperemia, nódulos e pústulas foliculares inflamatórios agrupados aparecem na mesma área, bem como pequenas crostas amarelo-claras localizadas folicularmente e escamas acinzentadas, que são facilmente removidas por raspagem. Esses elementos se fundem e formam uma placa inflamatória redonda ou oval claramente definida, com um diâmetro de 2 a 3 cm ou mais, de cor vermelho-vinho (como na erisipeloide), com um infiltrado plano e indolor na base. Gradualmente, em sua parte central, a pele torna-se pálida, afina, lisa, desprovida de pelos e levemente afundada: desenvolve-se uma característica do foco formado de sicose lupoide - atrofia central. Dentro de seus limites, novas erupções cutâneas não aparecem mais e pelos isolados ou tufos de pelos que crescem de um ou mais folículos ainda podem permanecer. A zona periférica do foco, com cerca de 1 cm de largura, é ligeiramente elevada, mais saturada de cor vermelha e moderadamente infiltrada. Nela estão localizadas numerosas pápulas foliculares com raras pústulas foliculares, algumas das quais são percebidas como bolhas. No centro desses elementos, ainda há pelos preservados, alguns dos quais quebrados, bem como um número significativo de crostas e escamas foliculares facilmente removíveis. A lesão aumenta lentamente de tamanho devido ao aparecimento de nova foliculite e pústulas foliculares individuais na zona periférica. Às vezes, o crescimento da lesão predomina em um de seus focos, o que altera os contornos arredondados. Ao realizar a diascopia da borda da lesão, o sintoma de "geleia de maçã" não é identificado. A LS progride cronicamente por muitos meses e anos. As manifestações clínicas da sicose lupoide do couro cabeludo são mais suaves. Na lesão formada, predomina uma zona atrófica lisa e sem pelos. Na região periférica, a crista elevada está ausente, havendo apenas foliculite e pústulas isoladas e de longa duração, circundadas por uma estreita borda de hiperemia, bem como pequenas escamas e crostas isoladas. Assim, no couro cabeludo, as manifestações de sicose lupoide e foliculite decalvante são praticamente indistinguíveis. O estado geral dos pacientes não é alterado, as sensações subjetivas geralmente estão ausentes e as queixas limitam-se a um defeito cosmético.
Histopatologia
Na epiderme, há uma pequena hiperceratose focal, massas córneas desfiadas e acantose pronunciada. As células da camada espinhosa estão nitidamente alteradas, especialmente nas fileiras inferiores, onde há sinais de distrofia vacuolar pronunciada. As aberturas dos folículos pilosos estão significativamente expandidas, preenchidas por massas córneas. Na derme, há um denso infiltrado linfo-histiocitário perivascular e perifolicular, com menos frequência mastócitos plasmáticos e neutrófilos. Em alguns casos, o infiltrado consiste quase inteiramente de plasmócitos. No estágio atrófico final, o quadro patomorfológico difere pouco das alterações características do estado pseudopelado no estágio tardio.
Diagnóstico da foliculite decalvante de Kenco
No couro cabeludo, as manifestações de foliculite decalvante ou sicose lupoide são diferenciadas principalmente das doenças que se manifestam como foliculite crônica e pústulas foliculares e levam a um estado de pseudopelada. Portanto, quando a atrofia de DF (ou LS) não se formou na parte central da lesão, ela é diferenciada de micose do couro cabeludo, incluindo a forma escutular de favo, sicose vulgar e, posteriormente, de acne necrótica, foliculite e perifoliculite com abscessos e descolamento da cabeça de Hoffmann, histiocitose de células de Langerhans e dermatose pustulosa erosiva. Já as pápulas e tubérculos foliculares no couro cabeludo podem se assemelhar a foliculite crônica e pústulas. Também é diferenciada de líquen plano folicular, lúpus eritematoso, lúpus tuberculoso, leishmaniose lupoide e sífilis tuberculosa. O exame histológico dos elementos típicos da erupção cutânea (foliculite, pústulas, etc.) da zona periférica ativa da lesão fornece assistência significativa no estabelecimento do diagnóstico final.
Diagnóstico diferencial com micose do couro cabeludo. O motivo do exame micológico é a presença de descamação, alteração capilar, escamas amareladas e crostosas, pústulas foliculares, nódulos e nós foliculares inflamatórios, crostas purulentas e sanguinolentas com fragmentos capilares e focos de alopecia cicatricial de tamanhos variados no couro cabeludo. Na presença dessas manifestações, especialmente em crianças e idosos, é aconselhável excluir micose do couro cabeludo. Ao examinar outras áreas da pele, preste atenção à condição das lâminas ungueais das mãos e dos pés. É necessário realizar um estudo de fluorescência capilar, estudo microscópico e cultural de alterações capilares, escamas cutâneas e ungueais, crostas e secreção purulenta. O exame microscópico mais rápido e informativo é o do cabelo alterado (quebrado ao nível da pele, com aparência de "pontos pretos" e com altura de 3 a 5 mm, com uma capa na base, acinzentado, opaco, deformado em forma de "manchas", "pontos de exclamação"). A detecção de elementos fúngicos e o esclarecimento das características da lesão capilar por eles causada permitem ao médico diagnosticar a micose do couro cabeludo e ter uma ideia do gênero do patógeno e da provável epidemiologia da doença.
A sicose lupoide (LS ou DF) difere da sicose vulgar pela predominância de foliculite de longa duração, da qual apenas uma pequena parte termina com a formação de pústulas foliculares, pela presença de 1 ou 2 (com DF - mais) focos claramente definidos com crescimento periférico lento e pela existência de 2 zonas neles (exceto focos no couro cabeludo): uma zona central e ampla de atrofia cicatricial e uma zona periférica estreita, serpiginosa, em forma de crista vermelha, onde se forma nova foliculite. A localização característica da LS também é diferente - a região temporal e a superfície lateral da bochecha, o couro cabeludo e, muito menos frequentemente, o queixo e o lábio superior, que são os preferidos para a sicose vulgar. Também é necessário levar em consideração a maior resistência da DS (ou DF) ao tratamento, em comparação com a sicose vulgar, bem como as diferenças no quadro patomorfológico. A zona periférica ativa do couro cabeludo na DF (ou DS), importante para o diagnóstico clínico e histológico, é fracamente expressa e representada apenas por foliculites e pústulas foliculares individuais. Dessa forma, a foliculite decalvante, ou sicose lupoide, difere de muitas outras dermatoses do couro cabeludo, levando a um estado de pseudopelada.
A foliculite de Decalvante (ou sicose lupoide) do couro cabeludo deve ser diferenciada da acne necrótica (AN) ou da foliculite necrótica dessa localização. Com um elemento de erupção primária comum (foliculite) e curso crônico dessas dermatoses raras, elas diferem na localização e distribuição da foliculite, bem como na frequência e características de sua evolução. Para DF ou LS, em contraste com a acne necrótica, pápulas foliculares de longa duração com um diâmetro de 2 a 5 mm são características, que lentamente se transformam em pústulas únicas sem necrose central e crostas necróticas marrom-sujas. Na DF ou LS, a foliculite crônica é agrupada, cresce perifericamente e se funde sem pustulização, necrose central e prurido, levando à formação de focos lisos de alopecia atrófica (condição pseudopelada). Na NU, por exemplo, a localização preferida é a pele da testa ao longo da borda do crescimento do cabelo (uma área com vários centímetros de largura fora e dentro da linha do cabelo), áreas temporais, a parte de trás do pescoço, raramente a erupção pode se espalhar para as orelhas, nariz, áreas centrais do peito e costas. Na acne necrótica, a foliculite ocorre em pessoas mais velhas geralmente no contexto do estado seborreico, é acompanhada de coceira e rapidamente se transforma em elementos papulopustulares e depois em papulonecróticos. Eles são sempre isolados, delimitados uns dos outros, não crescem perifericamente e, portanto, não se fundem em focos maiores. Na NU, pápulas foliculares vermelho-púrpura e papulopústulas de 2 a 4 mm de diâmetro rapidamente tornam-se necróticas no centro e são cobertas por crostas necróticas marrom-sujas. Eles são firmemente aderidos, persistem por um longo tempo, portanto, dominam nas manifestações clínicas e são mais característicos da acne necrótica ou foliculite necrótica. Após a remoção das crostas, permanecem na pele cicatrizes isoladas, carimbadas e semelhantes à varíola, que se assemelham a cicatrizes de tuberculose papulonecrótica ou sífilis tuberculosa agrupada. No couro cabeludo, as cicatrizes após a NU são pouco perceptíveis e não levam à formação de focos de atrofia cicatricial rapidamente detectáveis. As alterações histológicas nessas dermatoses também diferem. Uma peculiaridade do quadro histológico na acne necrótica é a localização de um abscesso granulocítico com necrose do epitélio do funil do folículo piloso dentro do folículo. O infiltrado perifolicular consiste em neutrófilos, linfócitos e mastócitos; há tromboses vasculares na zona inflamatória periférica.
As manifestações iniciais da foliculite e da perifoliculite com abscesso e descolamento de Hoffmann (FPAP) do couro cabeludo podem assemelhar-se à foliculite decalvante (DF ou sicose lupoide). No entanto, com manifestações clínicas formadas, essas dermatoses apresentam pouca semelhança, limitando-se apenas à inflamação crônica do folículo piloso e a um curso longo e persistente, levando à alopecia cicatricial. A profundidade da lesão, as alterações inflamatórias na área do folículo piloso, o principal elemento da erupção e sua evolução são diferentes. Na DF (ou LS), a foliculite crônica superficial do couro cabeludo se agrupa e se funde em focos sem pustulização, sem a formação de nódulos subcutâneos com abscesso e sem a formação de aberturas fistulosas com secreção purulenta e sanguinolenta e crostas. Na área central e maior da lesão, forma-se uma cicatriz atrófica fina, lisa e brilhante (condição pseudopelada). Na zona marginal da lesão, predominam pápulas foliculares com pústulas isoladas e uma borda hiperêmica em sua circunferência, além de escamas e crostas facilmente destacáveis. Na FPAP, em contraste com a DF (ou LS), o elemento eruptivo dominante são os nódulos profundos com diâmetro de 0,5 a 1,5 cm, que se fundem, abscessam e perfuram os tecidos. Eles surgem como resultado da evolução de abscessos profundos e foliculite e perifoliculite descolamento. Quando os nódulos abscessam, formam-se numerosos trajetos fistulosos subcutâneos, que parecem minar a pele e se abrem na superfície com numerosas aberturas. Ao pressionar a área infiltrada com uma superfície irregular, secreção purulenta e sanguinolenta é liberada simultaneamente de várias aberturas fistulosas espaçadas umas das outras, o que é considerado característico dessa dermatose rara. É digno de nota que a lesão profundamente penetrante (até o capacete do tendão) não é acompanhada de hiperemia pronunciada do couro cabeludo e permanece levemente dolorosa. A FPAP ocorre apenas em homens de 20 a 30 anos com quadro seborreico pronunciado. Em alguns casos, essa dermatose está associada à acne esférica e invertida. Após a cicatrização de focos individuais de FPAP, não apenas a calvície atrófica permanece, mas também cicatrizes hipertróficas e irregulares, especialmente na região occipital.
Em alguns casos, a histiocitose de células de Langerhans do couro cabeludo é clinicamente muito semelhante às manifestações de foliculite desvalorizante, ou sicose lupoide, dessa localização. Essas doenças são crônicas, progridem constantemente e levam a um estado de pseudopelada, no qual as manifestações características da dermatose anterior não são preservadas. Em alguns pacientes, a lesão do couro cabeludo por histiocitose é isolada, mas mais frequentemente é um fragmento de alterações sistêmicas causadas pela proliferação de células de Langerhans na pele e membranas mucosas visíveis ou pela proliferação de macrófagos em outros tecidos (nos ossos, no sistema nervoso central, no fígado, intraorbitário, etc.). Nesses casos, além das manifestações comuns de histiocitose na pele (elas também podem se assemelhar às manifestações de outras dermatoses: doença de Darier, foliculite decalvante, acne necrótica, etc.), existem outras manifestações características dessa doença muito rara. Assim, as mais comuns são lesões pulmonares, focos de destruição nos ossos (especialmente no crânio), danos à hipófise posterior (que se manifestam como sintomas de diabetes insípido), exoftalmia causada por infiltração retrobulbar de tecido adiposo, danos à mucosa oral (infiltração e edema gengival, úlceras, amolecimento e perda de dentes). Em alguns casos, as manifestações clínicas da DF e da histiocitose do couro cabeludo são muito semelhantes.
Com grande similaridade nas manifestações clínicas dessas dermatoses no couro cabeludo, é possível distinguir sintomas individuais que não são característicos da DF. A diferença mais significativa é a presença de elementos papulopustulares e pustulares na zona ativa da histiocitose da pele do couro cabeludo que não estão associados aos folículos pilosos, bem como erosões superficiais individuais e úlceras de formato alongado que são reveladas após a remoção das crostas. Esses defeitos superficiais levemente dolorosos têm formato alongado (até 0,5 cm de largura e até 1 cm de comprimento), superfície irregular e se projetam ligeiramente acima do nível da pele. A evolução desses elementos leva ao desenvolvimento de áreas de atrofia cutânea de diferentes tamanhos e formas, localizadas na circunferência de uma lesão atrófica contínua da calvície, às vezes em forma de renda, o que causa: afinamento significativo dos cabelos nessa zona. Talvez, em alguns pacientes com DF, que foram diagnosticados sem confirmação histológica.
Além da foliculite decalvante (FD), o lúpus eritematoso discóide também leva à pseudopelada. Na fase ativa, as dermatoses diferem em diferentes tipos de elementos eruptivos primários. Na FD, o elemento eruptivo primário é uma pequena pápula inflamatória folicular (2-5 mm de diâmetro), cuja evolução nem sempre termina com a formação de uma pústula folicular. No centro, esses elementos são penetrados por um fio de cabelo (às vezes quebrado), e na circunferência há uma estreita coroa de hiperemia. A raspagem da erupção não causa dor intensa, e escamas acinzentadas e crostas foliculares amarelo-claras são facilmente separadas da superfície afetada. Na parte central da lesão, ocorre atrofia superficial da pele com perda de cabelo sem a formação de novas erupções cutâneas em seu interior. A FD é caracterizada por um curso longo e crônico, independentemente da época do ano, e pela ausência de exacerbações após a insolação. A lesão é frequentemente isolada, sem focos em outras localizações. Em casos típicos de lúpus eritematoso discoide, o principal elemento da erupção cutânea é uma mancha inflamatória que se transforma em uma placa com hiperceratose, levando à atrofia. Em sua superfície, há escamas hiperceratóticas firmemente aderidas com tampões córneos irregularmente localizados. A raspagem das lesões é dolorosa e as escamas são separadas da superfície com dificuldade. Ao longo da periferia das lesões em crescimento, há uma borda hiperêmica e, no centro, a atrofia da pele com telangiectasias e perda de cabelo se desenvolve de forma relativamente rápida. As recidivas da dermatose ocorrem frequentemente em áreas atróficas antigas da pele. Além do couro cabeludo, as lesões de lúpus eritematoso geralmente ocorrem nas aurículas, na ponte do nariz, na parte malar das bochechas, etc. Com essas dermatoses, as alterações histológicas nas lesões também diferem significativamente.
A foliculite decalvante (ou sicose lupoide) difere do líquen rubro folicular decalvante pelo aparecimento do elemento primário de erupção, que pode ser notado apenas na fase ativa da doença. Nas bordas da lesão da alopecia atrófica na DF existem pequenas pápulas inflamatórias foliculares com longa evolução, levando a pústulas foliculares únicas. A derrota do couro cabeludo por essas dermatoses geralmente é isolada; raramente, a sicose lupoide (ou DF) também pode afetar a região temporal e a superfície lateral das bochechas. No líquen rubro folicular decalvante, o elemento primário de erupção é uma pequena pápula folicular cônica com um espinho córneo no centro, levando à alopecia atrófica. A detecção de lesões características do líquen plano em outras áreas da pele (incluindo as áreas axilar e púbica), na mucosa oral e nas unhas facilita o diagnóstico preliminar. É importante confirmá-lo por exame histológico da pele afetada; alterações patomorfológicas nessas dermatoses foram descritas anteriormente.
O foco da foliculite decalvante (FD, ou sicose lúpica-SL) difere da tuberculose lúpica da pele (forma serpiginizante) pelo elemento primário da erupção cutânea. A tuberculose lúpica (TL), que raramente afeta o couro cabeludo, é caracterizada por tubérculos planos e confluentes, de coloração vermelho-amarelada, consistência macia, com sintoma de "geleia de maçã" positivo à diascopia. Os tubérculos não estão associados a folículos pilosos e não há pústulas. Na FD (ou SL), na zona limítrofe do foco, ao redor de pápulas foliculares e pústulas isoladas, a hiperemia é mais pronunciada, com borda estreita, e na zona central há atrofia cutânea lisa e superficial, com calvície sem novas erupções cutâneas ativas. Na TL, que frequentemente se localiza na face, tubérculos frescos (recidivas na cicatriz) aparecem em meio à atrofia cutânea, e também é possível a formação de ulcerações, o que não ocorre na FD (ou SL). As dermatoses apresentam diferentes quadros histológicos. A DF é caracterizada por microabscessos intrafoliculares e infiltrados perifoliculares, predominantemente linfo-histiocitários, na derme. Na LT, o granuloma tuberculoso localiza-se na derme e consiste em aglomerados de células epitelioides com focos de necrobiose, diversas células gigantes localizadas entre as células epitelioides e um feixe de células linfoides na circunferência.
O couro cabeludo quase nunca é afetado pela leishmaniose, pois o cabelo protege contra picadas de mosquitos. No entanto, a infecção pode ocorrer na linha do cabelo, levando ao desenvolvimento de leishmaniose ulcerativa tardia (antroponótica), leishmaniose necrosante aguda (zoonótica) e, ainda mais raramente, leishmaniose cutânea lupoide (tuberculosa) crônica (LLC). Todas as formas da doença resultam na formação de uma cicatriz e calvície persistente dentro de suas bordas. As manifestações da forma lupoide da leishmaniose cutânea podem assemelhar-se a uma lesão de foliculite decalvante (ou sicose lupoide). Ao diferenciá-las, é necessário determinar o tipo do elemento primário da erupção, descobrir na anamnese se o paciente residiu anteriormente em áreas endêmicas para leishmaniose e se o paciente sofreu de leishmaniose cutânea no passado. Ao contrário da DF (LS), a LLK é caracterizada por pequenos tubérculos marrom-amarelados que não estão associados a folículos pilosos e aparecem ao redor de um leishmanioma cicatricial ou cicatrizado. Os tubérculos geralmente estão localizados na face e são completamente idênticos em tamanho, cor, consistência e sintoma positivo de "geleia de maçã" às manifestações clínicas da forma plana do lúpus tuberculoso cutâneo. Portanto, a DF (LS) é diferenciada da leishmaniose cutânea lupoide da mesma forma que do lúpus tuberculoso. O exame histológico revela um granuloma no foco da LLK, mas a pequena quantidade do patógeno nessa forma rara da doença dificulta o diagnóstico. A Leishmania pode ser detectada no foco da LLK por meio de exames bacterioscópicos repetidos de esfregaços finos preparados a partir de raspados de tecido tuberculoso e corados pelo método de Giemsa-Romanovsky.
A foliculite de Decalvante (ou DF) difere da sífilis tuberculosa serpiginizante do couro cabeludo (SB) pelo elemento primário de erupção e sua evolução distinta. Na DF, na zona periférica da lesão, há pequenas pápulas foliculares inflamatórias (2-5 mm) e pústulas foliculares individuais, escamas e crostas. Na sífilis serpiginizante tuberculosa, na parte periférica da lesão, são visíveis tubérculos do tamanho de lentilhas, de cor vermelho-escura, lisos, hemisféricos, densos, não associados a folículos pilosos. Ao longo das bordas da lesão, eles se agrupam e se fundem, alguns deles ulceram, formando úlceras redondas e ovais com bordas abruptas e irregulares, fundo oleoso ou crostas sanguinolentas na superfície. Tais manifestações não ocorrem na DF (ou LS), assim como a cicatriz atrófica celular, contínua e irregular, com contornos recortados e pigmentação ao longo da periferia, que permanece após a cicatrização da sífilis. As alterações patomorfológicas nas lesões também diferem. Na sífilis tuberculosa, ao contrário da DF, um infiltrado granulomatoso é encontrado na derme.
A dermatose pustulosa erosiva do couro cabeludo é uma doença muito rara, de etiologia desconhecida, recentemente descrita em mulheres idosas. A dermatose tem um curso crônico recidivante de longo prazo e também leva a um estado de pseudopelada. No entanto, as manifestações clínicas da DPE e da DF diferem. Assim, na DPE, pústulas planas não associadas a folículos pilosos, defeitos cutâneos erosivos-ulcerativos e crostas purulentas-sanguinolentas aparecem no couro cabeludo. Também deve ser levado em consideração que a DF, ou LS, afeta mulheres e homens após a puberdade. O quadro patomorfológico dessas dermatoses também é diferente. Em contraste com os microabscessos intrafoliculares com infiltrados linfo-histiocitários perifoliculares e perivasculares na derme, característicos da DF, no GE, a inflamação inespecífica na derme é acompanhada por necrose da epiderme e seus anexos, acantose e pústulas subcórneas. As células plasmáticas predominam no infiltrado dérmico; Na fase inicial, há sinais de vasculite leucocitoclástica. No entanto, a imunofluorescência direta geralmente é negativa.
Tratamento de pacientes com foliculite decalvante
Pacientes com suspeita de foliculite de Decalvante (ou sicose lupoide) devem ser examinados detalhadamente para verificar o diagnóstico (incluindo uma biópsia da pele afetada) e para determinar a patogênese específica da resistência diminuída (focos crônicos de infecção, diabetes mellitus descompensado, nefrite crônica, disproteinemia, etc.). O tratamento geral e externo de pacientes com essa dermatose é fundamentalmente pouco diferente do tratamento da sicose vulgar (estafilocócica). Os antibióticos são prescritos sistemicamente, levando em consideração a tolerância do paciente e a sensibilidade da flora bacteriana. Agentes antimicrobianos antissépticos e desinfetantes são usados externamente: solução de bigluconato de clorexidina a 0,1%, solução de dioxidina, solução de miramistina a 0,01%, solução de Fukortsin, bem como mupirocina a 2% ou mafenida a 10% na forma de pomada, etc. Na zona periférica ativa da lesão, os pelos são removidos dos folículos pilosos afetados. Se esses agentes não forem suficientemente eficazes, recomenda-se a prescrição de antibióticos combinados com um glicocorticosteroide na forma de spray, loção ou creme. O tratamento é prescrito aos pacientes durante as exacerbações, sendo realizado por um longo período, em ciclos, com troca de medicamentos. Atualmente, a radioterapia quase nunca é prescrita para as lesões, sendo usada anteriormente com um bom efeito terapêutico, embora nem sempre a longo prazo. A comparação dos padrões-cópias das lesões em dinâmica permite a determinação oportuna da progressão da doença e a indicação de uma terapia racional.
Táticas médicas para pseudopelada
Ao examinar um paciente com pseudopelada, a principal tarefa é estabelecer a forma nosológica da dermatose que levou à alopecia atrófica focal. É racional excluir inicialmente as doenças que mais frequentemente levam à pseudopelada: formas atróficas de líquen plano, lúpus eritematoso discoide ou disseminado, esclerodermia, foliculite decalvante, formas atróficas de micoses cutâneas, etc. No caminho para o diagnóstico, o médico espera dificuldades devido a uma série de fatores objetivos. Assim, em alguns casos, as manifestações ativas da dermatose na pele do couro cabeludo estão ausentes ou são pouco informativas. Isso pode ser devido ao início da remissão da doença ou ao seu curso latente ("latente"). Com danos predominantes nas camadas profundas da derme do couro cabeludo, as alterações inflamatórias na superfície da pele são quase imperceptíveis. Portanto, as manifestações características de várias dermatoses atróficas nessa localização são suavizadas, o que causa uma diminuição em suas diferenças clínicas. A erupção cutânea comum e dominante é a atrofia focal da pele com calvície. Isso dificulta objetivamente o diagnóstico da dermatose que levou ao desenvolvimento da pseudopelada, especialmente nos casos em que ela se limita ao couro cabeludo.
Para estabelecer um diagnóstico, são necessários dados de anamnese, exame objetivo não apenas do couro cabeludo, mas também do restante da superfície da pele, bem como cabelos, unhas, mucosas visíveis e exames laboratoriais (principalmente micológicos e histológicos). Com base nos dados de anamnese, é estabelecida a idade do paciente quando a alopecia atrófica focal foi observada. Assim, a existência de um defeito cutâneo no couro cabeludo desde o nascimento e a ausência de progressão no futuro permitem suspeitar de um defeito de desenvolvimento - aplasia congênita da pele. Algumas genodermatoses ocorrem frequentemente em crianças e podem levar a uma condição pseudopelada (por exemplo, ictiose congênita e vulgar, epidermólise distrófica bolhosa congênita, incontinência pigmentar (em meninas) ou ceratose folicular de Siemens (em meninos), etc.).
Ao examinar o couro cabeludo afetado, atenção especial é dada à área adjacente ao foco de calvície atrófica, bem como aos tufos de cabelo remanescentes na área da pseudopelada. No estágio ativo da doença, um elemento eruptivo primário típico e erupções cutâneas secundárias podem ser encontrados nessas áreas. O médico deve estabelecer consistentemente a morfologia dos elementos eruptivos primários e secundários e suas características (cor, tamanho, forma, conexão com o folículo piloso, presença de um espinho córneo no centro, possíveis alterações capilares, etc.). Nos casos em que o elemento eruptivo primário não pode ser detectado, é importante examinar as erupções cutâneas secundárias (erosões ou úlceras, crostas - purulentas, sanguinolentas, serosas ou necróticas, etc.), que são consequência da evolução do elemento primário e, portanto, auxiliam indiretamente em sua determinação. Levando em consideração o tipo de elemento primário da erupção cutânea, o diagnóstico diferencial é realizado entre dermatoses que se manifestam com erupções cutâneas iguais ou semelhantes (consulte algoritmos de diagnóstico para dermatoses que levam a uma condição de pseudopelada).
Após realizar um exame objetivo da área pseudopelada e formar uma opinião preliminar sobre a gênese da dermatose inicial, o médico procede a um exame completo do paciente. Toda a superfície da pele, o estado de seus anexos e as membranas mucosas visíveis são examinados. Se forem detectadas erupções cutâneas em outras localizações (exceto no couro cabeludo), sua morfologia e nosologia são estabelecidas de forma consistente. Fora do couro cabeludo, as dermatoses atróficas mantêm suas características clínicas características. Isso se aplica igualmente às alterações patomorfológicas da pele. Dependendo das manifestações clínicas, são realizados os exames laboratoriais necessários (micológicos, bacteriológicos, histológicos, imunológicos, etc.).
Na grande maioria dos casos, a pseudopelada e as lesões cutâneas em outras localizações são causadas pela mesma dermatose. Portanto, o esclarecimento da morfologia e da nosologia das erupções cutâneas na pele lisa (ou mucosa) praticamente predetermina o diagnóstico da doença de base que levou à pseudopelada. Em cada caso de pseudopelada progressiva, é necessário um exame histológico da pele afetada, uma vez que é irrealista estabelecer um diagnóstico confiável com base apenas no quadro clínico. É aconselhável realizar uma biópsia de pele na área onde existem elementos primários característicos da erupção cutânea. A conclusão sobre a estrutura patomorfológica do elemento primário da erupção cutânea é um elo importante e decisivo na verificação do diagnóstico.

